Почки являются своеобразной лабораторией человеческого организма. За сутки они перекачивают много крови, очищают ее от токсинов и других вредных продуктов жизнедеятельности. Нарушения в работе данного органа часто ведет к развитию сложных, а порой и необратимых процессов, которые не только снижают качество жизни, но и могут становиться причиной смерти больного. Клинические признаки заболеваний поражающих почки могут иметь выраженную или скрытую симптоматику, но при нарушении их функциональности больше чем 3 месяца, врач нефролог может поставить диагноз — «хроническая болезнь почек», которая может проявляться на фоне других вялотекущих патологий органов мочевыделительной системы.
В урологии хроническую болезнь почек часто называют хронической почечной недостаточностью, которая является тяжелым заболеванием, при котором отмечается нарушения работы практически всех органов и систем. Что такое ХБП, как развивается, каковы симптомы, виды болезни, как лечить и какой прогноз ожидает больного? Получить ответы на эти вопросы, можно ознакомившись с данной статьей.
Что такое ХБП?
Хроническая болезнь почек (ХБП) – патология, объединяющая в себе несколько состояний, при которых происходит повреждение или снижение функции скорости клубочковой фильтрации (СКФ) в почечных тканях. В процессе развития данного заболевания происходит гибель или замещение соединительной тканью нефронов почек. Такие патологические процессы ведут к необратимым нарушениям в работе почек, которые не в состоянии выполнять свои функции по очищению крови и удалению излишнего количества воды, всасыванию электролитов.
Хронические заболевания почек часто развиваются на фоне расстройства водного, электролитного, азотистого или кислотно-щелочного равновесия, которые протекают на протяжении нескольких месяцев. Диагноз ХБП чаще всего ставится врачом после результатов дифференциальной диагностики, результаты которой позволяют определить основное заболевание, которое послужило причиной для развития патологий органов мочевыделительной системы.
В группе риска к развитию болезни находятся лица, в анамнезе которых присутствуют патологии сердечно-сосудистой системы, сахарный диабет, неврологические заболевания или болезни поджелудочной железы. Согласно статистике, данное заболевание диагностируется у 10% населения разной возрастной категории, включая детей.
При постановлении диагноза ХБП, важным считается показатель СКФ, который позволяет определить количество погибших нефронов. Когда показатели меньше 60 мл в минуту, при этом присутствуют существенные нарушения со стороны работы мочевыделительной системы, можно говорить о гибели половины нефронов в почечных тканях, что уже считается достаточно серьезной патологией с необратимыми последствиями.
Описание болезни
Хроническая болезнь почек (ХБП) — это долговременное заболевание, при котором почки работают не так, как обычно. Их функция снижается на 3 и более месяцев.
ХБП обычно не вызывает никаких симптомов, пока не достигнет продвинутой стадии. На более ранних стадиях болезнь выявляется с помощью анализа крови и мочи. Основными симптомами прогрессирующего заболевания почек являются:
- усталость;
- опухшие лодыжки, ступни или руки (из-за задержки воды) ;
- сбивчивое дыхание;
- тошнота;
- кровь в моче.
Почки
Почки — два бобовидных органа, расположенные по бокам тела, прямо под грудной клеткой. Основная роль почек состоит в том, чтобы отфильтровывать отходы из крови перед тем, как превратить их в мочу. Почки также:
- помогают поддерживать кровяное давление;
- поддерживать правильный уровень химических веществ в теле, что, в свою очередь, помогает правильно функционировать сердцу и мышцам;
- производят витамин D, который поддерживает здоровье костей;
- производят вещество под названием эритропоэтин, помогающий стимулировать выработку красных кровяных клеток.
Насколько распространено хроническое заболевание почек?
ХБП очень распространена и в основном связана со старением. Чем старше человек становится, тем выше вероятность заболевания почек. По оценкам, примерно каждый пятый мужчина и каждая четвертая женщина в возрасте от 65 до 74 лет имеют некоторую степень хронической болезни почек.
Наиболее распространенной причиной ХБП является повреждение, вызванное другими хроническими заболеваниями, такими как высокое кровяное давление (артериальная гипертензия) и диабет.
ХБП чаще встречается у людей южноазиатского происхождения (выходцев из Индии, Бангладеш, Шри-Ланки и Пакистана) и чернокожих, чем среди населения в целом. Причины этого включают более высокий уровень диабета у жителей Южной Азии и более высокий уровень высокого кровяного давления у африканцев или жителей Карибского бассейна.
Причины
Хроническая почечная болезнь чаще всего развивается при наличии системных или нефрологических заболеваний, которые могут иметь вялотекущие симптомы или проявляются выраженной симптоматикой:
- хронический гломерулонефрит;
- пиелонефрит хронического течения;
- мочекаменная болезнь с нарушением оттока мочи из почечных лоханок;
- гидронефроз;
- анатомическое строение мочевыделительной системы;
- злокачественные поражения почек;
- системные болезни соединительных тканей;
- артериальная гипертензия;
- острая почечная недостаточность;
- сахарный диабет;
- гепатиты;
- подагра;
- наследственность;
- сильная интоксикация организма;
- хронический алкоголизм;
- поликистоз яичников;
- длительный прием сильнодействующих препаратов;
Помимо основных причин, спусковым механизмом для развития данного состояния могут выступать предрасполагающие факторы, среди которых курение, пожилой возраст, регулярные нервные перенапряжения, аутоиммунные нарушения. Хроническая болезнь почек у детей чаще всего проявляется в результате отягощенного семейного анамнеза, когда один из родителей страдает тяжелыми патологиями или в результате врожденных пороков.
Причины хронической болезни почек
Высокое кровяное давление (гипертония) и диабет являются наиболее распространенными причинами заболеваний почек. Имеющиеся данные свидетельствуют о том, что высокое кровяное давление вызывает чуть более четверти всех случаев почечной недостаточности. Диабет был установлен как причина около одной трети всех случаев.
Высокое кровяное давление
Артериальное давление — мера давления, которое сердце создает в артериях с каждым импульсом. Слишком высокое давление может повредить органы организма, что приведет к сердечным заболеваниям, инсульту и ухудшению функции почек.
Причина около 90% случаев высокого кровяного давления неизвестна, хотя, как представляется, существует связь между болезнями и общим состоянием здоровья человека, рационом питания и образом жизни.
Известные факторы риска высокого кровяного давления включают:
- возраст (риск развития высокого кровяного давления увеличивается с возрастом);
- семейная история высокого кровяного давления (состояние, кажется, возникает в семьях);
- человек африканско-карибского или южноазиатского происхождения;
- ожирение;
- недостаток физической активности;
- курение;
- чрезмерное употребление алкоголя;
- большое количество соли в рационе;
- жирная диета;
- стресс.
Артериальная гипертензия вызывает повреждение, воздействуя на мелкие кровеносные сосуды в почках. Это препятствует правильной работе процесса фильтрации.
Сахарный диабет
Диабет — состояние, при котором организм не вырабатывает достаточно инсулина (диабет 1 типа) или не эффективно использует инсулин (диабет 2 типа). Инсулин необходим для регулирования уровня глюкозы (сахара) в крови, предотвращая слишком высокий уровень после еды и слишком низкий между приемами пищи.
Если диабет плохо контролируется, в крови может накапливаться слишком много глюкозы. Глюкоза может повредить крошечные фильтры в почках, что влияет на способность почек отфильтровывать отходы и жидкости.
По оценкам, у 20-40% людей с диабетом типа 1 заболевание почек развивается до достижения ими возраста 50 лет. Около 30% людей с диабетом 2 типа также имеют признаки развития поражения почек.
Осложнения
Если вовремя не лечить хроническое заболевание почек, последствия могут быть необратимыми и весьма плачевными. При постоянном нарушении работы органов страдает весь организм, поэтому осложнения могут иметь тяжелые и необратимые последствия.
- задержка жидкости в организме.
- анемия;
- патологии сердечно — сосудистой системы;
- поражение костной системы;
- тяжелая интоксикация организма;
- летальный исход.
Хроническое поражение почек, может объединять в себе целую группу заболеваний, поражающих органы мочевыделительной системы, поэтому прежде чем начать лечение, важно определить и устранить основной этиологический фактор. В зависимости от того на каком этапе находиться хроническая болезнь почки, стадии могут провоцировать определенные нарушения со стороны работы внутренних органов, поэтому чем раньше будет диагностирована болезнь, тем больше шансов на успешное выздоровление.
Классификация и симптомы хронической болезни
Течение ХПН подразделяется на 5 стадий в зависимости от скорости клубочковой фильтрации (СКФ). Этот параметр показывает, сколько первичной мочи вырабатывают почки за единицу времени. Также учитывается клиренс креатинина — скорость очищения почек от продуктов метаболизма. Проявления болезни отличаются по стадиям, на основании чего можно определить степень поражения.
1 стадия
Классификация ХБП базируется на показателях СКФ. На первом этапе болезни скорость находится в пределах нормы или немного повышена (от 90 мл/мин). На этой стадии нет никакой угрозы для жизни человека.
Основная опасность состоит в отсутствии ярко выраженной симптоматики. Если вовремя не назначить терапию, болезнь переходит на следующую стадию.
2 стадия
При хронической почечной болезни 2 степени отмечается сниженный показатель СКФ (от 60 до 90). Возникают такие проявления:
- сокращение объема мочи при дневном мочеиспускании;
- постоянная жажда;
- сонливость, быстрая утомляемость после привычных нагрузок;
- небольшие отеки конечностей после сна;
- незначительное повышение давления;
- аритмия.
Вторая стадия диагностируется в основном у людей в возрасте от 60 лет.
3 стадия
На 3 стадии хронической болезни скорость фильтрации снижается до 30-59 мл/мин. Отмечаются следующие симптомы:
- устойчивые отеки каждый день;
- скачки артериального давления;
- частые позывы к мочеиспусканию, при этом суточный диурез значительно снижен;
- нарушение почечного кровотока, сопровождающееся сонливостью, одышкой, учащенным сердцебиением, анемией;
- сухость во рту и постоянное чувство жажды;
- бессонница.
Симптоматика на 3 стадии постоянно нарастает от умеренной (легкой) до средней тяжести.
4 стадия
Хроническое заболевание 4 степени характеризуется тяжелым течением и выраженной симптоматикой. Человек уже не может вести привычный образ жизни, чаще всего становится нетрудоспособным. СКФ снижается до 15-30, мочевина и креатинин перестают выводиться с уриной и накапливаются в крови.
Характерные проявления этой болезни:
- постоянная слабость в мышцах, утомляемость;
- сухость во рту;
- снижение суточного объема мочи или полное ее отсутствие, анурия (моча не поступает в мочевой пузырь);
- сильная отечность конечностей и лица;
- явные признаки интоксикации организма (тошнота, рвота, мышечные боли, судороги);
- распирающие боли в пояснице;
- сильный кожный зуд.
5 стадия
При ХПН 5 стадии СКФ падает до 15 мл/мин. Это последняя (терминальная) и самая тяжелая степень болезни, при которой в крови скапливается критическая доза токсинов. Почки не справляются с фильтрацией, начинается гибель почечных тканей, прогрессирует уремия (самоотравление продуктами метаболизма). Человек с терминальной ХБП нуждается в искусственной очистке крови с помощью диализа.
На этой стадии почки полностью теряют свою функциональность. Нарушается работа и других органов, в том числе дыхательной системы.
Клиническая картина:
- потеря аппетита;
- тошнота и рвота;
- отеки в течение всего дня;
- прекращение выработки мочи;
- сухость слизистых;
- запах аммиака изо рта;
- интенсивный кожный зуд;
- усталость (иногда из-за слабости больной не может передвигаться);
- анемия;
- судороги;
- артериальная гипертензия;
- сердцебиение, боль за грудиной;
- бледность кожи.
Диагностика
Для того чтоб поставить правильный диагноз при нарушении работы почек, нужно пройти ряд лабораторных и инструментальных исследований, которые назначит врач нефролог или уролог после собранного анамнеза, изучения истории болезни пациента.
- Анализ мочи и крови.
- УЗИ почек и органов брюшной полости.
- КТ почек.
- Контрастная урография.
- Анализ на показатели СКФ (определение клиренса креатинина).
Результаты исследований помогут врачу составить полную картину болезни, поставить правильный диагноз, назначить соответствующее лечение. При необходимости врач может назначить и другие методы исследования, среди которых использование формулы MDRD, позволяющая определить точную причину болезни, определить показатели ХБП при СКФ. Правильная формулировка диагноза, первый шаг на пути к выздоровлению. Главное вовремя распознать болезнь и провести все необходимые меры по ее лечению.
Методы лечения
Лечение ХБП всегда состоит из комплекса лечебных мероприятий, позволяющих воздействовать на причину, симптоматику, снижение рисков осложнений. Терапия напрямую зависит от стадии болезни, причины, возраста больного и особенностей его организма. Комплексное лечение может включать прием лекарственных препаратов, соблюдение диеты. Если болезнь диагностирована на последних стадиях, тогда больной нуждается в постоянном гемодиализе, который позволит очищать кровь от токсинов, продлевать жизнь больному. Вылечить ХБП на поздних стадиях, сложно и практически невозможно, а единственным способом улучшить жизнь человеку, станет только трансплантация органа.
Консервативная терапия дает хорошие результаты только на начальных стадиях болезни. Больным назначают ряд лекарственных препаратов, диетическое питание, соблюдение режима труда и отдыха. При правильно подобранном лечении можно замедлить развитие болезни, улучшить работу почек и других органов и систем.
Медикаментозная терапия
Медикаментозная терапия позволит уменьшить симптомы уремии, снизить содержание в крови продуктов азотистого обмена, ускорить их выведение, а также ликвидировать первопричину. Терапия может включать прием следующих групп препаратов:
- Ингибиторы ангиотензинпревращающего фермента.
- Блокаторы рецепторов ангиотензина.
- Препараты витамина D.
- Статины.
- Анаболические стероиды.
Лечение почечной недостаточности
После подтверждения диагноза больного переводят на стационарное лечение в нефрологическое или урологическое отделение. Врач назначает комплексную терапию, направленную на:
- подавление симптоматики;
- устранение причины болезни;
- нормализацию общего состояния;
- восстановление функциональности почек.
На начальных стадиях болезни достаточно корректировки питания и лекарственной терапии. Для предотвращения рецидивов показаны физиотерапевтические процедуры. При тяжелом течении, когда почка не справляется со своими задачами, назначают заместительную терапию (диализ).
На разных этапах заболевания допустимо использовать народные методы лечения, но только проконсультировавшись с врачом.
Питание
При хронической болезни почек показана диета №7 по Певзнеруу, которая способствует очищению организма от шлаков и токсинов. Суточный рацион включает в себя:
- до 60 г белков;
- до 450 г углеводов;
- 100 г жиров;
- соль не более 2-3 г (при гемодиализе соль практически полностью исключают).
Объем потребляемой жидкости сокращается до 800-1000 мл. Общая энергетическая ценность питания составляет 2500-3000 килокалорий в сутки.
Из рациона полностью исключают:
- жареную, жирную, копченую пищу;
- консервы;
- алкоголь;
- крепкий чай и кофе;
- шоколад;
- бобовые;
- молочные продукты повышенной жирности.
1-2 раза в неделю рекомендованы разгрузочные дни на соках, овощах или фруктах.
Медикаментозная терапия
Начальная стадия ХБП предполагает симптоматическую терапию: снижение давления, устранение отеков, нормализацию мочеиспускания. На 3-4 стадии добавляют диуретики для устранения одышки и отеков. При нарушении кислотно-щелочного баланса назначают препараты с гидрокарбонатом натрия.
Стандартная терапия хронической болезни почек включает:
- Сорбенты для вывода токсинов: Полисорб, Карболен, Полифепан.
- Препараты, усиливающие вывод солей натрия и других отходов азотистого обмена: Леспенефрил.
- Средства от гипертензии: Лазикс, Фуросемид (диуретики), Допегит, Каптоприл.
- Железосодержащие препараты от анемии: Ферроцерон, Ферлатум, Мальтофер.
- Для восстановления минерального обмена (нормального уровня кальция и фосфора): Остеохин, Кальций Д3.
- Для устранения инфекций чаще всего назначают антибиотики группы аминогликозидов: Гентамицин, Тобрамицин, Амикацин.
- Гормональные препараты. Назначают после трансплантации почки (Преднизолон, Метилпреднизолон).
Заместительная терапия
На 5 стадии назначается гемодиализ — очищение крови через аппарат «искусственная почка».
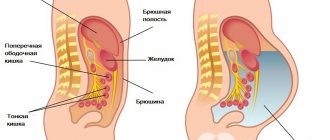
Людям с пониженным давлением, нарушенной свертываемостью крови и детям показан перитонеальный диализ. В этом случае в качестве фильтра используется не искусственная мембрана (как при гемодиализе), а брюшина пациента. В брюшную полость вводят специальный раствор, в который постепенно выходят продукты распада.
Пересадка почки
На терминальной (последней) стадии ХБП есть единственная возможность избавиться от регулярных процедур гемодиализа — это трансплантация почки.
Пересадка затрудняется поиском донорского органа, на это могут уйти долгие годы.
Чтобы операция прошла успешно и донорский орган прижился, проводится подготовительная программа: коррекция водно-электролитных нарушений, устранение источников инфекции, нормализация давления и сердечно-сосудистой деятельности.
Народные средства
Народную медицину допустимо использовать только после консультации врача.
Наиболее действенные средства:
- Гранатовый сок — для восстановления дефицита витаминов, укрепления иммунной системы и предотвращения инфекционных заболеваний.
- Настой кукурузных рыльцев (10 г измельченных рыльцев на литр кипятка). Содержит витамины К, В и аскорбиновую кислоту, обладает мочегонным эффектом.
- Чай из ягод шиповника для выведения излишков жидкости и устранения отеков. Столовую ложку измельченных ягод заливают 0,5 л кипятка и настаивают 2 часа.
Питание при ХБП
Неотъемлемой частью лечения и профилактики, считается диета при хронической почечной недостаточности, которой нужно придерживаться на всех стадиях болезни. Больным с нарушением работы почек назначают стол №7а, б, р, который включает ограничение белковой пищи. Пациентам рекомендуется переходить на растительный протеин, придерживаться вегетарианской диеты. Диета состоит из ограничения следующих продуктов:
- творог;
- жирные сорта мяса;
- рыба;
- бобовые;
- любой алкоголь;
- сливочное масло.
Важно снизить употребление соли. Больному рекомендуется не больше чем треть чайной ложки в сутки. Категорически запрещается употреблять острые, жаренные, жирные блюда, а также крепкий кофе, алкоголь. Употребляя запрещенные продукты, происходит существенная нагрузка на почки. Больным рекомендуется делать «разгрузочные дни» или 2 раза в неделю соблюдать монодиету, которая будет состоять из употребления одного продукта в течение дня.
Когда больной находится на диализе, диета наоборот должна состоять из употребления белковой пищи. В сутки рекомендуется употреблять не менее 1 г белка на 1 кг массы тела, также следует включить в рацион аминокислоты. Энергетическая ценность продуктов питания должна составлять 30–35 ккал на 1 кг веса в сутки. Примерное меню назначит лечащий врач индивидуально для каждого пациента.
Хроническая болезнь почки, лечение всегда должно назначаться врачом. Таким образом, увеличатся шансы на успешный прогноз.
Прогноз
Хроническая болезнь почек является потенциально серьезным заболеванием. Известно, что люди с ХБП имеют повышенный риск развития инсульта или сердечного приступа из-за изменений в кровообращении.
У некоторых людей ХБП может вызывать почечную недостаточность, которая также известна как терминальная стадия заболевания почек. В этой ситуации обычные функции почек перестают работать. Чтобы выжить, людям с терминальной стадией заболевания почек может потребоваться лечение, называемое диализом.
Однако, если состояние диагностируется на ранней стадии, дальнейшее повреждение почек может быть предотвращено с помощью комбинации изменений образа жизни и приема лекарств. Эти изменения также могут снизить риск инсульта или сердечного приступа. Поэтому очень важно помочь себе как можно быстрей.
Профилактика
Для снижения риска развития ХПБ нужно своевременно и правильно лечить все сопутствующие заболевания мочевыделительной системы и внутренних органов. Снизить риск развития патологий поражающих почки помогут следующие меры профилактики:
- отказ от курения и алкоголя;
- правильное и здоровое питание;
- контроль над весом;
- правильное лечение всех сопутствующих заболеваний;
- отсутствие стрессов и нервных перенапряжений;
- регулярное повышение иммунитета.
Заболевания почек достаточно трудно поддаются лечению, но все же при своевременной диагностике и правильной терапии, снизить риск их осложнений намного проще. Важно понимать, что предупредить болезнь намного проще, чем ее лечить, поэтому при первых ее признаках, нужно не медлить с посещением врача и ни в коем случае не стоит заниматься самолечением.