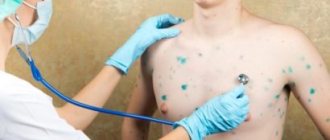
Корь известна с древнейших времен: впервые симптомы этого заболевания были описаны в IX веке арабским врачом Разесом. В России первое упоминание о кори относится к 1744 году.
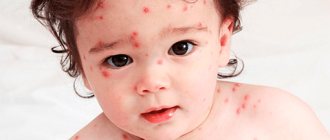
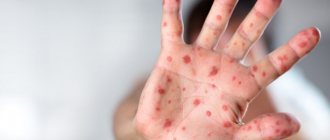
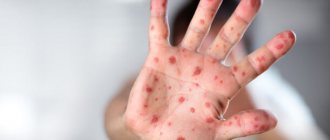
Официально регистрировать случаи заболеваний корью начали только в середине XIX века, и тогда она считалась преимущественно детской инфекцией с высоким уровнем летальности. В настоящее время ею все чаще заражаются взрослые, фотографии заболевших корью, представленные ниже, дают представление о визуальных проявлениях этого недуга.
Розеола.
Это герпетическая инфекция, основной симптом которой — высокая температура, которая длится около трёх дней в отсутствии других симптомов ОРВИ. Затем температура падает, состояние улучшается, и появляется сыпь.
Важное отличие от кори в том, что при кори симптомы не облегчаются с появлением сыпи.
При розеоле сыпь сначала появляется на туловище, а затем распространяется на шею и на верхние и нижние конечности.
Как развивается корь (патогенез заболевания)
Входными воротами для вирусов кори является слизистая оболочка полости рта, глотки, верхних дыхательных путей и конъюнктивальная оболочка глаз. В первую очередь вирусы поражают иммунные клетки — макрофаги, ретикулярные и лимфоидные клетки. Увеличение количества лимфомакрофагальных элементов приводит к разрастанию ткани и образованию очаговых инфильтратов. Активно размножаясь, вирусы начинают проникать в региональные лимфоузлы и кровь. Инкубационный период при кори составляют от 8 до 13 дней.
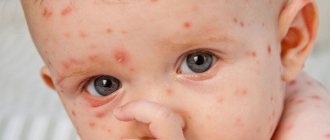
Рис. 2. На фото корь у детей. В первый день высыпаний сыпь локализуется на лице.
Вирусемия при кори
Вирусемия (попадание возбудителей в кровоток) развивается на 3 — 5 день от начала инкубационного периода. Своего максимума она достигает в конце инкубационного периода и в начале периода высыпания. За это время вирусы фиксируются в клетках ретикулоэндотелиальной системы. Запускается работа иммунных механизмов, что приводит к массовому высвобождению возбудителей. Развивается вторая волна вирусемии. Вирусы повторно инфицируют клетки слизистой оболочки рта, глотки и верхних дыхательных путей. При заносе вируса в центральную нервную систему развивается коревой энцефалит. Поражаются кожные покровы. В некоторых лейкоцитах повреждаются хромосомы, некротизируется эпителий дыхательных путей.
Вирусы кори вызывают гиперплазию лимфоидной ткани. В аденоидах и миндалинах, лимфатических узлах и селезенке, аппендиксе и коже, в легочной ткани и мокроте появляются гигантские многоядерные клетки Уортина-Финкельдея (Warthin-Finkeldey). Обнаружение данных клеток является патогномоничным признаком кори.
На третий день высыпания количество вирусов в крови понижается, а на 4-й день исчезает их крови вовсе. В крови появляются вируснейтрализующие антитела.
Рис. 3. На фото гигантские многоядерные клетки Уортина-Финкельдея.
Происхождение сыпи при кори
На белковые компоненты возбудителей в организме больного развиваются аллергические реакции. Проницаемость мелких сосудов повышается, повреждаются их стенки. В органах и тканях (чаще дыхательной и пищеварительной системы) в слизистых оболочках развивается катарально-некротическое воспаление. Поражаются верхние слои кожи, на которых вначале появляется папулезная сыпь. В дальнейшем клетки эпидермиса подвергаются некротизации, что проявляется шелушением.
В полости рта эпителий также подвергается некротизации. Он мутнеет. Очаги некроза становятся похожими на мелкие белые точки (пятна Бельского-Филатова-Коплика). Они появляются за сутки раньше высыпаний на коже. Сыпь на коже появляется поэтапно, начинается с головы и далее постепенно распространяется на все тело.
Рис. 4. На фото симптомы кори — пятна Бельского-Филатова-Коплика.
Развитие осложнений
Вирусы кори в организме больного подавляют как общий, так и местный иммунитет. Под их влиянием снижается количество Т-лимфоцитов. Развивается анергия. Обостряются хронические заболевания. Присоединение вторичной инфекции становится причиной развития катарально-некротического воспаления в верхних дыхательных путях, пищеварительной системе и кожных покровах.
Инфекционный мононуклеоз.
При мононуклеозе высыпания появляются примерно у 10% больных. Причём сыпь сразу покрывает всё тело (при кори, напомним, она распространяется сверху вниз).
Если при мононуклеозе больной получил антибиотик пенициллинового ряда (это врачебная ошибка, увы, нередкая в наших краях), вероятность сыпи возрастает до 90%. Такая сыпь называется ампициллиновой и свидетельствует об аллергии на антибиотик.
Осложнения (последствия) кори
Причиной осложнений кори является влияние вируса на иммунную систему организма больного. В периферической крови резко понижается количество Т-лимфоцитов. Способствует развитию воспаления аллергизация организма на белковые компоненты вирусов, что приводит к повышению проницаемости мелких сосудов и повреждению их стенок. В слизистых оболочках органов и тканей (чаще дыхательной и пищеварительной системы) развивается катарально-некротичекое воспаление.
- Наслоение вторичной (вирусно-бактериальной) инфекции приводит к развитию целого ряда гнойно-некротических воспалительных процессов в носу, гортани, трахее, бронхах и легочной ткани.
- Развивается стоматит и колит.
- При заболевании всегда развивается конъюнктивит. Часто поражается роговица глаза.
- В период пигментации нередко возникает воспаление среднего уха.
- При неблагоприятных санитарно-гигиенических условиях развиваются гнойничковые поражения кожных покровов, вызванных стрепто- и стафилококками.
- Нарушения микроциркуляции в головном мозге приводит к гипоксии, развивается энцефалопатия. Коревая энцефалопатия чаще регистрируется у детей раннего возраста. Более тяжелое осложнение кори — энцефалит и менингоэнцефалит. Патология развивается на 5 — 7 день заболевания. Течение заболевания тяжелое, с высоким показателем летальности (до 10%). У выживших детей (около 40%) часто отмечаются психические расстройства и эпилепсия.
- Поражение зрительных и слуховых нервов всегда заканчиваются тяжелыми последствиями. Поражение спинного мозга приводит к тазовым расстройствам.
- Очень редко в результате коревой инфекции развивается миокардит, гепатит и гломерулонефрит.
Рис. 12. На фото корь у детей. Присоединение вторичной инфекции приводит к развитию бактериального конъюнктивита. Конъюнктива глаз гиперемируется, веки отекают, из глаз появляются гнойные выделения.
Корь у взрослых
Корь у взрослых и лиц подросткового возраста часто протекает тяжело. Интоксикационный синдром выражен значительно. Больных часто беспокоят сильная головная боль и рвота. Нарушается сон. Катаральный период длится 4 — 8 дней. Катаральные явления верхних дыхательных путей выражен слабо, пятна Бельского-Филатова-Коплика обильные, часто сохраняются весь период высыпания. Сыпь обильная. Увеличиваются несколько групп лимфоузлов. Иногда пальпируется увеличенная селезенка. Осложнения развиваются редко.
Рис. 14. На фото корь у взрослых. Сыпь — основной симптом заболевания.
Инкубационный период
Это тот временной промежуток, который начинается в момент заражения и продолжается до проявления первых признаков заболевания. Принято считать, что этот период у детей составляет 7-14 дней. На данном этапе вирус в организме размножается «по-тихому», симптомы кори отсутствуют, ребенка абсолютно ничего не беспокоит. При этом малыш становится заразным для окружающих только в последние 5 дней инкубационного периода.
Для профилактики в дошкольных учреждениях необходимо ограничить детей с симптомами кори до 5 дней после возникновения первых высыпаний.
Причины
Корь вызывается вирусной инфекцией и очень заразна. Подсчитано, что около 90 процентов невакцинированных людей, близких к тем, кто находится в заразной фазе кори, также заразятся.
Корь передается аналогично простуде и гриппу, то есть вдыхая воздушно-капельные капли воды, которые кашляет или чихает инфицированный человек. Хотя физический контакт, кашель и чихание являются наиболее распространенными причинами распространения инфекции, можно также заразиться корью, просто вдыхая загрязненный воздух или касаясь загрязненной поверхности, а затем вдыхая капли.
Вирус кори может жить до двух часов на поверхности и в воздушном пространстве.
Диагностика
Диагностика кори, протекающей без осложнений и с типичной картиной – явлениями ОРВИ и характерной сыпью, – несложна и основывается на осмотре заболевшего ребёнка.
Для выявления атипичных форм и при повторном подъёме температуры, сигнализирующем о присоединении бактериальной инфекции, назначаются лабораторные пробы и инструментальные исследования:
- общий анализ крови, исследование её свёртываемости;
- серологические пробы методами ИФА и ПЦР;
- забор спинномозговой жидкости;
- мазки отделяемого из бронхов (РИФ-исследование).
Из инструментальных методов обычно назначают рентген грудной клетки и Эхо-КГ.
Несмотря на лёгкость распознавания кори, врачам приходится при постановке диагноза исключать другие заболевания, которые могут иметь сходную симптоматическую картину.
Дифференциальная диагностика проводится для исключения краснухи и скарлатины. Неверно сориентировать врача может и ИМН – инфекционный мононуклеоз, который иногда путают с ангиной и назначают для его лечения антибиотики. Один из них – ампициллин – может дать сыпь, очень похожую на коревую.
Профилактика
Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год.
А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации.
Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
1. Стертая (митигированная) форма кори. Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
2. Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
3. Гипертоксическая. Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
• подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
• помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Атипичные формы кори
Кроме типичного течения, заболевание может иметь атипичное течение.
Атипичная (стертая) форма
Атипичная форма кори отмечается у детей 3 — 9 месяцев, так как в этот период заболевание у них развивается на фоне пассивного иммунитета, который они получают при рождении от матери. Инкубационный период при атипичном течении удлинен, отсутствуют типичные признаки заболевания, течение стертое, нарушена этапность высыпаний.
Корь у привитых детей
Если по каким-либо причинам у привитого ребенка отсутствуют антитела против заболевания, то при заражении коревыми вирусами заболевание у него будет протекать типично. Если в организме ребенка сохранилось небольшое количество антител, то корь у них будет протекать в стертой форме.
Митигированная корь
Митигированная корь развивается в случае, когда инфицированному вирусами кори в инкубационном периоде вводится противокоревая вакцина или иммуноглобулин. Возникает ситуация, когда у инфицированного человека иммунитет к заболеванию появился, но уровень его недостаточный. Развившееся заболевание при этом протекает в легкой форме.
- Инкубационный период при митигированной кори удлинен и составляет от 21 до 28 дней.
- Катаральный период короткий и завершается по истечении 1 — 2 суток, либо вовсе отсутствует.
- Симптомы заболевания слабо выражены.
- Температура тела часто отсутствует или повышается до субфебрильных цифр. Пятна Бельского-Филатова-Коплика на слизистой оболочке щек отсутствуют.
- Сыпь на кожных покровах скудная, необильная, бледной окраски. Она появляется одномоментно на всех участках кожи и часто отсутствует на конечностях. Не склонна к слиянию. Пигментация сыпи выражена слабо, исчезает быстро.
- Заболевание протекает без осложнений.
- Диагностика заболевания часто затруднена. Основу лабораторной диагностики составляет серологическое исследование.
«Черная» или геморрагическая корь
При тяжелом течении заболевания сыпь может приобретать геморрагический характер. На коже появляются многочисленные кровоизлияния и даже кровоизлияния, диаметр которых превышает 3 мм (эхимозы, в быту — синяки). Кровоизлияния появляются также на слизистой оболочке глаз и рта.
Конгестивная (диспноичная) форма кори
Конгестивная или диспноичная форма заболевания проявляется сильной одышкой и непрерывным кашлем, при скудных физикальных данных. Сыпь появляется поздно и имеет цианотичный оттенок. Постепенно нарастает гипоксия. Недостаточность кровообращения в головном мозге приводит к появлению судорог и потере сознания. Причиной конгестивной или диспноичная формы кори считается поражение вирусами легочной ткани (корь легких).
Реакция на прививку
На введение живой вакцины против кори у 25 — 50% детей развивается выраженная реакция, напоминающая митигированную корь. Такая реакция протекает с повышенной температурой тела, катаром верхних дыхательных путей и скудным высыпанием. Редко отмечаются судороги и рвота.
Вакцинированные лица опасности для окружающих не представляют. Дети с иммунодефицитами к вакцинации не допускаются. Введение живой вакцины у них вызывает тяжелую реакцию.
Течение кори у лиц с иммунодефицитом
В 80% случаев у лиц с иммунодефицитом заболевание протекает крайне тяжело. В 70% случаев у онкологических больных и в 40% случаев у ВИЧ-инфицированных корь заканчивается смертельным исходом. У третей части больных с иммунодефицитом сыпь при кори отсутствует, в 60% случаев сыпь носит атипичный характер. Осложнения тяжелые.
Рис. 13. Рисунок 22 и 23. На фото корь у детей. На фото слева сыпь на лице (1-й день высыпания), на фото справа сыпь на лице и туловище (2-й день высыпания).
Профилактика
Так как корь во взрослом возрасте переносится людьми особенно тяжело, то если прививка не была сделана в детстве, стоит задуматься о ней уже сейчас. В первую очередь это существенно снизит риск подхватить это неприятное заболевание, а если даже человек и заболеет, то симптоматика и течение болезни будут существенно мягче. Также значительно уменьшается шанс возникновения серьёзных осложнений. Применение специальной вакцины позволяет организму искусственным образом выработать иммунитет от кори приблизительно на десять, а порой и двадцать лет. Особенно актуальна эта процедура для работников дошкольных и школьных учреждений и больниц. Существуют определённые противопоказания, при которых эта прививка не проводится:
- во время беременности и в период лактации запрещены прививки с живыми микроорганизмами;
- проведение переливания крови в недавнее время;
- лечение препаратами, снижающими иммунитет;
- проведение плановых или экстренных иммунизаций.
Чаще всего пациентам советуют применять комбинированную вакцину MMR, которая действует против кори, краснухи и эпидемического паротита. Первую прививку делают обычно ещё в детском дошкольном возрасте, существует особый строго регламентированный график. При планировании беременности стоит быть очень внимательным, проводить вакцинацию можно не позднее одного месяца до планируемой даты зачатия ребёнка.
Прививка от кори рекомендована всем людям без исключения и помогает снизить число заболеваний
У некоторых пациентов после прививки могут развиться различные осложнения. Чаще всего появляется высокая температура, кашель, небольшие высыпания, насморк.
При лечении больного в домашних условиях, близким людям необходимо ограничить общение с ним, носить специальные защитные маски и проводить ежедневное проветривание помещений. Лучше всего будет поместить пациента в отдельную комнату и обязательно выделить ему личную посуду, полотенце и туалетные принадлежности. Помните, что любой контакт с людьми способен привести к заражению.
Лечение
Детская розеола
У врачей нет специфического лечения розеолы. Они рекомендуют отдых и пить больше жидкости, а также болеутоляющие средства, такие как ацетаминофен, или противовоспалительные средства, такие как ибупрофен.
Корь
Как и в случае с розеолой, специфического лечения кори не существует. Можно использовать обезболивающие и противовоспалительные средства, чтобы контролировать лихорадку и пить много жидкости, чтобы предотвратить обезвоживание.
Всемирная организация здравоохранения (ВОЗ) рекомендует суточные дозы витамина А в течение 2 дней для тех, кто страдает недостаточностью питания или ослабленным иммунитетом.
Корь — это предотвратимая болезнь, поскольку существует безопасная и эффективная вакцина.