Подагра — ревматическое заболевание, вызванное накоплением в суставах и почечных структурах кристаллизованных солей мочевой кислоты. Ее ведущими клиническими проявлениями становятся рецидивирующие, прогрессирующие приступы артрита, сопровождающиеся интенсивными болями и формированием специфических узелков — тофусов, провоцирующих деформацию сочленений. Спустя некоторое время в процесс патологии вовлекаются почки, что становится причиной развития мочекаменной болезни и почечной недостаточности.
Для диагностирования подагры проводится ряд инструментальных исследований: рентгенография, МРТ, КТ, при необходимости артроскопия. Наиболее информативен биохимический анализ синовиальной жидкости на наличие уратов. Основные задачи терапии купирование воспалительных процессов в суставах, предупреждение прогрессирования патологии снижением уровня мочевой кислоты в организме. Для этого используются фармакологические препараты, проводится коррекция рациона пациента.
Что такое подагра
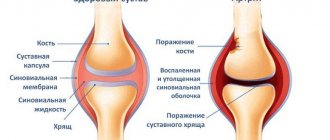
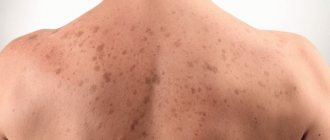
Это заболевание возникает на фоне гиперурикемии – патологического повышения концентрации мочевой кислоты в организме. Кристаллы уратов накапливаются в суставах и других органах. Они оказывают раздражающее действие на окружающие ткани и провоцируют развитие хронического воспаления, в результате которого возникает их разрастание и появление подагрических шишек. Тофусы обычно появляются на пальцах рук, стопах, коленях, реже – на локтях и предплечьях. Также характерные узелки нередко появляются в других местах – на кромке наружного уха, а иногда и в тканях позвоночника, сердца, легких и других внутренних органов. Сами тофусы являются безболезненными. Однако при остром течении подагры пациенты ощущают боль вследствие воспаления окружающих тканей, например сухожилий или околосуставных сумок.
Чтоб делать во время обострения подагры
Подагра – болезнь, лечить которую необходимо с появлением первых симптомов. Обострение заболевания носит крайне тяжелый характер, не давая пациенту вести нормальный образ жизни. Чтобы купировать болезненные симптомы и убрать такое неприятное явление, необходимо выполнять следующие действия:
- Обездвижить воспаленный сустав, зафиксировав его в приподнятом состоянии с помощью эластичного бинта или специальной повязки.
- Запрещено частое употребление аспирина, так как он вызывает скачкообразное изменение количества мочевой кислоты.
- Пациентам с подагрой, у которых отмечается нарастание ее симптоматики, необходимо постоянно замерять концентрацию мочевой кислоты. При малейших отклонениях от нормы, необходимо незамедлительно начать прием медикаментов.
- Выполнение физических упражнений должно стать ежедневной привычкой. Наиболее приемлемые виды физических упражнений – бег, плаванье, езда на велосипеде, танцы.
- Употребление суточной нормы простой воды, которая активизирует работу почек по выведению побочных продуктов жизнедеятельности. Ее необходимое количество – не менее двух литров в сутки.
- Прием витаминных комплексов. Чтобы определить, каких именно витаминов не хватает в организме, пациенту необходимо сделать развернутый анализ крови и мочи.
- Пациентам с подагрой категорически запрещено употреблять газированные и алкогольные напитки. Запрет распространяется на употребление порошковых соков.
- Изменение рациона питания, в который должны входить овощи и фрукты, крупы. Покупные колбасные изделия и продукты питания с большим содержанием животных белков, должны употребляться редко, в небольших количествах.
Причины возникновения болезни
Ключевым фактором развития подагры являются патологические состояния, которые приводят к повышению уровня мочевой кислоты в крови. Примерно 10 % случаев заболевания обусловлены наследственной предрасположенностью к нарушению естественного обмена пуринов, которые являются источником синтеза уратов. Такая подагра называется идиопатической. Остальные 90 % случаев возникновения заболевания связаны с нарушением выведения мочевой кислоты вследствие различных причин. Это может быть избыточная выработка вещества, от которой организм не успевает избавляться. Также накопление большого количества мочевой кислоты может быть связано с нарушением работы почек.
В группу риска по данному заболеванию входят люди с гипертонией, различными болезнями почек, гиперлипидемией, ожирением, сахарным диабетом и патологиями минерального обмена. При этом повышенная концентрация мочевой кислоты в организме – не единственное, от чего возникает подагра. Появлению этой болезни обычно предшествует сочетание гиперурикемии и факторов, провоцирующих воспалительный процесс, например:
- злоупотребление спиртными напитками, особенно пивом;
- употребление в пищу большого количества красного мяса и рыбы;
- перегрузки и травмы суставов при интенсивной ходьбе или ударах;
- продолжительный прием мочегонных и некоторых других лекарственных препаратов;
- малоподвижный образ жизни, большой возраст (55 и старше) и прочие.
Лекарства
Фото: nanovrachi.ru
Наиболее распространенным представителем урикодепрессивных препаратов является аллопуринол. Данный препарат снижает синтез мочевой кислоты благодаря своему механизму действия. Уменьшает содержание уратов в сыворотке крови, а также предотвращает их отложение в тканях. На фоне приема препарата могут развиваться следующие нежелательные реакции: тошнота, рвота, боль в животе, диарея, извращение вкуса, потеря вкусовых ощущений, желтуха, миалгия, артралгия, головная боль, парестезии, нарушение зрения, периферические отеки. При появлении перечисленных побочных эффектов следует незамедлительно информировать об этом своего лечащего врача.
К группе урикозурических препаратов относятся следующие лекарственные средства:
- этамид – способствует выведению мочевой кислоты с мочой, тем самым уменьшает ее содержание в сыворотке крови. На фоне приема препарата могут возникать диспептические и дизурические расстройства, которые, как правило, проходят самостоятельно;
- пробенецид — повышает экскрецию мочевой кислоты. На фоне приема препарата могут возникать следующие побочные эффекты: тошнота, рвота, болезненные ощущения в области десен, головная боль, головокружение, учащенное мочеиспускание.
Для купирования приступа острого подагрического артрита назначается колхицин, который обладает не только противоподагрическим действием, но также и обезболивающим. На фоне приема препарата могут развиваться следующие побочные эффекты: тошнота, рвота, диарея, временная алопеция, периферические невриты, миопатия. При развитии клинической картины отравления препаратом следует незамедлительно обратиться в медицинское учреждение, поскольку данное состояние требует неотложной помощи специалистов. В связи с этим настоятельно рекомендуется следовать рекомендациям врача и ни в коем случае самостоятельно не корректировать частоту приема препарата и его дозу.
Нестероидные противовоспалительные средства (НПВС) ингибируют фермент ЦОГ (циклооксигеназу), в результате чего нарушается синтез простагландинов из арахидоновой кислоты. Благодаря такому механизму действия достигаются следующие эффекты: жаропонижающий, противовоспалительный и обезболивающий. В лечении подагры могут использоваться следующие представители НПВС: ибупрофен, ацеклофенак, диклофенак, нимесулид, мелоксикам. К приему данных препаратов с осторожностью следует отнестись людям, имеющим заболевания со стороны желудочно-кишечного тракта, поскольку длительное использование нестероидных противовоспалительных средств, в особенности в больших дозах, приводит к повреждению слизистой оболочки пищеварительного тракта.
Классификация заболевания
Подагра делится на различные подвиды с учетом причины возникновения и характера течения. Она может быть первичной, то есть обусловленной генетическими факторами, или вторичной, возникающей вследствие определенных заболеваний или внешних причин, которые спровоцировали нарушение вывода мочевой кислоты.
В 80 % случаев подагра имеет классические проявления. При этом на практике нередко встречаются и атипичные формы заболевания: псевдофлегмонозная, астеническая, ревматоидноподобная, периартритическая и прочие виды.
По распространенности подагрический артрит разделяют на два типа:
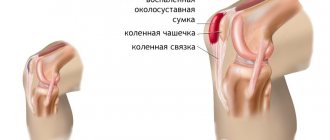
- Моноартикулярный – поражение охватывает только один сустав. Этот тип характерен для пациентов средних лет при первичном выявлении болезни. Примерно в 60 % случаев подагрический узелок локализируется на суставе большого пальца ноги. Реже тофусы и другие симптомы заболевания появляются на коленях или лодыжках.
- Полиартикулярный – поражение распространяется на два и более сустава. Обычно возникает у людей пожилого возраста или при хроническом течении болезни. При первичном проявлении болезни воспаляются сразу несколько суставов только в 10–20 % случаев. Полиартикулярная форма распространяется на стопы, руки, запястья, локти и голеностоп.
Действенное лечение
В случаи самолечения есть риск развития хронической формы болезни.
Без адекватной и своевременной терапии подагрический артрит прогрессирует и начинается хроническая форма заболевания. Если развилась подагра, то полностью ее вылечить невозможно. Пациенту следует обратиться за медицинской помощью, чтобы контролировать прогресс заболевания, а, значит, не давать подагре возможности поражать другие суставы. Терапия сводится к диете и применению медпрепаратов. Основные способы лечения, которые могут назначать врачи, приведены в таблице.
| Способы | Меры |
| Диета | Ограничение маринованных и копченых блюд |
| Исключение из рациона жирного мяса, рыбы, продуктов, содержащих щавелевую кислоту | |
| Табу на употребление алкоголя и газированных напитков | |
| Увеличение в рационе кисломолочных продуктов и овощей | |
| Умеренное употребление соли | |
| Соблюдение питьевого режима | |
| Характер питания — частое дробное | |
| Медикаментозное лечение | Аналоги гипоксантина |
| Селективные ингибиторы ксантиноксидазы | |
| Фармпрепараты, препятствующие абсорбции мочевой кислоты в почечных канальцах | |
| Лекарственные средства на основе колхицина | |
| Глюкокортикоиды | |
| НПВС | |
| Физиотерапия | Магнитотерапия |
| Лазеротерапия | |
| Электрофорез | |
| КВЧ-терапию | |
| Умеренные физические нагрузки — прогулки, катание на велосипеде, плавание |
Если в семейном анамнезе были случаи подагрического артрита необходимо систематически контролировать содержание мочевой кислоты в кровяном русле. Немаловажным является поддержание нормального веса, поскольку подагра связана с перееданием. Рациональное питание и ограничение продуктов, содержащих пуриновые вещества, будут хорошей профилактикой заболевания.
Стадии развития подагры
Подагрический артрит представляет собой вялотекущее заболевание, которое неизбежно прогрессирует при отсутствии надлежащего лечения и периодически обостряется. Естественное развитие болезни имеет 4 стадии:
- Бессимптомная гиперурикемия. На этом этапе у человека нет никаких внешних проявлений развития подагры. Однако в крови наблюдается повышенный уровень мочевой кислоты. Специфическое лечение подагры на данном этапе не проводится. Ведь от первого случая повышения мочевой кислоты до развития болезни может пройти до 30 лет. Кроме того, гиперурикемия не всегда приводит к появлению подагры.
- Острый подагрический артрит. На данной стадии накопление кристаллов мочевой кислоты в суставах становится критическим. В результате возникает отек и сильная боль. Также может наблюдаться выраженная интоксикация организма и появление фебрильной лихорадки. Острый приступ подагры обычно возникает ночью после воздействия на организм провоцирующих факторов и может продолжаться в течение нескольких недель.
- Межкритический период. На этой стадии болезнь развивается бессимптомно. Сустав имеет нормальную подвижность, человека не беспокоит боль или другие неприятные ощущения. При этом соли мочевой кислоты продолжают накапливаться в тканях. Следующее обострение подагры может произойти через несколько месяцев и даже лет. Однако его можно вовсе избежать, контролируя уровень мочевой кислоты в организме с помощью диеты или лекарств.
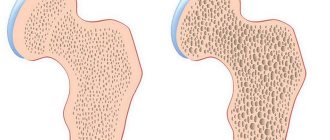
- Хронический подагрический артрит. Эта стадия возникает в случае отсутствия на предыдущих стадиях адекватного лечения и контроля над уровнем мочевой кислоты. Болезнь прогрессирует, поражая все большее количество суставов, а также мочевой пузырь, почки и другие внутренние органы. Тофусы разрастаются, в результате чего могут возникать разрывы хрящей и связок, сильная деформация костей и даже полное разрушение суставов.
Прохождение курса лечения и соблюдения рекомендаций врача в межкритический период позволяет сократить случаи обострения или полностью их исключить. В противном случае подагра будет сопровождаться множественными атаками, чередующимися через короткие интервалы и сопровождающимися сильными болевыми ощущениями.
Клиническая картина
Для приступов подагрического артрита характерны острые, пронизывающие, «грызущие» боли, интенсивность которых может не снижаться несколько дней. Болевой синдром возникает внезапно, сопровождается скованностью движений и отечностью суставов. В воспалительный процесс вовлекаются расположенные поблизости мягкие ткани, поэтому наблюдается покраснение кожи. Она разглаживается, становится горячей на ощупь. При пальпации нарастает интенсивность болей, они иррадиируют в здоровые участки тела. Мягкие ткани вокруг очага воспаления уплотняются, припухают. Наиболее часто подагрой первыми поражаются мелкие суставы больших пальцев ног. Затем воспалительные очаги формируются в крупных сочленениях:
- голеностопных;
- коленных;
- локтевых;
- тазобедренных.
При отсутствии врачебного вмешательства кристаллы мочевой кислоты откладываются в ахилловом сухожилии, фалангах пальцев рук. Учащение приступов артрита приводит к образованию специфических подагрических узелков в виде шишек на суставах, необратимым изменениям сочленений, выражающимся в их видимой деформации. Объем движений существенно снижается, больной постепенно утрачивает профессиональные навыки и способность обслуживать себя в быту.
Возникают проблемы в работе сердечно-сосудистой системы. В течение дня может несколько раз повышаться артериальное давление, наблюдаются спазмы сосудов, сердечная недостаточность. Хотя в некоторых случаях гиперурикемия протекает бессимптомно, вероятность нарушения функционирования сердца или кровеносных сосудов не снижается. Самые опасные последствия отсутствия лечения остановка сердца или инсульт. У 20% больных подагрой возникает почечнокаменная болезнь, а практически у всех — хроническая почечная недостаточность. Сформированные из кристаллов мочевой кислоты конкременты провоцируют сильные боли в суставах, нередко закупоривают мочеточники.
| Формы подагры | Клинические проявления |
| Приступ острого артрита | Первые боли возникают внезапно, обычно в ночное время. Артрическую подагру провоцируют употребление алкоголя или жирной, жареной пищи, травмы, переохлаждения. Болевой синдром сильно выражен, локализуется в плюснефаланговом суставе первого пальца стопы |
| Полиартрит по инфекционно-аллергическому типу | Возникают блуждающие боли во многих суставах. Сочленение отекает, краснеет, становится горячим на ощупь. Признаки поражения первого плюснефалангового сустава выражены умеренно. У молодых больных высока вероятность развития олиго- или моноартрита коленного, голеностопного, тазобедренного сочленений |
| Ревматоидноподобная форма | Отмечается первичная заинтересованность суставов кистей рук, проявляющаяся в виде олиго- или моноартрита |
| Периартрическая форма | Воспалением поражаются сухожилия и синовиальные сумки, обычно голеностопов. Суставные ткани деформируются, разрастаются края костных пластинок, учащаются неполные вывихи, возникает хруст при движении |
| Псевдофлегмонозная форма | Проявляется моноартритами с локализацией воспалительного процесса в суставах и парарартикулярных тканях. Часто такая форма подагры сопровождается лихорадочным состоянием |
Симптомы болезни
На начальной стадии развития подагра диагностируется очень редко, поскольку у пациента отсутствуют выраженные проявления болезни и, соответственно, повод обращаться к врачу. Единственным признаком, который может указывать на вероятность развития заболевания, является почечная колика – симптом мочекаменной болезни, которая часто предшествует подагрическому артриту.
Симптомы болезни проявляются в период обострения:
- сильный отек пораженного сустава;
- горячая, блестящая красная кожа над очагом воспаления;
- умеренная локальная боль с усилением в вечернее и утреннее время;
- ограниченная подвижность сустава;
- ухудшение общего самочувствия (лихорадка, снижение аппетита, слабость и т. д.).
При отсутствии лечения острая фаза проходит самостоятельно в течение нескольких дней или недель. При этом болезнь переходит в хроническую форму, при которой выраженная симптоматика ослабевает, а в суставах образуются твердые узлы.
Первые признаки
Главный клинический признак заболевания — приступ подагрического артрита, который в 70% случаев развивается в области большого пальца стопы, голеностопного или коленного суставов и характеризуется:
- появлением наростов (тофусов) в области сустава;
- давящей, распирающей болью, которая чаще всего появляется ночью и утром, стихая днем;
- отеком и гиперемией в области пораженного сустава;
- учащением пульса;
- ознобом;
- усиленным потоотделением;
- повышением температуры тела до 39 градусов;
- обострение длится 2-7 дней.
Признаки хронической подагры:
- деформация суставов;
- хруст в пораженном суставе;
- интенсивные, длительные суставные боли;
- трудности передвижения;
- цистит;
- мочекаменная болезнь.
Профилактические мероприятия
Профилактика подагры предусматривает оптимизацию образа жизни. Самое важное: обеспечить правильное питание. Частое переедание, употребление продуктов с большим содержанием пуринов — это верный путь к подагре. Питание всегда должно быть сбалансированным. Если среди близких родственников наблюдались подагрические приступы, то к собственному питанию следует отнестись очень серьезно. Не следует допускать появления излишней массы тела.
Алкогольные напитки и курение существенно снижают выведение мочевой кислоты из организма. Избавление от вредных привычек считается важным профилактическим условием. Следует сократить потребление крепкого чая и кофе.
Обязательное профилактическое требование — активный образ жизни. Подагра наиболее часто поражает мелкие суставы. Для того чтобы уменьшить вероятность этого явления, следует увеличить подвижность таких суставов. Эффективная мера профилактики — ежедневные гимнастические упражнения. Просто необходимо чаще бывать на свежем воздухе и осуществлять пешие прогулки.
Подагра — болезненная патология, вызывающая серьезные осложнения.
Правильный образ жизни помогает избежать такой болезни. Если все-таки она появилась, то необходимо своевременно начать лечение, причем строго по назначению врача. Болезнь не зря называют аристократической: оптимизация питания значительно снижает риск заболевания, даже когда есть наследственные предпосылки.
Осложнения
Наиболее часто развиваются следующие осложнения заболевания:
- подагрический артрит (поражение суставов воспалительной этиологии);
- формирование подагрических узлов;
- мочекаменная болезнь.
Подагрический артрит является следствием иммунного ответа организма, распознающего кристаллические отложения как чужеродный объект. Воспаление развивается в результате миграции большого количества лейкоцитов к патологическому очагу.
Мочекаменная болезнь — ещё одно из серьезнейших осложнений подагры. Ее исходом нередко становится почечная недостаточность, которая в свою очередь может стать причиной летального исхода.
Какие заболевания можно принять за подагру?
Какие еще заболевания протекают по сценарию похожему на подагру? Особенно эта информация будет полезна тем, кто привык ставить себе диагноз, пользуясь справочниками или информацией из Интернета.
- септический (гнойный) артрит. Этому состоянию может предшествовать какая-либо кожная или «общая» инфекция, травма или микротравма мягких тканей вокруг сустава. Практически всегда септическому артриту сопутствует повышение температуры тела. Диагноз уточняется с помощью все той же суставной пункции, и уже по внешнему виду полученной жидкости врач сделает предварительный вывод о диагнозе.
- пирофосфатная артропатия (о ней будет рассказано ниже);
- реактивный артрит. Это заболевание является ответной реакцией на наличие какого-либо возбудителя в организме, и лечится, соответственно, совместно – ревматологом и инфекционистом.
- ревматоидный артрит – хроническое аутоиммунное заболевание неизвестной природы, поражающее преимущественно женщин, в отличие от подагры;
- остеоартроз (часто сочетается с подагрой);
- псориатическим артрит (воспаление суставов в сочетании с кожным заболеванием – псориазом).
Атипичные формы проявления патологии
Подагра – болезнь, которая очень опасна своими атипичными клиническими формами. Особо выделяются такие варианты развития патологии суставного типа:
- Ревматоидная форма с продолжительным подагрическим приступом и основной локализацией в кистевых и средних суставах.
- Псевдофлегмонозная форма с поражением средних и крупных суставов в виде артрита с явными симптомами: отеки, гиперемия, лихорадочное состояние, изменение в анализе крови.
- Полиартрит, имеющий ревматический или аллергический характер.
- Периартрическая форма с поражением сухожилий и бурс. Продолжительность приступа может составлять от 3 до 40 суток.