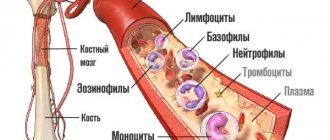
Изучаем лейкоциты в крови, приведена норма по возрастам и полу. Лейкоциты – это собирательный термин, объединяющий различные по размеру и функциональной активности клетки в организме человека и животных. Общие характерные признаки – наличие ядра и белое цвет клетки (белые тельца). При воспалительных заболеваниях количество лейкоцитов крови резко возрастает, поскольку они являются первой линией защиты организма человека от болезнетворных микроорганизмов. Данный факт объясняет необходимость измерения их уровня на первом этапе диагностики любого заболевания.
Роль лейкоцитов в крови
Белые кровяные клетки несут важную миссию для организма человека – они защищают его от вирусных и бактериальных атак, шлаков и токсинов, прочих инородных тел. Лейкоцитарный ряд состоит из нескольких типов, каждый из которых играет свою роль:
- Нейтрофилы – обнаруживают инфекцию бактериального характера и уничтожают ее.
- Лимфоциты – ответственны за иммунную систему и так называемую иммунную память.
- Моноциты – истребляют чужеродные элементы, обнаруженные в крови.
- Эозинофилы – отвечают за аллергические реакции человека.
- Базофилы – выполняют вспомогательную роль по обнаружению чужеродных частиц, значимы при воспалительных и аллергических реакциях.
К основным задачам лейкоцитов относятся:
- Проникновение в ЖКТ с целью захвата питательных веществ и транспортировки их в кровь. Это особенно важно для грудных детей, которые вместе с грудным молоком получают иммунную защиту от матери.
- Принятие участия в построении гуморального и клеточного иммунитета, т.е. выполнение защитной функции.
- Растворение поврежденных тканей.
Если же лейкоциты у взрослого понижены, то о чем это говорит?
Увеличение числа белых телец свидетельствует об активной работе иммунной системы, направленной на борьбу с инфекционным агентом. В свою очередь состояние лейкопении, для которого характерно снижение лейкоцитов в крови, свидетельствует о развитии серьёзного патологического процесса. К возможным причинам относят:
- недостаток необходимых веществ для нормального роста и развития новых клеток. Подобное состояние корректируется составлением правильного рациона питания;
- разрушение белых кровяных клеток отмечается при естественной гибели лейкоцитов после процесса фагоцитоза;
- недостаточная выработка лейкоцитов- как результат нарушения работы костного мозга. Такое состояние наблюдается при лейкозах, химиотерапии, тяжёлом отравлении, метастазировании костной ткани и при аутоиммунных заболеваниях.
Важно: одновременное понижение лейкоцитов и эритроцитов, а также нахождение бластных клеток (предшественники клеток крови) в кровеносном русле, регистрируемое при трёхкратном повторном анализе – достаточный повод для масштабного скринингового обследования на онкологию.
Читайте далее: Какие показатели анализа крови показывают онкологию (рак)
Норма показателей: общие сведения
Норма белых кровяных телец у разных людей может отличаться. Причем главным критерием отличия является возраст исследуемого. Так, у детей этот показатель будет выше, чем у взрослого. В связи с тем, что норма оценивается в единицах на литр крови, следует также учитывать рацион питания, состояние организма и время суток. Так, в послеполуденное время, после приема пищи, после любого напряжения, физического или психического, концентрация показателя будет повышена. Пол практически не влияет на количество лейкоцитов. Поправку нужно внести только для беременной женщины и женщины после 50 лет, когда в связи с гормональной перестройкой концентрация показателя изменяется.
Для здорового человека лейкоцитарный состав крови выглядит следующим образом:
- 55% – нейтрофилы: 45-72% – сегментоядерные нейтрофилы, 1-6% – палочкоядерные нейтрофилы;
- 19-37% – лимфоциты;
- 3-11% – моноциты;
- 0,5-5,0% – эозинофилы;
- 0,5-1% – базофилы.
При этом в исследовании крови эти данные учитываются относительно содержания общего числа иммунных клеток.
В Интернете можно найти разнообразные, сильно отличающиеся друг от друга нормы лейкоцитов. В реальности все гораздо проще – за норму принят диапазон от 4 до 9 *109, с небольшой поправкой на пол, беременность, возраст. У детей же свои нормы, это связано с прохождением длительного периода роста и развития от новорожденности до полового созревания.
Виктория Дружикина
Невролог, Терапевт
Диагностика
При проведении общего анализа крови подсчитывается общее количество белых телец, проводится подсчёт клеток под микроскопом или составляется лейкоцитарная формула методом проточной цитофлуориметрии. При этом определяется точное количественное содержание каждого вида белых телец. Это является первым этапом при установлении причины воспалительного процесса.
Срок исполнения анализа не превышает 1 суток.
Дополнительные исследования при отклонении от нормы включают в себя:
- расширенную лабораторную диагностику (биохимия, анализы на онкомаркеры, гормоны)
- и лабораторные методы исследования (МРТ, УЗИ).
Подготовка к анализу крови
Преаналитический этап имеет максимальное значение для достоверности и точности полученных результатов. Так, порядка 70 % ошибок совершаются именно на данной стадии. Крайне важно не только правильно осуществить процедуру взятия крови, но и самому пациенту подготовиться к сдаче анализа. Рекомендации для подготовки:
- за 6 часов исключается приём пищи, за 1 сутки из рациона убираются жирные, копчёные и солёные блюда;
- за 30 минут нельзя курить;
- запрещено употреблять спиртные напитки минимум за 1 сутки до анализа;
- за 1 час ограничивается эмоциональное и физическое напряжение.
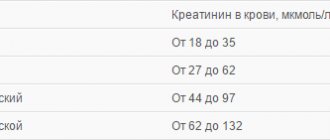
Норма показателей в таблице по возрасту у женщин
Диапазон норм указан в справочниках и нормативных актах, которыми пользуются врачи.
Для женщины нормой является концентрация белых кровяных телец 4.0 — 9,0*109/л. При этом таблица по возрасту будет выглядеть следующим образом:
Таблица нормы показателей лейкоцитов в крови у женщин.
| Возраст | Количество лейкоцитов (*109) |
| до 16 лет | 4,5 — 12,5 |
| до 20 лет | 4,2 — 10,5 |
| от 21 года | 4 — 9.0 |
Показатель нормы лейкоцитов у женщин может варьироваться в зависимости от менструальной фазы и гормонального фона. Норма лейкоцитов у женщин после 50 лет несколько иная. Это связано с гормональными колебаниями.
Так, в климактерический период концентрация показателя растет, замещая выработку определенных гормонов. После климакса напротив наблюдается спад активности ряда гормонов и клеток, куда входят и белые кровяные тельца. В цифровом выражении это будет выглядеть так:
- 45-55 лет – норма 3,3 — 8,8 ед. на 109 клеток на литр;
- 55-65 лет – норма 3,1 — 7,58 *109/л.
Факторы повышающие количество лейкоцитов
Если у вас низкий уровень лейкоцитов, первое, что нужно сделать, это обратиться к врачу, чтобы выявить основные причины
этого состояния. Также вы можете попробовать дополнительные стратегии, перечисленные ниже, если вы и ваш врач определите, что они могут быть уместны. Но
ни одна из этих стратегий никогда не должна выполняться вместо того, что ваш врач рекомендует или назначает!
Проконсультируйтесь с врачом
Пониженное количество лейкоцитов часто указывает на основную проблему со здоровьем, которая должна быть выявлена, и ваш врач является лучшим ресурсом для определения соответствующих стратегий постановки диагноза и лечения. Вы и ваш врач можете обсудить лекарства, биологические добавки или альтернативные методы лечения, такие как иглоукалывание или купание в сауне, в зависимости от того, что вызывает снижение лейкоцитов.
Кроме того, если вы считаете, что ваша иммунная система недостаточно эффективна, примите дополнительные меры предосторожности с вашей гигиеной. Убедитесь, что вы моете руки и избегаете контакта с людьми, которые могут быть больны.
Физические тренировки
Во время и после физических упражнений, особенно в силовой подготовке мужчин, растут показатели лейкоцитов. Это означает, что количество клеток может сильно увеличиваться в ответ на интенсивную физическую тренировку. ()
В фазе восстановления после субмаксимальной физической нагрузки наблюдалось увеличение количества лейкоцитов, нейтрофилов, лимфоцитов и моноцитов. ()
Будьте осторожны с упражнениями, особенно если у вас диагностировано низкое количество лейкоцитов, вызванное основной болезнью. Врач может помочь вам определить, может ли ваш организм справиться с этим видом стресса (физическая нагрузка).
Здоровое питание
Здоровая диета, богатая фруктами и овощами, может помочь сбалансировать вашу иммунную систему и поддерживать оптимальное здоровье. Фрукты и овощи содержат важные для организма витамины, минералы и полифенолы.
Некоторые продукты питания и питательные вещества способны увеличивать количество лейкоцитов. Это было обнаружено в исследованиях на животных.
- Витамин В12 помогает увеличить количество лейкоцитов, однако этот эффект наблюдался только у крыс с дефицитом белка. Те крысы, которые получали нормальный уровень белка, демонстрировали неизменные показатели этих иммунных клеток. ()
- Чеснок – незначительно увеличивал численность лейкоцитов у крыс. ()
- Сок нони – увеличивал количество лейкоцитов и тромбоцитов в крови крыс. ()
- Рыбий жир – повышал уровень лейкоцитов у цыплят-бройлеров. ()
Прием фолиевой кислоты
Дефицит фолатов (фолиевой кислоты) связан с уменьшением количества лимфоцитов и гранулоцитов, двух типов лейкоцитов. ()
В рандомизированном клиническом исследовании добавление фолиевой кислоты увеличивало количество лейкоцитов у детей, получавших противоэпизоотический препарат карбамазепин. ()
Прием масла печени акулы
Масло печени акулы имеет много алкилглицеролов (alkylglycerols), которые являются жирами, стимулирующими производство лейкоцитов. В исследованиях было показано, что добавление масла печени акулы увеличивает количество этих иммунных клеток у людей. ()
Норма у беременных женщин
Для беременных женщин характерны изменения по многим исследованиям. В период вынашивания ребенка нормой считается концентрация лейкоцитарных тельцов до 12-15*109/л. По триместрам это будет выглядеть так:
| Триместр | Количество белых кровяных телец (*109) |
| первый | 4 — 9 |
| второй | 4 — 10 |
| третий | 14 — 12 |
Высокие значения обусловлены усилением защитных функций организма, уплотнением крови в период беременности, снижением уровня лимфоцитов. Также во времея берменности нужно знать свой уровень ТТГ.
Также повышенное содержание белых кровяных телец необходимо для стимуляции сокращения матки.
Стоит отметить, что в каждой частной лаборатории свои нормативы, несколько отличающихся от прописанных в документе. Это связано с используемой аппаратурой. Потому, при сдаче крови в частном порядке, следует обращать внимание на нормы, указанные на бланке.
Подготовка к анализу крови
Для того, чтобы достоверно определить сколько лейкоцитов содержится в вашей крови, необходимо соблюдать следующие рекомендации:
- Сдавать анализ не раньше, чем через 3 часа после приема пищи;
- В течение 3-х часов исключить употребление кофеин- и сахаросодержащих напитков, алкоголя и табака;
- Ограничить физические нагрузки за 30-40 минут до сдачи крови;
- Не принимать перед походом в больницу горячие ванны, контрастные души и другие водные процедуры с некомфортной для организма температурой.
При несоблюдении этих правил уровень белых телец может незначительно превысить норму или находиться на ее верхней границе. Данное изменение может привести к диагностической ошибки и неверной оценке состояния здоровья.
Норма у мужчин
Содержание лейкоцитов у мужчин подвержено меньшим колебаниям, чем у женщин. Норма показателя для мужчин по возрастам представлена в таблице:
| Возраст мужчины | Количество лейкоцитов (*109) |
| 12-18 лет | 3,5 — 8 |
| 18-25 лет | 4 — 9 |
| 25-40 лет | 4 — 8 |
| Старше 40 лет | 3 — 9 |
Факторы снижающие количество лейкоцитов
Взаимодействуйте со своим доктором для того, чтобы выявить и лечить все нарушения здоровья, повышая уровни лейкоцитов.
Вы можете попробовать дополнительные стратегии, перечисленные ниже, если вы и ваш врач определите, что они могут быть уместны. Ни одно из этих действия никогда не должно быть применено вместо рекомендации вашего врача!
Уменьшение стресса
Психологический стресс может увеличить уровень кортизола, адреналина и пролактина, что приводит к увеличению численности лейкоцитов. Уменьшение стресса может снизить эти гормоны и помочь нормализовать высокие показатели иммунных клеток. (, )
Улучшение качества сна
Прерванный, короткий и некачественный сон может увеличить воспаление, в том числе количество лейкоцитов. Убедитесь, что вы спите достаточно и засыпаете примерно в одно и то же время каждую ночь. Нормализация сна может помочь удерживать воспаление на низком уровне. (, )
Бросить курить
Численность лейкоцитов у мужчин-курильщиков была значительно выше, чем у бывших курильщиков и некурящих людей. У курильщиков значения лейкоцитов были связаны с количеством выкуренных сигарет, количеством вдыхания дыма и продолжительностью курения. ()
Очевидно, что курение не рекомендуется в качестве средства для увеличения числа лейкоцитов. Если вы курите, мы рекомендуем поговорить с вашим врачом о путях, чтобы бросить курить.
Снизить количество углеводов в пище
Высокое содержание углеводов в пище способно увеличить уровень лептина, инсулина и IGF-1, причем в большей степени, чем за счет потребления жира. Высокоуглеводная “западная диета” также была связана с повышенным количеством лейкоцитов и повышенным уровнем воспаления. Снижение содержания углеводов в вашем рационе может помочь снизить и лейкоциты, уменьшить воспаление и, возможно, помочь предотвратить инсулинорезистентность. (, , , )
Снизить калорийность питания
Ограничение калорий в долгосрочной перспективе было связано с более низкими показателями лейкоцитов без вредных последствий для иммунной системы. В 2-х летнем исследовании с участием 218 здоровых взрослых людей, ограниченных в калорийности питания, те, у кого была снижена калорийность, также показали снижение численности лейкоцитов на 0,6*10/9 л. Влияние ограничения калорийности на людей с исходно повышенными лейкоцитами – неизвестно. ()
Норма у детей
Для детей характерно более высокое содержание белых кровяных телец. Норма для разного возраста представлена в таблице:
| Возраст | Количество лейкоцитов (*109) |
| новорожденный | 10 — 30 |
| с пятого дня жизни | 9 — 15 |
| с десятого дня жизни до месяца | 8,5 — 14 |
| от месяца до года | 8 — 12 |
| от года до пяти лет | 7 — 11 |
| от 5 до 15 лет | 6 — 10 |
| старше 15 лет | 5 — 9 |
Из таблицы видно, что норма содержания лейкоцитов у детей-новорожденных сильно отличается, к примеру, от нормы у детей 5 лет.
Лейкоциты: когнитивно-понятийное значение
Расшифровка результатов любых медицинских анализов – это непосредственная задача докторов. Несмотря на это, некоторые базовые положения, такие как, что такое лейкоциты в анализе крови, интересуют многих пациентов, ответственно относящихся к своему здоровью. Этот факт является неудивительным исходя из значимости клеток крови для организма, о которой, будет идти дальше речь в статье. Разбираться, что это такое – лейкоциты, отображающиеся в бланке анализа крови под грифом WBC, зачастую приходится исследуемым, у которых показатели имеют отклонения от стандартов, однако, общая информация об этих клетках будет полезна и для здоровых людей.
Кровь человека – это основная биожидкость организма, находящаяся в постоянном движении, состоящая конструктивно из плазмы, или текучего субстрата, и уплотнённых элементов, одними из которых являются лейкоциты. Лейкоцитами выступают компоненты, на которых базируется формирование иммунитета человека, при этом клетки распределяются на несколько подвидов, отличающихся между собой по конфигурации, размерам и функциональности. Научное объединение подвидов в одну группу основывалось на морфологических особенностях клеток, заключающихся в присутствии ядра и отсутствии цветовой пигментации, что свойственно только лейкоцитам.
Повышенные лейкоциты в крови: причины и лечение
Состояние, при котором белые кровяные тельца повышены, получило название лейкоцитоз. Он может возникнуть у любого человека. Кратковременный лейкоцитоз не должен вызывать опасений, т.к. он может быть связан с влиянием внешних факторов. Так, новорожденный может отреагировать повышенным содержанием лейкоцитов на новый прикорм. Для мужчины или женщины нормой некоторое увеличение концентрации показателя является следствием таких ситуаций:
- эмоциональное напряжение и стресс (лечит психолог);
- курение ( обо всех последствиях курения описано тут);
- потребление некоторых продуктов питания;
- неумеренные физические нагрузки;
- долгое пребывание на солнце или в бане;
- смена часовых поясов.
Для исключения погрешности в анализе его необходимо сдавать утром натощак в спокойном состоянии. Если при следовании всем канонам сдачи анализа результат все равно оказывается выше нормы, то можно говорить о лейкоцитозе, связанном с наличием какого-то заболевания.
Причинами, при которых лейкоцитарные клетки повышены, могут быть:
- Любые инфекционные процессы.
- Патологии аутоиммунного характера.
- Воспалительные процессы хронического типа.
- Аллергия (узнайте эффективные средства от аллергии из этой статьи).
- Вирусное поражение организма.
- Сильный болевой синдром.
- Онкологические процессы (обследование и терапию назначает врач онколог).
- Ожоги и обморожения.
- Паразитарное загрязнение организма.
Причины повышения лейкоцитов в крови у женщин
Для женщин наиболее характерно непостоянство результатов анализа, чем для мужчин. Основанием этого помимо вышеперечисленного могут быть:
- эмоциональное и психическое состояние;
- перемена климата и погодных условий;
- фаза менструального цикла (читайте что делать при менструальных болях тут);
- принимаемые медикаменты;
- воспалительные процессы, связанные с гинекологической сферой (терапию назначает врач гинеколог).
Ряд процессов, протекающих в организме беременной женщины, определяют причины повышения лейкоцитов у данной категории лиц. Помимо того, что белые кровяные тельца при беременности могут быть повышены по физиологическим факторам отдельно специалисты выделяют следующие источники:
Совет врача
Для получения достоверных результатов важно правильно сдать анализ крови. В экстренных случаях можно сделать это после еды, в плановом порядке лучше идти в процедурный кабинет натощак. Перед сдачей крови желательно 2 часа не курить. Обязательное условие — если анализ назначется не для оценки состояния во время болезни (простуды, ОРВИ, ангины и т.д.), а вовремя проведения медосмотра, то сдавать кровь нужно не менее, чем через 2 недели после выздоровления в случае недавно перенесенного заболевания. Если выполнить анализ крови через несколько дней после болезни, то можно обнаружить повышенные лейкоциты, которые еще не пришли в норму из-за иммунного ответа. на возбудителя. Такие результаты будут требовать повторной пересдачи крови. Поэтому лучше дождаться, пока пройдет 2 недели, и потом уже обследоваться.
Виктория Дружикина Невролог, Терапевт
- аллергические и воспалительные процессы (лечит аллерголог), связанные со снижением иммунитета;
- прием лекарственных препаратов для поддержания беременности;
- усугубление хронических патологий;
- болезненные ощущения в области поясницы;
- тревога, связанная с переживаниями о развитии ребенка;
- нарушение гормонального фона (исправляет эндокринолог), приводящее к сгущению крови.
Если у беременной концентрация лейкоцитарных клеток повышена, ей обязательно будет назначено повторное обследование с целью исключения патологии.
Почему могут быть повышены лейкоциты у мужчин: причины
У мужчин также лейкоциты могут быть повышены по физиологическим и патологическим причинам. В первом случае беспокоиться не о чем: нужно просто позаботиться о том, чтобы анализ сдавался с соблюдением всех норм его сдачи. Также, нужно исключить нахождение мужчины в условиях с высокой влажностью воздуха и температуры непосредственно до сдачи анализа. К патологическим факторам относятся любые отклонения в работе организма, связанные с протеканием воспалительных, инфекционных или бактериальных процессов. Это связано с тем, что именно иммунная система мужчины первой реагирует на изменения непоколебимости внутренней среды его организма.
Повышены лейкоциты в крови у ребенка – что это значит?
Для ребенка, особенно маленького, характерно такое состояние, как постоянная смена настроения, плач, тревога, испуг. Также многие родители неверно интерпретируют условия содержания ребенка. Так, комфортная температура воздуха для него должна находиться в пределах 18-23 градусов. Взрослые привыкли к более теплым температурам. То же самое относится к ваннам: зачастую ребенка купают в слишком горячей для него воде, несмотря на то, что для взрослого она является комфортной. Именно перегрев и неустойчивое эмоциональное состояние часто являются причиной того, что лейкоциты у ребенка повышены. Также причиной несоответствия показателя с нормой у ребенка может стать вакцинация. Если концентрация лейкоцитарных клеток повышена значительно даже после повторного анализа, то следует говорить о патологических явлениях, требующих исследования и лечения.
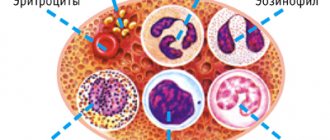
Какие бывают лейкоциты
Этим термином обозначается не одна определенная клетка, а около десятка разных микроскопических образований. Почему их назвали одним словом? Только из-за их схожих функций. Каждая из них обеспечивает правильную работу иммунитета, активируясь при воздействии различных вредных факторов и развитии воспаления. Для лучшего понимания, лейкоциты можно разделить на 4 большие группы:
лейкоциты под электронным микроскопом
- Эозинофилы. Они выполняют две основные функции – участвуют в развитии аллергии и патологических реакций, возникающих при проникновении паразитов (Лямблий, Аскарид, Описторхов, Цистицерков и других организмов). Несмотря на свою неприятную задачу, эти клетки являются необходимой частью защиты организма. Именно они могут «выдать» скрыто протекающую болезнь, вызвав специфические симптомы;
- Базофилы. Главные виновники любых аллергических реакций, из-за содержания в них гистамина – аминосоединения, активирующего воспаление. При проникновении в восприимчивый организм определенного вещества (частиц пыли, перхоти животных, пыльцы растений и т.д.), базофилы высвобождают гистамин. Результат – появление симптомов аллергии ( насморка, дерматита, анафилаксии, отека и других);
- Нейтрофилы (сегменто- и палочкоядерные). При попадании в организм вредной бактерии эти клетки будут первыми, кто попытается ее уничтожить и предотвратить возникновение заболевания. Если им это не удается – нейтрофилы сдерживают инфекцию до того момента, пока организм не выработает специфические антитела против микробов и не разрушит их. Также обнаружить этот компонент иммунитета можно в любом месте, где активно развивается воспаление, даже если там нет бактерий. Такая ситуация может возникнуть при инфаркте, ожоге, отравлениях токсинами и омертвении тканей;
- Лимфоциты. Это наиболее сложно устроенные клетки, которые последние принимают участие в защите организма – в среднем, через 2 недели от проникновения вредоносного агента. Данное время необходимо лимфоцитам для определения точного вида угрозы и выработки антител, которые действуют только на конкретный вредный фактор. Еще одной важной функцией клеток является обеспечение противоопухолевого иммунитета, эффективность которого достаточно низкая.
Дополнительно доктора выделяют моноциты, как особый компонент иммунной системы. Однако изменения в их количестве не обладают большой информативностью и регистрируются крайне редко.
В норме, анализ крови на лейкоциты должен показать определенное количество каждого из этих видов клеток. Повышение или снижение их содержания, в большинстве случаев, свидетельствует о наличии болезни или неправильном проведении диагностической процедуры.
Пониженные лейкоциты: причины, лечение
Если лейкоциты повышены, то это не всегда плохо. Тем самым организм сообщает о каком-то сбое и подключает защитные ресурсы для борьбы с ним. Пониженное содержание лейкоцитарных тельцов (лейкопения) вызывает большее опасение. Если лейкоциты понижены, то это значит, что организм не может бороться с болезнетворными элементами. Т.е. речь идет о наличии какого-то заболевания. Известны три основных фактора, по котором лейкоцитарные тельцы не вырабатываются в нужном количестве:
- Нехватка необходимых веществ для построения новых клеток.
- Выработка белых кровяных телец с одновременным их погибанием при борьбе с очагами инфекций.
- Дисбаланс функций костного мозга.
Лейкопения может быть обнаружена как у мужчины, так и у женщины.
Главным признаком продолжительного отклонения от стандартных значений является инфекционная болезнь, которая проявляется повышенной температурой и ознобом и является следствием интоксикации, не сдерживаемой лейкоцитами.
Главным фактором борьбы с пониженным содержанием лейкоцитарных тельцов является недопущение развития инфекционных заболеваний, которое состоит из:
- грамотно подобранной диеты;
- ношения респираторной маски;
- исключения всех контактов с уже заболевшими людьми;
- обращения к врачу при малейшем повышении температуры;
- лечения народными средствами.
При тяжелом протекании болезни проводится терапия медикаментозными препаратами. Нередко пациента помещают в стационар для восстановления иммунитета.
Вещества и пути уменьшения количества лейкоцитов
Существуют природные вещества и пути, которые обычно регулируют лейкоциты в вашем организме. Поговорите со своим врачом о наиболее подходящих стратегиях для лечения ваших заболеваний и управления количеством лейкоцитов.
Ни одна из этих стратегий не должна использоваться для замены рекомендаций вашего врача!
Цинк
Цинк играет важную роль в иммунной функции организма. Дефицит цинка увеличивал у мышей количество общих лейкоцитов, моноцитов и гранулоцитов (нейтрофильных, эозинофильных и базофильных) без изменения количества лимфоцитов. ()
Дефицит цинка индуцирует общую стрессовую реакцию, которая может привести к увеличению численности лейкоцитов. () Таким образом, добавление цинка (если у вас его недостаточно) может помочь уменьшить высокое значение лейкоцитов.
Селен
Численность лейкоцитов уменьшилось у мужчин, которые соблюдали диету с высоким содержанием селена. Это снижение, возможно, было вызвано изменениями в числе гранулоцитов. ()
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 4.6 Всего голосов (10)
Лечение лейкоцитоза
Лейкоцитоз обычно выявляется только на основании исследования крови. Каких-то явных симптомов, указывающих на изменение в крови, человек не ощущает. Так, он может жаловаться на ряд недомоганий, которые зачастую никак не связывают с отклонением от стандартных значений в концентрации белых кровяных телец:
- общее недомогание и усталость;
- потеря аппетита, головокружение (другие возможные причины головкружения у женщин описаны тут), излишнее потоотделение;
- суставно-мышечные боли;
- расстройство сна (лечит сомнолог), ослабление зрения (терапию проводит офтальмолог).
Для того, чтобы понизить значение показателя, повышение которого связано с физиологическими причинами, рекомендуется:
- избегать переохлаждения и перегрева;
- правильно питаться;
- соблюдать режим отдыха;
- меньше нервничать.
Т.е. терапия связана с устранением факторов, вызывающих повышение показателя.
Если же установлен диагноз «лейкоцитоз» самолечением заниматься нельзя ни в коем случае. Врач сам на основании повторных анализов и дополнительных обследований определит этимологию роста лейкоцитарных клеток и назначит соответствующее лечение.
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Список литературы
1.https://medline.ru/public/art/tom18/art6.html 2.Дядя Г. И. и др. Универсальный справочник практикующего врача (Раздел «Общий анализ крови») // Воронеж: Научная книга. — 2021. — 512 с 3.Кишкун А. А. Клиническая лабораторная диагностика. Учебное пособие (Глава 2. Гематологические исследования) // М.: ГЭОТАР-Медиа. — 2015. — 976 с.
4.Нормативы для показателей состав форменных элементов крови и иных показателей отражены в ПРИКАЗе Минздрава РФ от 14-09-2001 364 (ред от 06-06-2008), приложении 3 «НОРМЫ СОСТАВА И БИОХИМИЧЕСКИХ ПОКАЗАТЕЛЕЙ ПЕРИФЕРИЧЕСКОЙ КРОВИ»
Оцените, насколько была полезна статья
4.8 Проголосовало 22 человека, средняя оценка 4.8
Понравилась статья? Сохраняй на стену, чтобы не потерять!
Обследование в МедАрт
Если вы хотите получить на 100% достоверный результат общего (клинического) анализа крови, в диагностическом центре МедАрт вам всегда будут рады. Наши специалисты имеют высшую квалификацию и полностью компетентны в доверенной им работе. Высокоточная современная медицинская аппаратура, качественные реагенты, необходимый расходный материал – мы гарантируем каждому своему клиенту обслуживание на высшем уровне.
У нас вы сможете сдать общий анализ крови в спокойной и комфортной обстановке, не искажая результаты своих анализов полученным в долгой очереди стрессом и эмоциональным напряжением. Точные и достоверные результаты вы сможете получить уже через один рабочий день.
Что рекомендуется делать пациентам, у которых развилось данное осложнение
1) При повышении температуры тела срочно сдать анализ крови. Сообщить лечащему врачу о результатах анализа.
При наличии критично низкого уровня лейкоцитов и нейтрофилов очередное введение химиопрепаратов будет отложено до момента полного восстановления.
2) Старайтесь придерживаться полноценного рациона, исключите сырые продукты (то есть мясо, рыбу, яйца, фрукты и овощи) – все продукты без исключения должны быть термически обработаны.
3) Соблюдайте режим работы и отдыха, не нагружайте себя, дайте возможность организму восполнить силы и энергию для скорейшего восстановления.
4) Тщательно соблюдайте личную гигиену, потому как любая инфекция может стать причиной ухудшения состояния.
5) Не посещайте места большого скопления людей без необходимости. Соблюдайте самоизоляцию. Это актуально не только во время нынешней пандемии, ведь риски присоединения инфекций во время фебрильной нейтропении колоссальные – даже ваши домочадцы могут представлять опасность, что уж говорить о большом количестве незнакомцев, например, в магазинах.
6) Если вы вынуждены посетить место с большим количеством людей, например, чтобы сдать анализ крови, то обязательно носите защитную маску. Старайтесь соблюдать дистанцию с окружающими.
К основным препаратам, которые используют при лечении фебрильной нетропении, относятся антибиотики, также используются специализированные препараты для стимуляции повышения уровня лейкоцитов и нейтрофилов – это колониестимулирующие факторы (Г-КСФ).
Эти препараты применяются для ускорения образования, созревания и выброса нейтрофилов из костного мозга в периферическую кровь, где они начинают выполнять свои функции и защищать организм.
Почему это состояние имеет для нас значение?
Лейкоциты отвечают за иммунитет и сопротивление различным неблагоприятным факторам, поэтому при снижении их уровня в крови в первую очередь страдает «оборона» организма.
В этом случае человек становится более уязвим для любой инфекции: бактериальной, вирусной или грибковой.
В большинстве случаев при развитии инфекционных осложнений специализированное противоопухолевое лечение должно быть отложено. Следовательно, помимо главной опасности для человека, которая заключается именно в инфекционном процессе, мы еще сталкиваемся и с тем, что приходится откладывать лечение онкологического заболевания на неопределенный срок до тех пор, пока мы не разберемся с инфекцией.
Распространённые и официальные названия белых кровяных клеток
Наиболее популярным, литературным и народным названием лейкоцитов является сочетание «белые кровяные клетки». Для обычных людей более ценной является информация, как обозначаются лейкоциты в анализе крови, что позволяет интерпретировать результаты ещё до похода к специалистам. В медицинской литературе, и в лабораторных бланках эти клетки шифруют аббревиатурой WBC. Немаловажной является и информация, позволяющая проанализировать соотношение разных видов лейкоцитов в развёрнутом результате анализа:
- Группа гранулоцитов, состоящая из нейтрофилов, базофилов и эозинофилов, имеет общее обозначение GRA или GRAN, при потребности подсчёта каждого из этих подвидов клеток применяются аббревиатуры NEUT, BASO, EOS или EOSIN соответственно.
- Аббревиатура MID применяется для идентификации процентного состава базофилов, эозинофилов, моноцитов и незрелых клеток. В некоторых лабораториях применяется обозначение MXD для этой группы клеток.
- Процентная концентрация лимфоцитов обозначается аббревиатурой LYM или сокращением LY.
- Сокращение MON характеризует в лейкоцитарной формуле процентный показатель моноцитов.
Анатомия Лейкоцитов человека — информация:
Лейкоциты (от греч. λευκως — белый и κύτος — клетка, белые кровяные клетки) — неоднородная группа различных по внешнему виду и функциям клеток крови человека или животных, выделенная по признаку отсутствия самостоятельной окраски и наличия ядра.
Главная функция лейкоцитов — защита. Они играют главную роль в специфической и неспецифической защите организма от внешних и внутренних патогенных агентов, а также в реализации типичных патологических процессов. Все виды лейкоцитов способны к активному движению и могут переходить через стенку капилляров и проникать в ткани, где они поглощают и переваривают чужеродные частицы. Этот процесс называется фагоцитоз, а клетки, его осуществляющие, — фагоцитами. Если чужеродных тел проникло в организм очень много, то фагоциты, поглощая их, сильно увеличиваются в размерах и в конце концов разрушаются. При этом освобождаются вещества, вызывающие местную воспалительную реакцию, которая сопровождается отеком, повышением температуры и покраснением пораженного участка. Вещества, вызывающие реакцию воспаления, привлекают новые лейкоциты к месту внедрения чужеродных тел. Уничтожая чужеродные тела и поврежденные клетки, лейкоциты гибнут в больших количествах. Гной, который образуется в тканях при воспалении, — это скопление погибших лейкоцитов.
Количество лейкоцитов
Поскольку число лейкоцитов в крови отражает состояние защитных сил организма, этот показатель интересует врачей всех специальностей. Его определение входит в минимум исследований, которые назначают всем пациентам в стационаре или поликлинике. У здорового человека число лейкоцитов в крови непостоянно. После тяжелой физической работы, приема горячей ванны, у женщин в период беременности, в процессе родов и перед началом менструации оно увеличивается. Это же происходит после приема пищи. Поэтому, чтобы результаты анализа были объективными, его нужно сдавать натощак, утром, не завтракать, можно выпить только стакан воды. В норме содержание лейкоцитов в 1 л крови взрослого человека составляет от 4,0–9,0×109. У детей оно выше: в возрасте одного месяца – 9,2–13,8×109/л, от 1 до 3 лет – 6–17×109/л, в возрасте от 4 до 10 лет – 6,1–11,4×109/л.
Виды лейкоцитов
Лейкоциты различаются по происхождению, функциям и внешнему виду. Некоторые из лейкоцитов способны захватывать и переваривать чужеродные микроорганизмы (фагоцитоз), а другие могут вырабатывать антитела. По морфологическим признакам лейкоциты, окрашенные по Романовскому-Гимзе, со времён Эрлиха традиционно делят на две группы: — зернистые лейкоциты, или гранулоциты — клетки имеющие крупные сегментированные ядра и обнаруживающие специфическую зернистость цитоплазмы; в зависимости от способности воспринимать красители они подразделяются на нейтрофильные, эозинофильные и базофильные. — незернистые лейкоциты, или агранулоциты — клетки, не имеющие специфической зернистости и содержащие простое несегментированное ядро, к ним относятся лимфоциты и моноциты. Ядра зрелых нейтрофильных гранулоцитов имеют перетяжки – сегменты, поэтому их называют сегментоядерными. В незрелых клетках выявляются удлиненные палочковидные ядра – это нейтрофильные палочкоядерные гранулоциты. Еще более «молодые» нейтрофильные гранулоциты носят название «метамиелоциты» («юные»). Больше всего в крови зрелых сегментоядерных нейтрофильных гранулоцитов, меньше – палочкоядерных, юные формы встречаются редко. По соотношению числа зрелых и незрелых форм можно судить об интенсивности кроветворения. При потере крови для ее восполнения организм начинает продуцировать большое количество клеток. Поскольку они не успевают созреть в костном мозге, в крови появляется много незрелых форм. Сходные процессы происходят при гнойных заболеваниях (аппендицит, перитонит), сепсисе, когда организм старается выработать больше клеток-защитников. При лейкозах лейкоциты начинают размножаться бесконтрольно, поэтому в крови тоже появляется много незрелых форм.
Процентное соотношение отдельных видов лейкоцитов в периферической крови называется лейкоцитарной формулой. Она рассчитывается на 100 лейкоцитов. Лейкоцитарная формула позволяет врачу наглядно представить, каких лейкоцитов много, а каких мало. Изучение лейкоцитарной формулы помогает в определении степени тяжести инфекционного заболевания, в диагностике лейкозов. Увеличение числа незрелых нейтрофильных гранулоцитов называется сдвигом лейкоцитарной формулы влево. Источником лейкоцитов является костный мозг. Облучение, некоторые лекарственные средства (бутадион, цитостатики, противоэпилептические препараты) повреждают его. В результате вырабатывается недостаточное число лейкоцитов, проявляется лейкопения. Увеличение числа лейкоцитов называют лейкоцитозом, уменьшение – лейкопенией. Наиболее часто лейкоцитоз возникает у больных с инфекциями (пневмония, скарлатина), гнойными заболеваниями (аппендицит, перитонит, флегмона), сильными ожогами. Лейкоцитоз развивается в течение 1–2 ч после начала интенсивного кровотечения. Приступ подагры также может сопровождаться лейкоцитозом. При некоторых лейкозах число лейкоцитов возрастает в несколько десятков раз. Хотя проникновение микробов в организм человека обычно стимулирует иммунную систему, в результате чего число лейкоцитов в крови увеличивается, при некоторых инфекциях отмечается противоположная картина. Если защитные силы организма истощены и иммунная система не способна бороться, число лейкоцитов снижается. Так, например, лейкопения при сепсисе свидетельствует о тяжелом состоянии больного и неблагоприятном прогнозе. Некоторые инфекции (брюшной тиф, корь, краснуха, ветряная оспа, малярия, бруцеллез, грипп, вирусный гепатит) подавляют иммунную систему, поэтому они могут сопровождаться лейкопенией. Снижение числа лейкоцитов возможно также при системной красной волчанке, некоторых лейкозах и метастазах опухолей костей.
Нейтрофилы
Основное назначение нейтрофилов – защита организма от инфекций. Они фагоцитируют бактерии, то есть «заглатывают» и «переваривают» их. Кроме того, нейтрофилы могут вырабатывать особые антимикробные вещества. При инфекциях нейтрофилы накапливаются в большом количестве в месте проникновения бактерий в организм. Гной – это не что иное, как погибшие нейтрофилы. В норме в крови взрослого человека палочкоядерные нейтрофилы составляют 1–5% всех лейкоцитов, сегментоядерные – 45–65%. Увеличение числа нейтрофилов, особенно незрелых форм, свидетельствует о наличии инфекции (абсцесс, аппендицит, пневмония, пиелонефрит, ангина, менингит, сепсис). Сходные изменения отмечаются при инфаркте миокарда, ожогах, отравлении свинцом, сильной кровопотере, лейкозах. При некоторых инфекциях (брюшной тиф, малярия, некоторые формы туберкулеза, гепатит, грипп, корь, краснуха) число нейтрофилов, наоборот, снижается. Уменьшение числа нейтрофилов может происходить при системной красной волчанке, воздействии радиации и токсических химических веществ (анилин, бензол, цитостатики), при некоторых анемиях и лейкозах.
Эозинофилы
Эозинофилы удаляют избытки гистамина, который появляется при аллергических заболеваниях. При заражении гельминтами эозинофилы проникают в просвет кишечника, разрушаются там, в результате высвобождаются вещества, токсичные для гельминтов. В норме содержание эозинофилов в крови составляет 1–5% всех лейкоцитов. Число эозинофилов увеличивается при бронхиальной астме, аллергическом дерматите, лекарственной аллергии, заражении паразитами (аскариды, эхинококки, описторхисы, лямблии), при некоторых лейкозах и опухолях, узелковом периартериите.
Базофилы
Ни одна аллергическая реакция не проходит без участия базофилов. Они играют определенную роль в развитии воспаления. В норме содержание базофилов в крови незначительное – до 0,5% всех лейкоцитов. Увеличение числа базофилов встречается чрезвычайно редко – при аллергических реакциях, некоторых лейкозах, лимфогранулематозе, снижении функции щитовидной железы, при лечении эстрогенами.
Лимфоциты
Лимфоциты – главные патрули организма. Они проверяют, не проникли ли в него чужеродные молекулы и микробы, не вышли ли клетки собственного организма из-под контроля – не мутировали ли они, не стали ли безудержно размножаться, превращаясь в опухоль. Основные информаторы лимфоцитов – макрофаги. Они перемещаются по организму, «собирают образцы», которые им показались подозрительными, и доставляют их лимфоцитам. В норме содержание лимфоцитов в крови взрослого человека составляет 25–35% всех лейкоцитов. У детей до 6 лет лимфоцитов в крови значительно больше, чем нейтрофилов, а после 6 лет количество лимфоцитов уменьшается, а нейтрофилов – увеличивается. Увеличение числа лимфоцитов отмечается при некоторых инфекциях (коклюш, вирусный гепатит, цитомегаловирусная инфекция, туберкулез, сифилис) и лейкозах. При инфекционном мононуклеозе содержание лимфоцитов также повышается, но при этом их форма изменяется и только внешне они напоминают моноциты. Отсюда и название болезни. Снижение числа лимфоцитов (лимфоцитопения) характерно для тяжелых вирусных заболеваний, злокачественных опухолей, иммунодефицитов, а также при назначении глюкокортикоидов.
Моноциты
Моноциты – недостаточно зрелые клетки. Свои основные функции они начинают выполнять, когда превращаются в макрофаги – большие подвижные клетки, которые находятся практически во всех органах и тканях. Макрофаги – своеобразные санитары. Они «поедают» бактерии, погибшие клетки, причем могут «заглатывать» частицы, почти равные им по размерам. Макрофаги, как уже указывалось, помогают лимфоцитам в осуществлении иммунных реакций. В норме моноциты составляют 1–8% всех лейкоцитов. Число моноцитов увеличивается при некоторых инфекционных болезнях (инфекционный мононуклеоз, малярия, сифилис, бруцеллез). При туберкулезе увеличение числа моноцитов – признак активности болезни, при этом важно отношение числа моноцитов к числу лимфоцитов: в норме оно составляет 0,3–1, а при повышении активности туберкулеза – больше 1. Увеличение числа моноцитов возможно при саркоидозе, лейкозах, лимфогранулематозе, системной красной волчанке, ревматоидном артрите и некоторых васкулитах. Иногда врач не довольствуется одним анализом крови и назначает повторный. Таким образом, он оценивает динамику заболевания и эффективность лечения. В некоторых случаях достаточно повторного определения только общего числа лейкоцитов без расчета лейкоцитарной формулы. В других случаях врача интересуют более подробные данные о работе иммунной системы.
Лейкоцитоз
Лейкоцитоз — увеличение общего количества лейкоцитов в крови свыше 9 Г/л (9×109/л).
Классификация. Лейкоцитоз делится на абсолютный и относительный.
Абсолютный лейкоцитоз — повышение количества лейкоцитов в крови вследствие усиления лейкопоэза реактивного или опухолевого характера в кроветворных органах или же увеличенного их поступления из костномозгового депо в кровеносные сосуды.
Относительный лейкоцитоз — увеличение числа лейкоцитов в крови в результате перераспределения лейкоцитов из пристеночного пула в циркулирующий или же их скопления в очаге воспаления. Кроме того, в связи с тем, что возрастание общего числа лейкоцитов обычно сочетается с преимущественным увеличением количества отдельных видов лейкоцитов, лейкоцитоз подразделяется на нейтрофилез, эозинофилию, базофилию, лимфоцитоз и моноцитоз.
Патогенез лейкоцитоза. Можно выделить следующие механизмы возникновения лейкоцитоза:
- повышение продукции лейкоцитов в кроветворных органах (усиление лейкопоэза реактивного характера или при опухолевой гиперплазии лейкопоэтической ткани), когда возрастает митотический, созревающий и резервный пул лейкоцитов в костном мозге;
- ускорение выхода лейкоцитов из костного мозга в кровь вследствие повышения проницаемости костномозгового барьера под действием гликокортикоидов, а также при усилении протеолиза оболочки, окружающей островок гранулопоэза при септических состояниях;
- перераспределение лейкоцитов в результате их мобилизации из пристеночного (краевого, маргинального) пула в циркулирующий (после введения адреналина, при эмоциональном напряжении, под влиянием эндотоксинов микроорганизмов), вследствие перераспределения крови (при шоке, коллапсе) или же повышенной миграции лейкоцитов в очаг воспаления (при аппендиците, флегмоне).
Лейкоцитоз очень часто сочетается с нарушением созревания клеток лейкоцитарного ряда в костном мозге и продукцией патологически измененных лейкоцитов. При лейкоцитозе, возникшем вследствие реактивной гиперплазии лейкопоэтической ткани, как правило, повышается функциональная активность лейкоцитов, что приводит к усилению защитных реакций организма. Нейтрофильный лейкоцитоз, и моноцитоз протекают с параллельным увеличением фагоцитарной активности лейкоцитов. Эозинофильный лейкоцитоз благодаря антигистаминной функции эозинофильных гранулоцитов играет компенсаторную роль при аллергических реакциях. В то же время лейкоцитоз при лейкозе может сочетаться с понижением защитных свойств клеток лейкопоэтического ряда, что обусловливает иммунологическую гипореактивность, при которой организм страдает от ауто- и вторичных инфекций.
Картина крови при лейкоцитозе. Увеличение общего числа лейкоцитов при лейкоцитозе сопровождается изменением лейкоцитарной формулы (процентного содержания отдельных форм лейкоцитов, рассчитанного при подсчете 200 клеток в окрашенном мазке крови). Абсолютный или относительный характер этих изменений устанавливается при вычислении абсолютного содержания различных форм грануло- и агранулоцитов в 1 л. Расчет проводится на основании знания общего числа лейкоцитов в 1 л крови и лейкоцитарной формулы. Так, абсолютный нейтрофильный лейкоцитоз при гнойных воспалительных заболеваниях сопровождается уменьшением процентного содержания лимфоцитов в лейкоцитарной формуле (относительная лимфопения). Однако расчет абсолютного количества лимфоцитов на фоне высокого общего лейкоцитоза позволяет установить отсутствие угнетения лимфоцитарного ростка. При лейкоцитозе, особенно нейтрофильном, в крови нередко появляются незрелые клетки (ядерный сдвиг влево). Большое количество дегенеративно измененных лейкоцитов при лейкоцитозе отмечается в крови при сепсисе, гнойных процессах, инфекционных заболеваниях, распаде злокачественной опухоли.
Лейкопения
Лейкопения — это уменьшение общего количества лейкоцитов в крови ниже 4 Г/л (4×106л).
Классификация. Лейкопения, как и лейкоцитоз, может быть абсолютной и относительной (перераспределительной). При преимущественном снижении отдельных форм лейкоцитов выделяют нейтро-, эозино-, лимфо-, моноцитопению.
Причиной возникновения нейтропении может быть действие инфекционных факторов (вирусы гриппа, кори, брюшнотифозный токсин, риккетсии сыпного тифа), физических факторов (ионизирующая радиация), лекарственных препаратов (сульфаниламиды, барбитураты, цитостатики), бензола, дефицит витамина В12, фолиевой кислоты, анафилактический шок, гиперспленизм, а также генетический дефект пролиферации и дифференцировки нейтрофильных гранулоцитов (наследственная нейтропения).
Эозинопения наблюдается при повышении продукции кортикостероидов (стресс, болезнь Иценко — Кушинга), введении кортикотропина и кортизона, острых инфекционных заболеваниях.
Лимфопения развивается при наследственных и приобретенных иммунодефицитных состояниях, стрессах. Лимфопения характерна для лучевой болезни, милиарного туберкулеза, микседемы.
Моноцитопения отмечается при всех тех синдромах и заболеваниях, при которых имеет место депрессия миелоидного ростка костномозгового кроветворения (например, при лучевой болезни, тяжелых септических состояниях, агранулоцитозе).
Патогенез лейкопении. В основе развития лейкопении лежат следующие механизмы:
- уменьшение продукции лейкоцитов в гемопоэтической ткани;
- нарушение выхода зрелых лейкоцитов из костного мозга в кровь;
- разрушение лейкоцитов в кроветворных органах и крови;
- перераспределение лейкоцитов в сосудистом русле;
- повышенное выделение лейкоцитов из организма.
Механизмы, обусловливающие угнетение лейкопоэза, рассмотрены выше. Замедление выхода гранулоцитов из костного мозга в кровь наблюдается при синдроме «ленивых лейкоцитов» вследствие резкого понижения их двигательной активности, обусловленного дефектом клеточной мембраны. Разрушение лейкоцитов в крови может быть связано с действием тех же патогенных факторов, которые вызывают лизис клеток лейкопоэтического ряда в кроветворных органах, а также с изменением физико-химических свойств и проницаемости мембран самих лейкоцитов как следствие неэффективного лейкопоэза, что и приводит к повышенному лизису лейкоцитов, в том числе в макрофагах селезенки. Перераспределительный механизм лейкопении заключается в том, что изменяется соотношение между циркулирующим и пристеночным пулом лейкоцитов, что бывает при гемотрансфузионном шоке, воспалительных заболеваниях и др. В редких случаях лейкопения может быть вызвана повышенным выделением лейкоцитов из организма (при гнойном эндометрите, холецистоангиохолите).
Главным следствием лейкопении является ослабление реактивности организма, вызванное понижением фагоцитарной активности нейтрофильных гранулоцитов и антителообразовательной функции лимфоцитов не только в результате уменьшения их общего количества, но и возможного сочетания лейкопении с продукцией функционально неполноценных лейкоцитов. Это приводит к увеличению частоты инфекционных и опухолевых заболеваний у таких больных, особенно при наследственных нейтропениях, дефиците Т- и В-лимфоцитов. Ярким примером тяжелой ареактивности является синдром приобретенного иммунодефицита вирусного (СПИД) и радиационного происхождения, а также агранулоцитоз и алиментарно-токсическая алейкия.
Агранулоцитоз (гранулоцитопения) — резкое уменьшение в крови гранулоцитов (до 0,75 г/л и меньше) на фоне снижения общего количества лейкоцитов (до 1 г/л и меньше) миелотоксического (с поражением костного мозга) и иммунного происхождения (разрушение клеток гранулоцитарного ряда антилейкоцитарными антителами). Причинами возникновения агранулоцитоза чаще всего являются лекарственные препараты, ионизирующее излучение и некоторые инфекции.
Алейкия — апластическое поражение костного мозга с резким угнетением и даже полным выключением миелоидного кроветворения и лимфопоэза. Алиментарно-токсическая алейкия развивается при питании перезимовавшим в поле зерном, зараженным плесневыми грибами, образующими токсические вещества. При этом наблюдается панцитопения — резкое падение числа лейкоцитов (алейкия), эритроцитов (анемия) и тромбоцитов(тромбоцитопения). Однако при лейкопении могут возникать и компенсаторные реакции в виде усиления пролиферации одних ростков лейкоцитарного ряда при угнетении других. Например, нейтропения может сопровождаться компенсаторным увеличением продукции моноцитов, макрофагов, эозинофилов, плазматических клеток, лимфоцитов, что несколько снижает тяжесть клинических проявлений при нейтропении.
История изучения лейкоцитов Важный вклад в изучение защитных свойств лейкоцитов внесли Илья Мечников и Пауль Эрлих. Мечников обнаружил и изучил явление фагоцитоза, и впоследствии разработал фагоцитарную теорию иммунитета. Эрлиху принадлежит открытие различных видов лейкоцитов. В 1908 за свои заслуги учёные совместно были удостоены Нобелевской премии.
Примерный список диагностических мер выглядит так:
- Устный опрос и сбор анамнеза. Пациент рассказывает о жалобах, сообщает информацию, которая могла бы оказаться важной. Например, образ жизни, профессиональной деятельности, перенесенные и текущие патологические процессы. Вариантов много. По результатам специалист или терапевт определяет вектор диагностики.
- УЗИ органов пищеварительного тракта. Врачи в основном исследуют печень. В некоторых случаях этого недостаточно. Тогда назначают сцинтиграфию и/или томографию.
- Ультразвуковое исследование почек. Часто лейкоциты выходят с мочой. Это довольно показательно. Поскольку почти со стопроцентной вероятностью указывает на очаг воспаления в выделительном тракте. С помощью УЗИ можно обнаружить пиелонефриты, аутоиммунные расстройства. Также мочекаменную болезнь, аномалии развития парного органа.
- Рентгенография легких. Чтобы исключить туберкулез и раковые процессы. Задача не всегда решаема рутинными методами. Вроде этого. В таком случае…
- По потребности назначают МРТ. Чтобы со стопроцентной вероятностью подтвердить или исключить онкологию.
- Если найдена опухоль, понадобится биопсия. Затем образец измененных тканей отправляют в лабораторию. Чтобы понять, какая неоплазия имеет место. Вполне может быть, что доброкачественная.
- Биохимический анализ крови. Задача — получить больше информации о состоянии организма. Методика применяется практически всегда. Обследования назначают, чтобы стала ясна этиология болезни. Происхождение нарушения в лабораторном протоколе.
Лейкоциты — это клетки крови задача которых бороться с возбудителями болезней, инфекциями, паразитами и держать под контролем раковые и прочие аномальные клетки. Которых в организме здорового человека присутствует немало, но в спящем состоянии.
Возможны отклонения от нормы. В таком случае понадобятся дополнительные диагностические меры.
Фебрильная нейтропения
Сочетание повышения температуры тела со снижением количества нейтрофилов носит термин фебрильной нейтропении. Это угрожающее жизни пациента состояние, внезапно и остро развивающееся у больных на фоне снижения числа циркулирующих в крови нейтрофилов ниже 0,5х10*9/л.
Критерии:
- количество нейтрофилов в периферической крови <0.5х109/л;
- двукратное за сутки повышение температуры тела >38.00С или однократное повышение температуры >38.30С при измерении температуры во рту. Это значит, что при измерении температуры в подмышечной впадине вас и вашего врача должна начать беспокоить температура выше 37.50С.
Основная проблема состоит в том, что врачам-онкологам очень трудно контролировать это осложнение и своевременно принимать необходимые меры, поскольку у большинства пациентов фебрильная нейтропения развивается в период, когда они уже не находятся в условиях стационара.
Поэтому пациент также должен быть внимателен к своему состоянию и своевременно принимать меры: связаться с врачом, как можно скорее сдать кровь и неукоснительно следовать тому, что рекомендует лечащий врач.
При повышении температуры тела выше 38.00С необходимо как можно скорее сдать клинический анализ крови. Это важно! Без его результата невозможно сказать наверняка есть ли фебрильная нейтропения у пациента, нужны ли какие-либо срочные мероприятия.
Помните, что это осложнение может обернуться большой бедой, если его не распознать и не начать вовремя лечить.
Если имеет место сочетание обоих критериев (количество нейтрофилов в периферической крови <0.5х10*9/л в сочетании с повышением температуры тела до 380-38.30С), необходимо как можно скорее связаться с лечащим врачом или обратиться в онкологическое учреждение по месту жительства.
В отсутствие своевременного лечения в течение 48 часов после развития фебрильной нейтропении летальный исход имеет место в 50% случаев! Даже при проведении антибактериальной терапии риск смертельного исхода сохраняется в 10% случаев.
Это говорит о том, что это очень опасное осложнение, нельзя относиться к нему легкомысленно.
Около 80 % фебрильных эпизодов на фоне сниженного уровня нейтрофилов в крови связаны с развитием инфекции, которая протекает с отсутствием классических симптомов (боль, гиперемия, отёк, жар), а основным критерием инфекционного процесса является высокая температура тела.
До последнего времени лихорадка, возникающая у больного с нейтропенией, являлась основанием для обязательной госпитализации и проведения лечения в стационаре. Однако в результате проведения клинических исследований была создана система оценки осложнений у больных с фебрильной нейтропенией. Врач согласно этой шкале считает баллы и может оценить существуют ли риски при проведении лечения амбулаторно.
Область продуцирования и период жизнедеятельности клеток
Все лейкоцитарные клетки, независимо от вида, преимущественно продуцируются костными отделами мозга и лимфоузлами, в меньшей мере их «производство» развито в селезёнке и миндалинах. Период жизни лейкоцитов рознится, в зависимости от подвида клеток. Наименьшим является период жизнедеятельности моноцитов, который варьируется в пределах нескольких часов. Гранулоциты, к которым причисляются базофилы, нейтрофилы и эозинофилы, проживают в среднем от десяти до двенадцати суток. Лимфоциты отличаются самым длительным периодом жизнедеятельности, при нормальной функциональности организма живут несколько десятков лет, накапливая в себе информацию на протяжении всего существования, гарантируя человеку иммунную защиту от специфических вредоносных агентов, с которыми ранее приходилось сталкиваться. Наличие накопительной памяти, с возможностью распознать инфекционные источники, позволяет вовремя выявить вредоносные компоненты, подать сигнал защитным клеткам, что предотвращает вероятность развития клинических показателей заболевания, посредством интенсивной борьбы и уничтожения возбудителей недуга на стартовом этапе их деятельности патогенного характера.