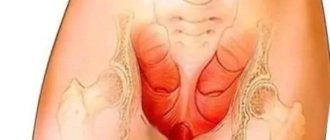
Кольпит — это воспаление слизистой оболочки влагалища. В некоторых случаях оно распространяется и на вульву. Чаще всего кольпит развивается у женщин детородного возраста. Также вследствие неправильной гигиены половых органов им могут заболеть и маленькие девочки. А у женщин находящихся в постменопаузе, когда в организме резко падает уровень женских половых гормонов, чаще всего развивается атрофический кольпит.
В большинстве случаев воспаление вызывают инфекции, передающиеся половым путем, чуть реже — неспецифические микроорганизмы — кишечная и синегнойная палочка, стрептококки и стафилококки.
Кольпит обязательно нужно лечить под наблюдением гинеколога. Иначе болезнь перейдет сначала в вялотекущую, а потом хроническую форму. При стрессах, переохлаждении, гормональной перестройке неприятные симптомы будут появляться вновь, вызывая боль, слабость и беспокойство.
Инфекция может подняться по мочеполовым путям и вызвать воспаление мочевого пузыря и почек. Воспалительный процесс в половых путях провоцирует спайки, сухость влагалища, неприятные ощущения во время секса.
Хронический кольпит негативно влияет на способность к зачатию, провоцирует появление внематочной беременности.
Классификация кольпитов
В зависимости от вида возбудителя, спровоцировавшего заболевание, кольпит делится на специфический и неспецифический. Специфический вагинит обусловлен гонококками, трихомонадами, грибками и другими инфекциями.
По локализации первоначального инфекционного очага кольпиты делятся на:
- первичные, когда процесс сразу развивается во влагалище;
- вторичные, в случае попадания инфекционных агентов во влагалище из других мест (восходящие – с поверхности вульвы и нисходящие – из полости матки).
Течение заболевания обуславливает следующие формы:
- острый кольпит;
- подострый кольпит;
- хронический кольпит;
- вялотекущий вагинит;
- латентный (скрытый) вагинит;
- бессимптомный кольпит.
Отдельно выделяют старческий кольпит или атрофический (возрастной).
Антисептические препараты
Лечить кольпит у женщин одними лишь антисептиками нецелесообразно, поскольку наружная обработка влагалища лишь снимет симптомы. Даже если полностью исчезнут все неприятные признаки болезни, сам триггер останется в организме.
Мирамистин
Является щадящим аналогом широко распространенного антисептика под названием Хлоргексидин. Мирамистин выпускается в форме:
- Раствора для орошений (со специальной длинной насадкой);
- Мази.
А вот хлоргексидин можно отыскать в составе свечей Гексикон (при кольпите и менно влагалищные суппозитории являются оптимальной формой применения).
Непосредственно раствором орошают влагалище ежедневно (на протяжении 14 дней) раз в 2 часа. Также можно вводить влагалищные тампоны, пропитанные 50 мл Мирамистина. Менять 2-3 раза в сутки (на ночь не оставлять).
Гексикон также можно приобрести в форме раствора и впрыскивать во влагалище по 5-10 мл 2 раза в сутки. Однако нужно учесть, что в отличие от Мирамистина, раствор Хлоргексидина в составе Гексикона может провоцировать зуд и жжение. Поэтому гораздо удобнее применять свечи в количестве 2 шт. в сутки на протяжении 10 дней.
Эти лекарства не только устраняют основные симптомы вагинита, но и ускоряют процесс восстановления нормальной вагинальной микрофлоры.
Флуомизин
Выпускается в форме влагалищных таблеток. Срок лечения составляет 6 дней. Необходимо вводить по одному суппозиторию 1 раз в сутки (перед сном).
Отличительной особенностью Флуомизина является то, что его можно без опасений применять на протяжении всего срока беременности. Однако нужно убедиться в том, что причиной болезни стали бактерии, чувствительные к действию деквалиния хлорида (активного компонента лекарства от кольпита).
Влагалищная микрофлора в норме
В норме у здоровой женщины детородного возраста микрофлора влагалища на 95 – 98% состоит из лактобактерий или палочек Додерлейна. Палочки Додерлейна расщепляют гликоген, который «получают» из слущенных эпителиальных клеток поверхностного слоя влагалищной слизистой. При расщеплении гликогена образуется молочная кислота, за счет которой рН среды влагалища сдвигается в кислую сторону (4,5 и меньше). Кислая влагалищная среда является своеобразной защитой от патогенных микробов, так многие из них не способны расти и размножаться в подобных условиях. Также лактобактерии образуют перекись водорода и ряд антибиотикоподобных веществ, что укрепляет защиту и препятствует заселению влагалища нежелательными микроорганизмами.
Кроме лактобактерий во влагалище обитают бифидобактерии, которые также защищают его от проникновения инфекции. Жизнедеятельность и количество лактобактерий зависит от продукции эстрогенов. Поэтому с началом пременопаузы, когда выработка эстрогенов снижается, истончается слизистая влагалища и уменьшается количество молочнокислых бактерий, что ведет к развитию возрастного кольпита.
Так же, при разных других условиях, приводящих к уменьшению лактобактерий у здоровой и молодой женщины, влагалище очень быстро заселяется «оккупантами» — патогенными микроорганизмами.
Помимо лакто- и бифидобактерий во влагалище в небольшом количестве присутствуют и другие микроорганизмы:
- стрептококки;
- энтерококки;
- пептококки;
- стафилококки;
- бактероиды;
- грибки рода Кандида и прочие.
Диета
Здоровое питание при бактериальном кольпите необходимо, прежде всего, для восстановления нормальной микрофлоры во влагалище, а также в кишечнике.
Живыми бифидо- и лактобактериями богаты кисломолочные продукты (кефир, сметана, ряженка и т.д.). Именно их необходимо включить в свой рацион в первую очередь.
Кроме этого, желательно употреблять продукты питания с большим содержанием полиненасыщенных кислот (рыбий жир, креветки, форель, треска, лосось и т.д.).
В процессе течения бактериального вагинита в организме женщины может не хватать некоторых витаминов и минералов. Чтобы восполнить их дефицит, стоит употреблять как можно больше:
- витамина В (орехи, бобовые, печень, шпинат, чеснок, грибы);
- витамина С (облепиха, смородина, апельсины, лимоны и т.д.);
- витаминов А и Е (батат, брокколи, морская капуста, сухофрукты и т.д.);
- магния (морепродукты, орехи);
- цинка (гречневая и овсяная крупы, фасоль, горох, птица, баранина и т.д.);
- кальция (сыр, сливки, ячмень и т.д.).
Во время лечения бактериального вагинита, а также для его профилактики рекомендуется ограничить употребление сладкого и спиртного, что может усугубить лечение.
Причины кольпитов
Как уже отмечалось, заболевание обусловлено заселением влагалища патогенными микроорганизмами либо активизацией условно-патогенной патогенной флоры. Условно-патогенная флора представлена микробами, которые при нормальном состоянии иммунитета находятся в равновесии с обычной флорой, но равновесии весьма хрупком. Стоит ослабнуть иммунитету и данная флора переходит в разряд патогенной. Возбудителями вагинита могут служить следующие виды микроорганизмов:
- трихомонады;
- грибки рода Кандида;
- цитомегаловирус;
- мико- и уреаплазмы;
- многочисленная кишечная флора;
- протей;
- стафилококки;
- стрептококки;
- коринобактерии;
- гонококки;
- хламидии;
- туберкулезная палочка и прочие.
У девочек вагинит может быть обусловлен возбудителями детских инфекций, которые проникают во влагалище с током крови (вторичный вагинит). Это могут быть возбудители кори, дифтерии, скарлатины и другие.
Но для того, чтобы заболевание начало развиваться, требуются определенные условия или предрасполагающие факторы:
- несоблюдение или, напротив, чрезмерное увлечение интимной гигиеной;
- скрытые половые инфекции;
- беспорядочная половая жизнь;
- эндокринная патология (заболевания щитовидки, сахарный диабет);
- травмирование половых органов (грубые половые акты, лишение девственности);
- тесное белье из синтетики;
- беременность и менструация (изменение гормонального фона и ослабление иммунитета);
- менопаузальный возраст;
- онкологические заболевания и лечение их (химиотерапия, лучевая);
- иммунодефицитные состояния приобретенные и врожденные;
- недостаток витаминов;
- аллергические реакции;
- лечение антибиотиками, особенно бесконтрольное;
- прием гормонов;
- аномалии половых органов (зияющая половая щели или опущение стенок влагалища);
- повреждение слизистых во время родов;
- гипофункция яичников;
- использование внутриматочной спирали;
- неправильное и нерациональное питание;
- болезни пищеварительного тракта;
- самопроизвольное и искусственное прерывание беременности;
- выскабливания полости матки.
Клиническая картина
Клиническая картина заболевания довольно разнообразная и во многом определяется видом возбудителя и формой течения. Основными признаками вагинита считаются:
- жжение, зуд во влагалище;
- количество вагинальных выделений значительно увеличивается, характер которых различный (творожистые, гноевидные, гомогенные молочные, пенящиеся, кровяные или с примесью крови);
- выделения обладают неприятным запахом
- возможны краснота и отечность половых губ;
- ноющие или тянущие боли внизу живота;
- болезненность во время коитуса;
- дизурические расстройства (учащенное и болезненное мочеиспускание);
- повышение температуры.
В случае острого кольпита все проявления ярко-выраженные: жжение и зуд значительные, тяжесть внизу живота наводит на мысль о проблемах с внутренними органами, выделения обильные. При тяжелом течении заболевания возможно значительное повышение температуры, до 38 и выше градусов. Как правило, такая картина характерна для специфического кольпита (гонорейного или трихомонадного).
При хроническом кольпите картина менее яркая, симптоматика стерта. Заболевание течет длительно, с периодическими обострениями. Выделения становятся умеренными, серозными или серозно-гнойными.
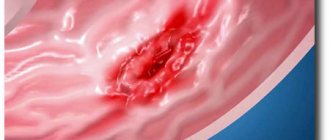
При осмотре на кресле в зеркалах выявляются отек, гиперемия и «рыхлость» слизистой влагалища. На слизистой заметны петехиальные и точечные кровоизлияния, возможно появление красноватых узелков (инфильтратов) и эрозивных участков. В запущенных случаях в воспалительный процесс вовлекается шейка матки, что приводит к цервициту или псевдоэрозии.
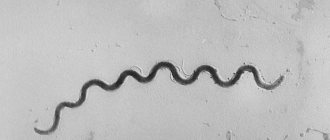
Трихомонадный кольпит
Данная форма заболевания вызывается трихомонадами, которые передаются половым путем. Бытовой путь заражения трихомонадами, как предпочитают думать некоторые пациентки, невозможен, так как возбудитель быстро погибает во внешней среде. Симптоматика трихомонадного кольпита настолько выраженная, что диагноз не представляет затруднений. Характерны значительные бели, носящие очень неприятный запах. Выделения, как правило, пенистые и имеют желтоватый оттенок. В случае присоединения неспецифической микрофлоры выделения становятся зелеными. Инфекция очень быстро распространяется, поражая шейку матки, саму матку и уретру, что проявляется дизурическими расстройствами и болями внизу живота. Половые акты неприятны и даже болезненны, сопровождаются выделениями с примесью крови.
Атрофический кольпит
При атрофическом кольпите симптомы практически отсутствуют. Заболевание течет вяло, пациентки могут, как предъявлять, так и не предъявлять жалоб. Чаще всего беспокоит жжение и зуд, чувство «стянутости» во влагалище и его сухость. Половой акт болезненен, после него появляются выделения с кровью или даже возникает незначительное кровотечение. Из-за снижения количества лактобактерий, выполняющих защитную функцию, во влагалище активно размножаются условно-патогенные микроорганизмы, которые провоцируют местные воспалительные процессы и усиление выделений. Такие выделения водянистые, в них наблюдается примесь крови после некоторых процедур (подмывание и спринцевание влагалища, гинекологический осмотр). При осмотре в зеркалах выявляется бледно-розовая истонченная слизистая с множеством точечных кровоизлияний. Во многих случаях из-за сухости влагалища введение гинекологических зеркал затруднено.
Этиотропная терапия
Как и при любом другом инфекционном процессе, залог успешного исхода – это адекватная этиотропная терапия, то есть – применение антибактериальных средств. На данный момент выбор их достаточно широк.
Неспецифический бактериальный вагинит не является исключением, все чаще его лечат с помощью антибиотиков нового поколения.
Однако целью терапии остается нормализация количественного состава факультативной флоры.
Антибиотики при вагините применяются как системно (то есть внутрь), так и местно (то есть интравагинально). Большее предпочтение специалисты отдают местной терапии.
Это обеспечивает минимум побочных реакций, удобство и простоту использования, сокращение числа противопоказаний, возможность применения при сопутствующих болезнях.
Кроме того, частое применение антибиотиков при хронической инфекции приводит к изменению состава собственной микрофлоры и появлению устойчивых бактерий, которые в дальнейшем требуют коррекции терапии.
Диагностика
После сбора анамнеза и жалоб проводится объективное обследование пациентки, которое включает:
- осмотр слизистой влагалищных стенок и шейки матки в гинекологических зеркалах (оцениваются выделения, их консистенция и запах, наличие изъязвлений на стенках влагалища и псевдоэрозии или цервицита на шейке матки) – осмотр проводится без предварительной подготовки (не подмываться);
- бимануальная пальпация матки и придатков с целью выявления осложнений вагинита (эндометрита и/или аднексита);
- осмотр половых губ, уретры, клитора и внутренних поверхностей бедер на предмет отечности и изъязвлений, мацерации и трещин (вытекающие выделения могут раздражать перечисленные структуры).
Из лабораторных анализов обязательны:
- микроскопия выделений, полученных из шеечного канала, заднего свода влагалища и мочеиспускательного канала (позволяет определить бактериальную флору, в том числе трихомонады и грибы, гарднереллы и гонококки;
- бактериологический посев влагалищных выделений для идентификации возбудителя и выявления его чувствительности к антибиотикам (по возможности, через 3-недельный курс антибиотикотерапии;
- ПЦР-диагностика основных половых инфекций (трихомонады, гонококки, герпес, цитомегаловирус, хламидии и уреаплазмы).
По показаниям назначается и проводится кольпоскопия.
Дополнительно назначаются общие анализы крови и мочи, кровь на сифилис и ВИЧ-инфекцию.
Лечение
Лечение кольпита у женщин подразумевает ликвидацию возбудителей, вызвавших болезнь, восстановление нормальной влагалищной флоры и стимуляцию иммунитета. Не допускается самолечение вагинита. Терапевтические меры назначаются всем пациенткам независимо от их возраста и формы заболевания, наличия сопутствующей патологии.
Общие рекомендации
На период болезни пациентке рекомендуется соблюдать половой покой. Половые акты не только усугубляют неприятные ощущения, но и способствуют восхождению инфекции и повторному заражению. Также необходимо придерживаться определенной диеты. Следует отказаться от острой и соленой пищи (в случае кандидозного вагинита и от сладостей), запрещается употребление алкоголя. В питании должны преобладать свежие овощи и фрукты, и молочнокислые продукты.
При выявлении специфического возбудителя (например, трихомонады, гонококки), лечение назначается и половому партнеру. При тяжелом течении заболевания (значительное повышение температуры и выраженный дискомфорт во влагалище) назначается половой покой.
Обязательно соблюдение интимной гигиены. Подмываться нужно не менее двух раз в день, в случае менструации после каждой замены прокладки. При возникновении вагинита у девочки ее подмывают после каждого посещения туалета.
Спринцевания влагалища
Влагалищный душ или спринцевания назначаются на период 3 – 4 дня, так более длительный курс процедур способствует десквамации эпителиальных клеток поверхностного слоя слизистой и нарушает процесс заживления. Для спринцеваний используют растворы антисептиков:
- раствор марганцовки в соотношении 1/5000 – 1/8000;
- 0,5% раствор риванола;
- отвар шалфея или ромашки аптечной;
- раствор хлорфиллипта;
- содовый раствор (развести 2 чайные ложки в литре кипяченой воды) эффективен при вязких гнойных белях.
Спринцевания проводятся трижды в сутки. Параллельно назначаются сидячие ванночки с отварами целебных трав или антисептиками.
Влагалищные суппозитории и таблетки
Свечи при кольпите и вагинальные таблетки используются в качестве местной терапии:
Неспецифический вагинит
- полижинакс (в состав входят полимиксин, неомицин и нистатин) – обладает противовоспалительным, антибактериальным и антигрибковым эффектами, назначается курсом на 7 – 14 дней дважды в сутки;
- тержинан (состав: тернидазол, неомицин, нистатин и преднизолон) – аналогичное действие, курс лечения составляет 10 дней, вводится по 1 свече в сутки;
- вокадин (состав: повинон-йод) курс терапии 1 – 2 недели, вводится по 1 суппозиторию в день;
- микожинакс (состав: метронидазол, хлорамфеникол, нистатин и дексаметазон) – назначается на 1 – 2 недели по 1 – 2 суппозитория в день.
Гарднереллез
- мазь «Далацин» (состоит из тинидазола, синестрола, витамина С и молочной кислоты) – курс лечения 7 – 10 суток, тампоны с мазью вводятся утром и перед сном во влагалище;
- гиналгин (состоит из метронидазола и хлорхиналдола) – продолжительность терапии 10 дней, по 1 суппозиторию в сутки;
- клион-Д (состав: метронидазол и миконазол) – противомикробное и противогрибковое действие, вводится по 1 влагалищной таблетке раз в сутки на протяжении 10 дней.
Трихомонадный вагинит
- метронидазол в виде вагинальных суппозиториев (гиналгин и клион, флагил и трихопол) – курс лечения 10 суток, по 1 свече ежедневно;
- тинидазол (действующее вещество фазижин) – курс лечения аналогичный;
- гексикон – свечи вводятся 3 раза в день на протяжении 7 – 20 суток;
- нео-пенотран (состоит из метронидазола и миконазола) – курс 1 – 2 недели, по 1 суппозиторию дважды в сутки.
Курсы терапии трихомониаза проводятся трижды, после каждой менструации.
Кандидозный вагинит
- нистатин – в виде суппозиториев в течение 1 – 2 недель;
- клотримазол – вводится вагинальная таблетка ежедневно на протяжении 6 дней;
- канестен (0,5 гр.) – однократное введение таблетки во влагалище;
- пимафуцин (натамицин) по 1 суппозиторию дважды в день на протяжении недели;
- пимафукорт (состав: натамицин, неомицин и гидрокортизон) – вводится в виде мази на тампонах во влагалище дважды в день в течение 2 недель.
Генитальный герпес
- ацикловир (аналоги: зовиракс, герпевир) – влагалищные тампоны с кремом вводятся до 4 – 5 раз в день, курс около 10 суток;
- 0,5% мазь бонафтона – длительность лечения 10 суток, наносится на тампоны и вводится интравагинально 4 – 6 раз в день;
- виферон – суппозитории вводятся интравагинально утром и вечером, курс 5 – 7 дней;
- а-интерферон – суппозитории вводятся дважды в сутки, курс 1 неделя.
Подробнее о лечении генитального герпеса.
Системная терапия
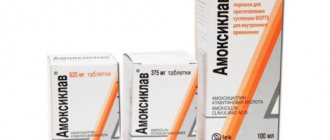
При тяжелом течении кольпита или в случае хронизации процесса назначаются средства для лечения, применяемые внутрь или внутримышечно. В случае специфического кольпита, обусловленного гонококками, показано внутримышечное введение антибиотиков цефалоспоринов (цефтриаксон, цефиксим) или тетрациклинового ряда. При вагините, который вызвали трихомонады, назначаются нитроимидазолы (трихопол, тинидазол, метронидазол). Тяжелое течение неспецифического кольпита требует назначения антибиотиков широкого спектра действия – амоксиклав (пенициллины) или азитромицин (макролиды). В лечении кольпита грибкового происхождения используются препараты: флуконазол, орунгал, пимафуцин, кетоконазол и другие.
Атрофический кольпит
В случае старческого вагинита, как правило, назначается заместительная гормонотерапия. Лечение гормонами может быть как местным, так и системным. Для местной терапии используются препараты эстрогенов в виде вагинальных таблеток или мазей (овестин, эстриол). Курс лечения длится 2 недели, при необходимости повторяется. В качестве системной гормонотерапии назначаются клиогест, климодиен, анжелик и прочие препараты (таблетки, пластыри). Лечение длительное и непрерывное (5 лет). Если присоединяется вторичная инфекция, лечение проводится по принципам терапии острого кольпита с назначением этиотропных средств местно, и при необходимости, внутрь.
Восстановление влагалищной микрофлоры
Восстановление естественной флоры влагалища относится ко второму этапу лечения вагинитов:
- бифидумбактерин – интравагинально 5 – 6 доз, которые разводят кипяченой водой и вводят ежедневно либо по 1 суппозиторию дважды в день – курс лечения 10 дней;
- бификол – интравагинальное введение 5 доз ежедневно до 7 суток;
- лактобактерин – интравагинальное введение 5 доз курсом в 10 суток;
- ацилакт – по 1 суппозиторию ежедневно на протяжении 10 дней.
Параллельно назначаются поливитамины и иммуномодуляторы.
Народные методы
Не теряют своей актуальности в лечении заболевания и народные средства. Народные методы применяются как дополнение к основному (медикаментозному) лечению кольпита. Для спринцеваний используют отвары и настои лекарственных трав:
- ромашка (2 столовые ложки кипятят в 1 литре воды на протяжении 15 минут, отвар процеживают и остужают);
- мать-и-мачеха (листья), крапива двудомная, зверобой, тимьян, кора крушины – взять в равных количествах всех трав, перемешать и 2 столовые ложки смеси залить 0,5 л кипятка, настаивать 2 часа, процедить и остудить;
- отвар из тысячелистника, шалфея, розмарина и дубовой коры;
- настой календулы;
- настой листьев эвкалипта;
- настой череды;
- отвар можжевельника и другие.
Что именно лечить?
Главной целью лечения кольпита у женщин является подавление роста патогенной микрофлоры и восстановление баланса.
Если около 40 лет назад основное значение имели стрептококки, то сейчас это место заняли более устойчивые к антибиотикам стафилококки.
На данный момент чаще наблюдается микст-инфекция (то есть смешанная инфекция), когда ассоциированы бактерии, простейшие и грибки.
Такое сочетание создает уникальную устойчивость к проводимой терапии, способствует созданию защитных биопленок на поверхности слизистой влагалища.
Возбудители становятся нечувствительными к монотерапии, возрастает частота рецидивов, воспалительный процесс хронизируется.
Профилактика
Чтобы предотвратить развитие заболевания, следует соблюдать ряд правил:
- не забывать про презервативы при случайных половых актах;
- соблюдать интимную гигиену (подмываться дважды в день);
- отказаться от узкого и тесного нижнего белья, а также белья из синтетики;
- вести здоровый образ жизни (отказ от вредных привычек, занятия спортом, поливитамины, особенно в зимне-весенний период);
- контролировать вес (предупреждение ожирения и чрезмерного похудения);
- применять прокладки и тампоны без ароматизаторов;
- не увлекаться спринцеваниями;
- использовать моющие средства для интимной гигиены с нейтральной средой и без ароматизаторов;
- укреплять иммунитет;
- наличие одного постоянного полового партнера.