Многие постоянно путают ОРЗ и ОРВИ.
Это разные диагнозы: ОРВИ – вирусная инфекция, а ОРЗ – заболевание, которое может быть вызвано не только вирусами, но и другими патологическими микроорганизмами, включая бактерии, грибки и т. д.
Рассмотрим далее возможные патологии, ОРЗ, его симптомы и лечение у взрослых, способы поддержания иммунной системы и крепкого здоровья человека.
Что такое ОРЗ?
ОРЗ — это собирательное понятие, характеризующее все возможные заболевания респираторного тракта – вирусные, вирусно-микробные и чисто микробные, а также вызванные внутриклеточными паразитами.
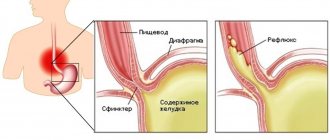
Отличительная черта всех ОРЗ – симптомы, которые свидетельствуют о поражении эпителия верхних дыхательных путей. Именно здесь происходит накопление возбудителей, их первичное осаждение и размножение. В дальнейшем деятельность вирусов приводит к развитию воспалительных процессов и всевозможных осложнений, связанных с нарушениями работы жизненно-важных систем организма.
Ежегодно в нашей стране острые респираторные заболевания переносят до 40 млн. человек. Для риновирусной инфекции т. н. «входными воротами» являются слизистые оболочки носа и конъюнктива. По статистике взрослый человек переносит более или менее выраженное острое респираторное заболевание в среднем до 2-3 раз в год.
Данная группа заболеваний проявляется сезонно – чаще патологии возникают при смене времен года (в осенне-зимний период). Важно своевременно заняться профилактикой ОРЗ, чтобы в разгар эпидемии не заразиться.
У ОРЗ имеется синоним — ОРИ, или острая респираторная инфекция. В простонародье ОРЗ принято обозначать более привычным словом «простуда». Также, в связи с заболеванием простудой и гриппом, часто можно услышать аббревиатуру ОРВИ.
Особенности развития ОРЗ
Зачастую, довольно проблематично разделить ОРЗ и ОРВИ без сложных методов клинической лабораторной диагностики, только по внешним признакам, среди которых наиболее выраженными можно считать:
- Проявления насморка (ринита);
- Наружное выделения серозного (жидкого) секрета;
- Отечность и покраснение слизистой оболочки носовой полости;
- Мацерация поверхности полости носа (набухание эпителия в результате ее контакта с жидким секретом) и последующим появлениям микрораневых поверхностей и трещин в полости и у основания кожи носа;
- Кашель.
Причиной развития насморка служит:
- Снижение устойчивости организма под действием аллергенов (пыль, дым, газ и аэрозоли);
- Ослабление местной резистентности, в результате переохлаждения конечностей или всего тела (простуда).
На фоне простуды активизируется патогенная активность условно-патогенной микрофлоры полости носа (например, стафилококков и стрептококков), а так же специфическая вирусная инфекция.
Собственно причины насморка запускают рефлекс слизистой оболочки полости носа на раздражение. Доказано, что, например, холодовой фактор, действующий на область спины, является пусковым механизмом в развитие катарального насморка. Переохлаждение поясницы вызывает резкое сужение сосудов почек, что сказывается на суточной фильтрации и выделении мочи.
Поражение слизистой оболочки носовой полости и кашель являются наиболее типичными признаками воспаления. В симптоматике ринита можно выделить три выраженные стадии:
1. Сухую стадию раздражения, которая начинается на самом раннем этапе развития болезни и сопровождается следующими признаками:
- сухость и покраснение слизистой оболочки;
- возникает чувства жжения в носу;
- чувство заложенности носовых ходов;
- развивающийся отек, обусловленный разбуханием слизистой носовых ходов;
- сужение носовых ходов.
Для этого периода не характерен подъем температуры до ощутимых значений, поэтому ее можно не заметить. Ухудшается обоняние и понижается острота вкусовых ощущений (респираторная гипосмия). Такое состояние может продолжаться в начале болезни, реже в течение двух дней.
2. Стадию серозных выделений,которая характерна для первых суток болезни, когда наблюдается обильное выделение транссудата (жидкий выпот). В последствие транссудат густеет, за счет увеличения содержания белковой фракции, вырабатываемой железистыми клетками эпителия. В выделениях увеличивается содержание молекул поваренной соли и ионов аммония, которые вызывают раздражение (зуд) слизистой и кожи. Покраснения и отечность распространяются на кожу основания носа и на верхнюю губу. К концу этой стадии, как правило, чувство сухости и жжения исчезает, но возникает слезотечение, становится невозможно дышать носом. В голосе появляется характерная закрытая гнусавость.
3. Слизисто-гнойную стадию выделений, котораяпроявляется на 4-й день болезни. Этот период отличается появлением вязких, а потом густых выделений, которые имеют в начале этой стадии желтый, а затем зеленый цвет. Цвет выделений зависит от того, какие клетки и в каком количестве входят в состав этих выделений. Преимущественно это лейкоциты, лимфоциты и отторгшиеся эпителиоциты. Появление слизи зеленого цвета свидетельствует о том, что острая стадия прекращается.
Следует помнить, что признаки отека носовой полости появляются не только под действием инфекции, но и как рефлекторная реакция на переохлаждение или аллерген.
В ходе рефлекторной реакции наблюдается:
- Усиление кровотока;
- Сосуды расширяются и становятся проницаемыми для жидкой части крови;
- Выпотевание сыворотки, с последующим образованием транссудата (жидкого секрета) и экссудата (густого секрета);
- Понижение резистентности слизистой полости носа.
Указанные причины нарушают местный иммунитет и ведут к размножению вирусов или бактерий, входящих в состав микрофлоры, а также чужеродных микроорганизмов поступающих в респираторный тракт в составе вдыхаемого воздуха.
Возникновение кашля является показателем развития воспаления и поступления слизистого выпота в нижележащие респираторные отделы. Физиологической причиной кашля является рефлекторная реакция, стимулом для которой является раздражение рецепторов, находящихся в слизистой гортани, трахее и бронхах крупного калибра. В качестве главного раздражителя, вызывающего кашель выступает загустевшая слизь, стекающая в направлении легочной ткани. Внешне кашель проявляется нечастым покашливанием, повторяющимися толчкообразными движениями грудной клетки, связанными с сокращением межреберных мышц и диафрагмы. В начале болезни кашель, как правило, сухой (без мокроты), спустя пару дней, с усилением выделения слизи и образовании слизисто-гнойного экссудата, он становится влажным.
Причины
Вирусы – возбудители ОРЗ поражают слизистую оболочку дыхательных путей. В подлежащей ткани развивается воспалительный процесс. Токсические продукты вирусов действуют на различные отделы нервной системы. Тяжесть заболевания связана с вирулентностью вируса и состоянием иммунной системы больного. Вирусная инфекция обусловливает снижение иммунитета, что способствует присоединению вторичной бактериальной инфекции и появлению осложнений.
В зависимости от вовлечения в процесс различных отделов респираторного трака выделяют:
- ОРЗ нижних отделов с локализацией процесса ниже уровня голосовых связок – ларингит, бронхит, трахеит;
- ОРЗ верхних отделов – ринит, синусит, фарингит и тонзиллит.
Основными причинами развития недугов из данной группы являются более 200 различных вирусов:
- риновирус;
- грипп;
- аденовирус;
- парагрипп;
- РС-вирус;
- пикорнавирус;
- коронавирус;
- бокарувирус и прочие.
Давайте рассмотрим основные факторы, которые приводят к ослаблению иммунитета у взрослых:
- переохлаждение организма;
- недостаток в организме необходимого для его нормального функционирования витаминов и микроэлементов, особенно витамина С (аскорбиновой кислоты);
- стрессы, умственное перенапряжение;
- неблагоприятная экологическая обстановка в местах частого пребывания человека – загазованность, запыленность, грибки на стенах и т.д.;
- наличие в организме не долеченных хронических болезней.
Классификация ОРЗ
В зависимости от вида возбудителя выделяют следующие виды ОРЗ:
- аденовирусная инфекция – проявляется симптомами конъюнктивита (светобоязнь, ощущение инородного тела в глазах, резь, слезотечение, покраснение);
- риновирусная инфекция – это чаще всего обычная простуда, которая легко протекает и довольно быстро проходит, не нанося организму существенного вреда;
- короновирусная инфекция – также протекает по типу простуды, особого лечения не требует;
- парагрипп – основным симптомом является сухой лающий кашель.
Инкубационный период
Заражение ОРЗ у взрослых происходит методом воздушно-капельного распространения возбудителя от больного человека или носителя к здоровому. Основным местом для репликации вируса ОРЗ являются эпителиальные клетки дыхательных путей, в результате которой появляется тысячи вирионов, которые распространяются на большом протяжении, сопровождающееся некротизированием и слущиванием поверхностных слоев слизистых оболочек респираторного тракта.
Инкубационный период, т.е. время между контактом с больным и началом заболевания, продолжается от 12-48 часов при гриппе до 1-14 дней при других ОРЗ. Возбудитель проникает через верхние дыхательные пути, фиксируется на слизистых и размножается, повреждает слизистые оболочки. При этом проявляются первичные признаки ОРЗ – отек и воспаление в носу и в глотке.
Носителем заболевания человек становится, когда возбудитель проникает в его организм. Взрослые люди являются переносчиком болезни даже в скрытый промежуток инкубации, не зная об этом. Угроза распространяется не только в эти периоды болезни, инфицирование происходит все время болезни, пока наличие ринита, кашля или лихорадки не уменьшится.
Как проходит лечение
Острые респираторные вирусные заболевания поддаются лечению. Наилучше результаты достигаются при комплексном подходе и раннем воздействии на возбудителя. В типичных случаях патология начинается с ощущения дискомфорта, першения в носу и горле, чихании, насморка. Постепенно интенсивность симптомов увеличивается, присоединяются проявления интоксикации, повышается температура тела, появляется непродуктивный кашель.
Основу диагностики ОРЗ представляет клиническая картина. Для установления типа воспалительного процесса и характера возбудителя применяются лабораторные пробы. Если патология микробного происхождения, тесты подтвердят лейкоцитоз. При вирусном поражении появляется лимфоцитоз. При выраженных хрипах в легких показан рентген грудной клетки. Он позволяет исключить воспаление легких.
Диагностику и лечение болезни обеспечивает терапевт, семейный врач, педиатр (если ОРЗ протекает у ребенка). При развитии осложнений со стороны ЛОР органов, показана консультация отоларинголога. Если присоединяется конъюнктивит, необходима помощь офтальмолога. Продолжительность лечения – от 7 до 14 дней. Прибегать к самолечению и использовать средства нетрадиционной медицины нельзя, такие действия могут привести к возникновению серьезных осложнений.
Лечение ОРЗ заключается в устранении симптоматики и повышении иммунитета организма. Показано использование таких средств:
- жаропонижающие препараты;
- противовоспалительные средства;
- спреи для санации носовой полости и облегчения дыхания;
- противокашлевые или отхаркивающие препараты;
- витамины.
Дозировки лекарств и схемы применения определяет врач. Клинические рекомендации при ОРЗ включают постельный режим, полноценный отдых и обильное питье.
Симптомы ОРЗ у взрослых
Обычно первые симптомы ОРЗ проявляются спустя 2-3 дня после заражения, но возможны и отклонения от этих цифр. Так, у ослабленных людей, пожилых лиц и детей первые признаки болезни могут появиться через несколько часов после контакта с больным.
Начинается острое респираторное заболевание с дискомфорта и неприятных ощущений в области носоглотки и горла. Также появляется чихание, насморк, недомогание, слабость, головокружение и боли в голове.
На первых этапах болезни температура обычно сохраняется в пределах нормы или незначительно повышается. Выделения из носа появляются на 2-3 день после начала заболевания и носят водянистый характер.
Признаки ОРЗ у взрослых проявляются в следующем виде:
- Общая ослабленность.
- Болезненные ощущения в голове.
- Озноб.
- Ломота в мышцах и суставах.
- Поднятие температуры тела до 37,5 градусов.
- Понижение аппетита.
- Насморк.
- Першения в горле, болевое чувство и кашель.
Симптомы, которые указывают на тяжелое течение недуга или на развитие возможных осложнений ОРЗ:
- заболевание не проходит на протяжении двух недель;
- повышение температуры выше 40 градусов. Прием жаропонижающих препаратов не оказывает должного действия;
- боли за грудиной;
- кашель, во время которого происходит выделение коричневой, зеленой или красной мокроты;
- сильные головные боли;
- спутанность сознания;
- боль в грудной клетке во время акта дыхания;
- появление на коже сосудистых звездочек.
В большинстве случаев к вышеперечисленным симптомам присоединяется конъюнктивит, головные, мышечные и суставные боли, воспаление лимфатических узлов, наблюдается осиплость голоса или «стреляющие» боли в ушах.
Лихорадка при ОРЗ в большинстве случаев начинается с озноба или познабливания. Температура тела уже в первые сутки достигает максимального уровня (38-40 °С). Длительность лихорадки различна в зависимости от этиологии заболевания и степени тяжести.
Данные симптомы встречаются не только при ОРЗ, но и ОРВИ и гриппе. Диагностировать болезнь самостоятельно достаточно трудно, так как простудные заболевания имеют схожие признаки.
Одним из видов острого респираторного заболевания является грипп. Проявления заболевания этим вирусом разительно отличаются от других ОРЗ. Для гриппа характерно резкое начало заболевания с такими симптомами:
- высокая температура (до 39-40 градусов), сохраняющаяся в течение 3-4 дней;
- рези и боли в глазах;
- интоксикация организма (реакция глаз на свет, потливость, слабость, головокружение);
- легкая заложенность носа, чихание.
Важно: В качестве проявлений ОРЗ также могут рассматриваться острый бронхит и бронхиолит, но только в том случае, если эти патологии сопровождаются поражением верхних отделов дыхательных путей.
Как только появляются первые признаки ОРЗ у взрослых (насморк, боли или просто неприятные ощущения в горле), нужно сразу же на них реагировать. Справиться с болезнью в самом начале проще, чем лечить многочисленные осложнения от проникшей «вглубь» инфекции.
Как правило, острое респираторное заболевание длится в течение 6-8 дней и проходит без последствий, если правильно его лечить.
Краткая характеристика возбудителей ОРЗ
Развитие респираторной инфекции в острой форме происходит благодаря бактериям и вирусам, принадлежащим различным семействам и родам, а также микоплазмам и хламидиям. Возможны варианты сочетания в форме:
- Вирус-вирусной инфекции,
- Вирус-бактериальной инфекции,
- Вирус-микоплазменной инфекции.
Клиническая картина таких форм ОРЗ может иметь сходные проявления при различной тяжести течения болезни и распространении инфекции.
Наибольший вклад в общую заболеваемость ОРЗ вносит вирусная инфекция, которую вызывают:
- Вирусы гриппа;
- Аденовирусная инфекция;
- Вирус парагриппа;
- Риновирусы;
- Коронавирусы;
- Респираторно-синцитиальные вирусы.
Поражение местного иммунитета и развитие воспаления респираторных органов может спровоцировать дальнейшее развитие бактериальных:
- Стрептококковой инфекции;
- Стафилококковой инфекции;
- Пневмококковой инфекции (вызывает «типичную пневмонию»);
- Респираторных микоплазмозов и хламидиозов.
Вирус гриппа, в зависимости от сезона и распространенности того или иного типа, может вносить 20-50% вклада в общую заболеваемость респираторных болезней. Он относится к семейству ортомиксовирусов, геном которых состоит из молекул РНК, отличается наличием на своей поверхности молекул нейраминидазы и гемагглютинина, которые обеспечивают антигенную изменчивость данного вируса. Наиболее вариабельный тип А отличается от стабильных типов В и С, тем, что очень быстро изменяет структурные свойства и формирует новые подтипы. Вирусные частицы имеют довольно слабую устойчивость в теплом климате, но устойчивы к действию низких температур (от -25 – до -75 ºС). Прогревание и сухой климат, а также действие небольших концентраций хлора или ультрафиолета подавляют распространение вируса в окружающей среде.
Аденовирусную инфекцию вызывают ДНК содержащие вирусы одноименного семейства, различающихся по геномному составу. Аденовирусная инфекция по частоте заболеваемости может конкурировать с вирусом гриппа, особенно в группе детей от 0,5 до 5 лет. Вирус не имеет высокой вариативности в отношение антигенной структуры, однако имеет 32 типа, из которых 8-й вызывает поражение роговицы и конъюнктивы глаза (кератоконъюнктивит). Входными воротами для аденовируса может служить слизистая оболочка респираторных путей и энтероциты кишечника. Аденовирусы способны долго сохраняться в окружающей среде, для обеззараживания помещения требуется регулярное проветривание, и обязательная обработка раствором хлорной извести или ультрафиолетовым облучением.
Вирус парагриппа принадлежит к тому же семейству миксовирусов, что и вирус гриппа. Вместе с тем, вызываемая им инфекция имеет отличное от гриппа течение и свои характерные особенности. Парагрипп вносит около 20% вклада в ОРЗ взрослых людей и около 30% в детскую заболеваемость. Он принадлежит к семейству парамиксовирусов,в геноме которых содержится молекула РНК, отличается от других вирусов относительной стабильностью антигенного компонента. Изучены 4 типа этого вируса, которые вызывают поражение респираторных путей, преимущественно гортани. Легкая форма парагриппа развивается в результате заражения вирусом 1- и 2-го типа, при этом возникает першение в горле, охриплость и кашель. Тяжелая форма развивается при заражении вирусом 3- и 4-го типа, сопровождается спазмом гортани (ларингоспазмом) и тяжелой интоксикацией. Вирус парагриппа неустойчив и быстро разрушается (до 4 часов) в хорошо проветренном помещении.
В структуре вирусной респираторной инфекции риновирусы занимают 20-25% случаев заболеваемости. Они принадлежат к семейству пикорно- вирусов, геном которых состоит из молекулы РНК. Штаммы способны активно размножатся в ресничном эпителии полости носа. Отличаются крайней неустойчивостью в воздушной среде, теряют способность вызывать инфекцию при нахождении в теплом помещении 20-30 минут. Источником инфекции являются вирусоносители, распространяется риновирус воздушно-капельным путем. Воротами для инфекционного начала служит ресничный эпителий носовой полости.
Респираторно-синцитиальную инфекцию вызывает РНК-парамиксовирус, отличительной особенностью которого является способность вызывать развитие гигантских многоядерных клеток (синцитий) на всем протяжение респираторных путей – от носоглотки до нижних отделов бронхиального дерева. Максимальную опасность вирус представляет для грудничков первых месяцев жизни, поскольку способен вызывать тяжелые поражения бронхов различного калибра. Тяжелая форма инфекции обусловливает до 0,5% летальности в группе детей до одного года. В возрасте до трех лет у детей формируется устойчивый иммунитет, поэтому частота заболеваемости респираторно-синцитиальной инфекции редко превышает 15%. Вирус крайне не стоек во внешней среде.
Коронавирусная инфекция вносит в структуру ОРВИ 5-10% случаев. Инфекция взрослых людей сопровождается поражением верхнего отдела респираторного тракта, у детей проникает глубоко в бронхо-легочную ткань. Короновирус входит в семейство плеоморфных вирусов, содержащих в геноме молекулу РНК. Вирусы не отличаются устойчивостью при нахождении в воздушной среде помещений.
Осложнения
Если острому респираторному заболеванию не дать должный «ответ», оно может привести к развитию различных более серьезных заболеваний:
- Синусит (к насморку присоединяются гайморит, фронтит, этмоидит и сфеноидит);
- Отит;
- Менингит;
- Трахеит;
- Бронхит;
- Пневмония (воспаление легких);
- Эмпиема плевры;
- Неврит;
- Радикулоневрит;
- Миокардит;
- Вирусный энцефалит;
- Поражение печени.
Чтобы острое респираторное заболевание не переросло в последствия для организма, то обязательно обращайтесь к лечащему врачу для назначения лечения.
ОРЗ – симптомы и возможные осложнения
Поскольку инфекции поражают верхние дыхательные пути, можно выделить ряд симптомов ОРЗ, характерных для всех типов:
- першение в горле;
- кашель;
- осиплость голоса;
- насморк;
- чувство разбитости;
- мышечные боли;
- повышение температуры.
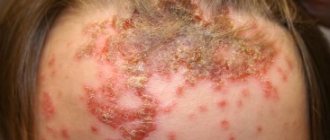
Некоторые болезни ОРЗ приводят к увеличению лимфатических узлов, закупорке бронхов, болям за грудиной, развитию фарингита и пневмонии. Если при диагнозе ОРЗ лечение было недостаточным или же вовсе не проводилось, то пациенты рискуют столкнуться с серьезными осложнениями. Наиболее часто инфекции приводят к:
- помутнению сознания;
- кровоизлияниям во внутренних органах;
- кровотечениям из носа;
- поражению периферических нервов;
- удушению вследствие сужения гортани;
- обострениям бронхиальной астмы;
- сильным болям при проглатывании пищи.
Особенно опасны ОРЗ при беременности, поскольку они могут угрожать здоровью малыша, вызвать необратимые изменения плода или преждевременные роды.
Диагностика
При наличии или подозрении на развитие ОРЗ следует незамедлительно обратиться за консультацией к таким специалистам как терапевт, инфекционист. Дополнительно лечащий врач может назначить следующие диагностические методики:
- консультация ЛОР-врача;
- общий анализ крови;
- иммунологические исследования (особо актуальны, когда недуг диагностируется у грудничка или у детей 2–6 лет);
- рентген органов грудной клетки;
- если есть подозрение на нетипичные инфекции, проводят бакпосев мокроты.
При появлении следующих симптомов нужно безотлагательно показаться врачу:
- Более 2-х дней держится температура выше 38,5 °С.
- Кашель сопровождается отхождением гнойной мокроты желто-зеленого цвета.
- Появились боли в груди при кашле или вдыхании, одышка, головные боли, боли в области лба, в ухе.
- Обязательно обращаться к врачу при появлении ОРЗ лицам, больным хроническим бронхитом или сердечными заболеваниями.
Диагностика ОРЗ
Диагноз ОРЗ и ОРВИ ставят на основании жалоб пациента, а также данных опроса и осмотра. Обычно характерная клиническая картина (катаральные симптомы, лихорадка) является достаточным основанием для того, чтобы поставить точный диагноз.
В ряде случаев для подтверждения диагноза назначаются лабораторные методы диагностики:
- ПЦР, РИФ – определяют вирусные антигены в слизистой носа;
- серологические методы (ИФА, РТГА, РСК) – проводят для уточнения диагностики в ретроспективе.
В случае если развиваются осложнения ОРЗ, необходима консультация специалиста (оториноларинголога, пульмонолога).
Чем лечить ОРЗ?
Для лечения взрослых пациентов, страдающих любой этиопатогенетической формой ОРЗ, применяются лечебные, организационные, гигиенические мероприятия, действие которых направлено на изоляцию носителя возбудителей, снижение активности процессов размножения возбудителей в организме, стимуляцию индивидуальных защитных возможностей больного, а также на купирование основных симптомов заболевания.
Для начала несколько обязательных правил:
- Постельный режим, как минимум первые два дня заболевания, в проветриваемой комнате.
- Если температура тела не повышается больше 38 градусов, сбивать ее не стоит.
- Не принимайте антибиотики, если не назначил врач. Против вирусов они бессильны. Их главная сила – антибактериальная.
- При повышении температуры тела выше 37,5 градусов, тепловые процедуры под запретом! Могут навредить сердцу и сосудам
- Не увлекайтесь сосудосуживающими. Высушивая слизистую носа, она открывают путь вирусам.
- Не принимайте вместе отхаркивающие и средства от кашля. Они купируют действие друг друга.
Как лечить ОРЗ препаратами?
Предложенные лекарства при лечении ОРЗ у взрослых применяются только симптоматически. Не нужно принимать их по несколько раз в день или пить определенными циклами. Лечащий врач обязательно подберет необходимый жаропонижающий препарат с учетом всех противопоказаний и определит, когда и как принимать лекарство. К сожалению, многие средства токсичны, и требуют грамотного подхода.
Если возбудителем заболевания является вирус, назначают препараты противовирусной группы:
- Кагоцел.
- Интерферон.
- Гриппферон.
- Амиксин.
- Римантадин.
- Арбидол.
Когда температура поднимается выше 38 градусов, без нестероидных противовоспалительных препаратов не обойтись, такую температуру необходимо снижать. Стоит отметить, что одновременный прием различных видов противовоспалительных препаратов может вызвать усиление побочных действий, так что принимать нужно либо препараты содержащие ибупрофен, либо парацетамол.
Чтобы снизить температуру при ОРЗ назначают:
- бутадион;
- ацетилсалициловая кислота;
- упсарин упса;
- парацетамол;
- кеторолак;
- перфалган;
- цефекон Н (свечи);
- аскофен;
- фаспик;
- нурафен;
- эффералган с витамином С.
Воспаленное горло лечат применением спреев и леденцов:
- Ингалипт.
- Пропосол.
- Фарингосепт.
- Каметон.
- Стрепсилс.
- Гексорал.
При активных воспалительных процессах в бронхах, легких и гортани с образованием мокроты, взрослым назначаются бронхо-секретолитические лекарства:
- Бронхолитин;
- Амброксол;
- АЦЦ;
- Бромгексин;
- Амбробене.
Антибиотики назначаются при лечении инфекции: бактериальной, микроплазменной и хламидийной. При тяжелом состоянии и возможности развития осложнений больной подлежит госпитализации. В этих случаях назначаются антибиотики и гормональные препараты.
Назначают комплекс витаминов (поливитамины, ревит, гексавит, ундевит по 2 драже, декамевит по 1 драже 2-3 раза в день), аскорбиновую кислоту до 600-900 мг/сут и витамин Р до 150-300 мг/сут.
Независимо от того, болит ли горло, или нет, необходимо вымывать слизистую носоглотку от микробов. Даже небольшой насморк, стекающий по задней стенке, является раздражителем глотки. Хороший эффект дают полоскания обычной морской солью. На полстакана теплой воды берут 1/3 чайной ложки соли. Полощут горло 3 раза в день.
Вызовите врача, чтобы он определил, чем правильно лечить больного ОРЗ и какие назначать препараты. Изолируйте его от окружающих, чтобы он не смог заразить еще кого-нибудь.
Причины появления ОРЗ
Причиной развития ОРЗ служат патогенные микроорганизмы, которые проникают в здоровый человеческий организм, и начинают там активную деятельность.
ОРЗ, симптомы и лечение у взрослых которого должны быть под пристальным наблюдением не только больного, но и врача-терапевта, сопровождается влажным кашлем, который часто сочетается с гнойной мокротой. С вирусом ОРЗ каждый человек ежедневно встречается неоднократно. Однако, чтобы заболеть – этого мало.
Чтобы заболевание перешло в стадию развития, а затем в острую форму также нужны:
- сильное переутомление организма;
- ослабленная иммунная система;
- стрессовые состояния;
- переохлаждение нижних конечностей;
- воспаление в соединительных тканях.
Питание для поддержки организма
Для правильного лечения ОРЗ в первую очередь необходимо снизить нагрузку на организм. Исключить из рациона жирные, жареные, острые, калорийные блюда. Пейте больше полезной жидкости, рассасывайте мед под языком до полного его растворения.
Диета заболевшего человека должна быть щадящей – не стоит голодать, как и перегружать организм пищей. Рацион должен быть полноценным по составу и включать продукты, которые легко усваиваются. Кулинарная обработка пищи также не должна создавать лишнюю нагрузку на пищеварительную систему.
Чтобы повысить сопротивляемость организма инфекции и восстановить содержание витаминов, употребляйте продукты:
- богатые витамином С (цитрусовые, киви, отвар шиповника и др.),
- витаминами группы В (яйца, овощи, мясо птицы ретинолом (зеленые и желтые овощи, яичный желток, творог, сливочное масло).
При отсутствии аппетита не стоит заставлять больного принимать пищу. В это время все силы организма направлены на борьбу с инфекцией, поэтому питание должно быть как можно более легким – бульоны, каши, свежие овощи и фрукты, кисломолочные продукты. Как только больной пойдет на поправку, аппетит появится и можно будет вернуться к прежнему рациону питания.
Обильное питье
Больному c острым респираторным заболеванием необходимо как можно больше пить жидкости, поскольку недуг почти всегда сопровождается общей интоксикацией организма.
Однако употреблять можно не любые напитки, лучше всего в данной ситуации пить:
- морс, сваренный из клюквы;
- некрепкий теплый чай с молоком или лимоном;
- минеральную воду (желательно негазированную);
- соки, которые лучше приготовить самостоятельно, а не пакетированные.
Лечение
Лечение ОРЗ следует проводить только под контролем врача, так как даже лёгкая простуда может дать серьёзные осложнения (особенно, если она развилась у грудничка или маленького ребёнка). В домашних условиях допустимо проводить лечение лёгких форм респираторных инфекций. В случае развития тяжёлой формы показана госпитализация в стационар.
Лечение ОРЗ включает в себя:
- приём противовирусных препаратов. Обычно врачи назначают взрослым и детям принимать занамивир, ремантадин, озельтамивир;
- строгий постельный режим, особенно в период лихорадки;
- обильно питье. Можно употреблять отвары из лекарственных трав, шиповника, пить чай и прочее;
- приём интерферонов;
- строгий постельный режим, особенно в период лихорадки;
- обильно питье. Можно употреблять отвары из лекарственных трав, шиповника, пить чай и прочее;
- при высокой температуре принимают жаропонижающие препараты. Взрослым назначаются таблетированные или инъекционные средства, детям же лучше принимать лекарства в сиропе;
- антивоспалительные препараты;
- антигистаминные препараты;
- травяные настои для полоскания горла. Данный метод лечения больше подходит взрослым пациентам, так как не все дети могут полоскать горло;
- препараты, помогающие унять боль и дискомфорт в горле – спреи, леденцы для рассасывания;
- капли с сосудосуживающим эффектом для закапывания в нос. Их можно применять даже лечения грудничков, но только очень осторожно. Можно проводить промывание носовых ходов солевыми растворами (более применимо для взрослых пациентов);
- витаминотерапия;
- противокашлевые препараты.
Лечение ОРЗ в домашних условиях можно проводить только с разрешения лечащего врача. Важно строго придерживаться плана лечения, чтобы эффект от него был достигнут максимально скоро. Лечение в домашних условиях народными средствами можно проводить только в качестве общеукрепляющей терапии, действие которой будет направлено на повышение реактивности организма. Можно принимать отвары из лечебных трав, полоскать горло настоями. Их легко можно приготовить в домашних условиях.
Лечить респираторные инфекции противомикробными и антибактериальными препаратами не нужно. Их могут назначить только в случае присоединения вторичных микробных осложнений.
Лечение ОРЗ у взрослых народными средствами
В большинстве случаев лечение ОРЗ у взрослых проводится в домашних условиях, и здесь широко используются народные средства.
- Цветки липы готовятся в виде настоя: 2 столовых ложки измельченных липовых цетков на 2 стакана кипятка настаивают 30 минут, процеживают, принимают по 1 / 3 стакана после еды 4 раза в день.
- От воспаления миндалин очень хорошо помогает полоскание горла теплыми отварами таких трав, как шалфей, ромашка и календула.
- При осиплости голоса эффективен гоголь-моголь – 2 яичных желтка растереть с сахаром добела и добавить сливочное масло, принимать в перерывах между едой.
- Шиповник – рекордсмен по содержанию витамина С – то, что надо при данном ОРЗ. Сто граммов сухих плодов шиповника всыпать в полулитровый термос и залить кипятком. Через шесть часов процедить, смешать с полулитром сока граната и пить по стакану несколько раз в день.
- От кашля эффективно поможет редька. У редьки с «хвостом» отрезают верх и выбирают сердцевину. Эту «чашечку» наполовину заполняют медом и ставят в стакан с водой так, что «хвост» был погружен в воду. Сок пьют по чайной ложке 4-5 раз в день. Редьку используют не больше 2-х дней.
- Ромашка – неизменный ингредиент многих рецептов народной медицины. Одну ложку цветов залейте стаканом кипящей воды и поставьте на полчаса на водяную баню. Долейте кипятка до объема один литр. Слегка остудите и дышите над паром четверть часа.
- Самой популярной из ингаляций для взрослых при ОРЗ является вдыхание паров от картошки, сваренной с чесноком и укропом. Дышать над картофельным паром нужно, прикрыв сверху голову полотенцем, чтобы пар не выходил. При этом нужно убедиться в том, что пар не слишком горячий и не обожжет слизистую горла и носа.
- Отхаркивающее средство. Малину и душицу смешать в пропорции 2:1 и заварить стаканом кипятка. Настой пить горячим 3 р./день и полстакана.
- Налить в таз горячей воды и опустить туда руки по локоть. Держать минут 20-30. По окончании руки вытереть насухо, надеть на себя теплый свитер и варежки (желательно пуховые). В таком виде нужно лечь в постель, хотя бы на один час.
- Натрите зубчик чеснока и смешайте с растительным маслом, примерно 50 мл. После выждите несколько часов, чтобы масло настоялось, и закапывайте в нос.
Лечение ОРЗ при беременности
Пожалуй, каждый врач согласится с тем, что будущей маме лучше вообще не принимать никаких лекарств, однако, пускать ОРЗ на самотек тоже не самый лучший вариант. Женщине следует обязательно проконсультироваться со своим лечащим врачом, который подберет наиболее безопасные препараты. При лечении ОРЗ у беременных можно принимать: поливитамины, препараты на основе парацетамола, биопарокс, аква марис, пиносол, сиропы от кашля, различные народные средства, например, отвар ромашки, шалфея или эвкалипта. Строго противопоказаны практически все антибиотики, аспирин, БАДы, галазолин, нафтизин, амбраксол, настойки календулы.
Профилактика
Профилактика ОРЗ включает изоляционные, режимно-ограничительные и санитарно-гигиенические мероприятия. Определенные перспективы в последнее время связывают с противовирусными средствами экстренной профилактики, а также стимуляторами иммунитета и общей резистентности.
Профилактика ОРЗ у взрослых состоит из следующих мероприятий:
- отказ от курения и употребления алкогольных напитков;
- проведение вакцинации от гриппа;
- прием поливитаминных комплексов;
- профилактика препаратами иммуномодулирующего и противовирусного ряда;
- прием продуктов, содержащих необходимое для организма количество витаминов и полезных веществ;
- полноценный отдых;
- ношение маски в период эпидемии;
- исключение контактов с больными людьми.
Если ОРЗ (острое респираторное заболевание) все же посетило организм, не спешите бежать на работу или в институт. Лучше справиться с болезнью в течение недели, чем пожинать грустные плоды осложнений, и тогда постельный режим гарантирован на более длительный срок.
Профилактика ОРЗ и ОРВИ
Для профилактики ОРЗ бактериальной или вирусной этиологии специалисты советуют придерживаться следующих рекомендаций:
- Ограничить контакты в период сезонных эпидемий (походы в людные места – театр, кино, общественный транспорт в часы пик, крупные супермаркеты, особенно с маленькими детьми, т.е. в любые места, где возможно избыточное скопление людей);
- Проводить регулярную уборку помещения с использованием дезинфицирующих средств (хлорамин, хлорцин, дезавид, дезоксон и др.);
- Проветривать помещение и поддерживать оптимальную влажность воздуха в диапазоне 40-60%;
- Включить в рацион продукты богатые аскорбиновой кислотой витамином Р (биофлавоноиды);
- Регулярно промывать полость носа и горло настоем цветков ромашки или календулы.
Мировая статистика показывает, что вакцинация позволяет снизить уровень заболеваемости ОРВИ в 3-4 раза. Однако следует подойти к вопросу вакцинации внимательно и понимать в каких случаях необходимо прививаться от того или иного вируса.
В настоящее время профилактика ОРВИ преимущественно направлена на вакцинацию от гриппа. Было показано, что практика вакцинации от гриппа оправдана для так называемых групп риска:
- Детей с хроническими болезнями легких, в том числе астматиков и больных хроническим бронхитом;
- Детей с заболеваниями сердца и гемодинамическими нарушениям (артериальной гипертензией и т.д.);
- Детей, после процедуры иммунодепрессивной терапии (химиотерапии);
- Людей, страдающих сахарным диабетом;
- Людей пожилого возраста, которые могут контактировать с инфицированными детьми.
Кроме того, рекомендуется проведение вакцинации от сезонного гриппа в сентябре-ноябре в дошкольных, школьных учреждениях, для персонала поликлиник и стационаров.
Для вакцинации используются живые (редко) и инактивированные вакцины. Их готовят из штаммов вируса гриппа, который выращивают в жидкости куриного эмбриона. Реакцией на введение вакцины является местный и общий иммунитет, который включает прямое подавление вируса Т-лимфацитами и выработку специфических антител В-лимфацитами. Инактивация (обезвреживание) вируса производится с помощью формалина.
Противогриппозные вакцины делят на три группы:
- Инактивированные цельновирионные вакцины, применяются, вследствие низкой переносимости, только в старшей школьной группе и для взрослых людей;
- Субвирионные вакцины (сплиты) – эти вакцины отличается высокой степенью очистки, рекомендуются для любых возрастных групп, начиная с 6-ти месяцев;
- Субъединичные поливалентные гриппозные вакцины – такие вакцины готовят из производных вирусной оболочки, эта группа препаратов является самой дорогостоящей, поскольку требует высокой очистки и концентрации вируссодержащего материала.
Среди препаратов, используемых при вакцинации можно назвать:
- Гриппол, производится российским институтом иммунологии, относится к группе субъединичных поливалентных вакцин;
- Ваксигрип, производится во Франции компанией Пастер Мерье Коннот, относится к группе субвиринных вакцин, в состав вакцины входят формальдегид, мертиолят и следы неомицина;
- Флюарикс, производится бельгийской компанией Смит Кляйн Бичем, относится к группе субвиринных вакцин, включает в состав формальдегид, мертиолят и сахарозу;
- Инфлювак, производится голландкой компанией Солвей Фарма, субъединичная вакцина, содержащая очищенные продукты оболочки вируса.
При использовании той или иной вакцины могут иметь места местные или общие реакции, сопровождающиеся:
- Недомоганием;
- Незначительное покраснение места введения вакцины;
- Повышение температуры тела;
- Мышечная и головная боль.
Особое внимание в день вакцинации следует уделить детям. Проведение вакцинации требует предварительного осмотра ребенка лечащим врачом. Следует помнить, что если есть подозрение или уже проявляются признаки, какой-либо инфекции, вакцинацию следует перенести до полного выздоровления организма.
Признаки и симптомы ОРВИ
Симптоматика острых респираторных заболеваний очень похожа друг на друга, но признаки ОРВИ обладают ярко выраженным характером, и заболевание протекает сложнее.
Первыми признаками ОРВИ выступают общая слабость, головная боль, недомогание. Болеющий человек часто чихает, у него окрашивается в красный цвет задняя стенка горла и миндалины, в носу начинает вырабатываться прозрачная слизь. Через пару дней при ОРВИ (чего нет при ОРЗ) может подняться температура организма до 38 градусов. Как правило, она держится до трех дней. Если нет признаков осложнений, то заболевание ОРВИ длится до десяти дней, после чего больной благополучно выздоравливает. В случае когда ОРВИ спровоцировано вирусом гриппа, то заболевание проходит в более тяжелой форме. Для восстановления сил организма может понадобиться несколько недель.