- Сбор анамнеза
- Препараты для лечения атеросклероза
Что такое атеросклероз?
Атеросклероз
— это хроническое заболевание кровеносных сосудов, при котором на их внутренней стенке откладываются «плохой» холестерин и другие ЛПНП в форме налетов и бляшек, а сами стенки уплотняются и теряют эластичность. Сосуды постепенно становятся твёрдыми из-за оседания жиров и извести на стенках, лишаются упругости и, как следствие, сужаются, что снижет доступ крови к органам. В конце концов, сосуд может полностью закрыться. А когда этому сопутствует нарушение свертываемости крови, то появляется склонность к тромбозам и возникают ишемические повреждения органов.
Атеросклероз считается одним из самых опасных заболеваний, которое ведёт к смерти. Распознается атеросклероз, чаще всего, когда уже появляются проблемы с кровоснабжением сердца, конечностей и мозга, т. е. заболевание диагностируют на последних стадиях. Атеросклероз является одной из основных причин развития сердечнососудистых заболеваний: ишемической болезни сердца и инфаркта миокарда.
Процент людей с атеросклерозом повышается в зависимости от их возраста, т. е. эта болезнь характерна для пожилых людей. Поэтому врачи называют её старческой болезнью, но с каждым годом она молодеет, что связано с современным образом жизни.
[Видео] Доктор Евдокименко — истинные причины бляшек на стенках сосудов, меры профилактики:
Симптомы атеросклероза
Атеросклероз — заболевание системное, поэтому обычно затрагивает все крупные кровеносные магистрали организма. Из этого следует, что проявления также многообразны. Страдают, как правило, сердце, головной мозг, конечности (чаще всего, нижние). Симптоматика специфична, однако далеко не всегда проявляется достаточно ярко, чтобы однозначно диагностировать атеросклероз.
Симптоматика зависит от того, какой орган страдает от недостатка кровообращения в большей степени. В любой форме атеросклероза выделяют два симптоматических периода. В доклинический период процесс только начинается, поэтому какие-либо специфические проявления отсутствуют. Существенные проблемы с кровоснабжением и функционированием органов начинаются, когда просвет артерии закрывается более чем на 1/2.
Симптомы поражения сосудов сердца
Боль в сердце встречается с частотой 75%. Атеросклероз поражает коронарные сосуды и снижает приток кислорода и питательных веществ к миокарду. Сердце — один из наиболее чувствительных к изменению интенсивности питания органов. По этому показателю оно уступает разве что головному мозгу. Однако симптоматика развивается сразу же, важно верно интерпретировать ощущения пациента.
Нарушение нормального кровоснабжения сердца проявляется стенокардическим синдромом.
Сердечные симптомы возникают периодически и включают в себя:
- Боль в области грудной клетки. Давящая, тупая, ноющая или жгучая (что характерно для ишемического процесса). Болевые ощущения иррадиируют в лопатку, левое предплечье, кисть или пальцы (по всей протяженности кровеносной системы);
- Ощущение давления на грудную клетку (будто положили на грудь тяжелый груз);
- Болевые ощущения при дыхании (и на вдохе, и на выдохе);
- Дыхательные нарушения.
Стенокардия, как характерный для атеросклероза синдром, проявляется приступообразно. Приступы сопровождаются нестабильностью уровня артериального давления.
Несколько реже при атеросклерозе коронарных сосудов проявляются следующие симптомы:
- Боль в области нижней челюсти, уха, шеи с левой стороны (иррадиация, однако в обратном направлении);
- Боль в области спины;
- Ощущение слабости в конечностях;
- Чувство холода, повышенная потливость и озноб («мурашки»);
- Тахикардия или брадикардия (нарушение ритма работы сердца);
- Рвота и тошнота;
- Спутанность сознания вплоть до полной его потери на короткий промежуток времени.
Интенсивность и частота симптомов зависит напрямую от степени напряженности организма (стресс, переедание, злоупотребление психоактивными веществами и т.д.).
Узнайте больше:
Атеросклероз аорты сердца
[Видео] Учебные фильмы Eureka (Эврика) — что такое атеросклеротическая бляшка и тромб, как они образуются?
Симптомы поражения сосудов верхних и нижних конечностей
Симптоматика следующая:
- Ощущение холода (зябкости) в руках или ногах;
- Ощущение, что по рукам или ногам бегают «мурашки», как после длительного пребывания в одном и том же неудобном положении («затекания»);
- Бледность кожных покровов: кожа принимает мертвенно-бледный цвет и отчетливо виден сосудистый рисунок (кожа мраморного цвета).
На поздних стадиях атеросклероза сосудов конечностей наступают более тяжелые проявления:
- Дегенерация тканей, получающих недостаточное количество необходимых веществ (истончение жирового слоя, безвозвратное выпадение волосяного покрова);
- Боли в области конечностей. В случае с поражением артерий ног наблюдается так называемая «перемежающаяся хромота». Боли локализуются в области бедер, ягодиц и икр и носят приступообразный характер, в результате чего больной начинает хромать;
- Образование на ногах ран (трофических язв, связанных с недостатком питания тканей);
- Покраснение пальцев на ногах или руках, развитие стойких отеков;
- Некроз тканей (гангрена).
Узнайте больше:
Облитерирующий атеросклероз артерий нижних конечностей
Симптомы поражения сосудов головного мозга
К нарушениям питания он наиболее восприимчив, однако первичные симптомы характерны не только для атеросклероза. Так, проблемы с мозговым кровообращением наблюдаются при остеохондрозе, вертебробазилярной недостаточности и т.д.
Проявляются симптомы постепенно, по нарастающей:
- Цефалгия (или головная боль неуточненного характера). Охватывает всю голову без возможности определить точную локализацию. Имеет распирающий или давящий характер;
- Звон и шум в ушах;
- Проблемы со сном. Человек страдает от бессонницы, либо наоборот, его постоянно клонит ко сну. Во время сна часто возникают тяжелые или кошмарные сновидения (что связано с активностью мозга и диффузными изменениями из-за недостатка кровообращения);
- Ухудшение характера человека (изменения в личности);
- Нервозность, высокая возбудимость, повышенная тревожность;
- Вялость и утомляемость;
- Нарушения основных функций организма: дыхания, речи, питания. Человек может говорить невнятно, часто давится пищей и т.д.;
- Нарушения координации движений, проблемы с самостоятельными передвижениями и ориентированием в пространстве (из-за поражения мозжечка).
Узнайте больше:
Церебральный атеросклероз сосудов головного мозга
Гомеопатия
Врачи-гомеопаты утверждают, что прием средств групп статинов, секвестрантов и никотиновой кислоты эффективны, но после окончания курса лечения болезнь начинает снова прогрессировать. А с помощью гомеопатических лекарств можно победить атеросклероз благодаря воздействию на причину болезни.
Препараты растительного происхождения запускают в организме процессы саморегуляции, способствующие избавлению от острых признаков атеросклероза. Они действуют на клеточном уровне, восстанавливая ткани, пораженные заболеванием. Происходит очищение крови от «плохого» холестерина, предотвращается формирование бляшек и тромбов, расширяется просвет сосудов.
Наиболее часто гомеопаты рекомендуют принимать следующие средства:
- Холестеринум;
- Золотой йод;
- Арника;
- Кониум;
- Кратегус;
- Эдас.
Можно ли вылечить атеросклероз гомеопатией, спрашивают многие пациенты. Терапия препаратами растительного происхождения изначально отличается от традиционной
Пациентам с выраженными признаками атеросклероза назначают препараты, улучшающие венозный отток крови – Ботропс, Геллеборус, Гинко Билоба, Лахезис. Но рекомендовать любое лечение может только специалист-гомеопат.
Причины атеросклероза
Причинами развития атеросклероза являются высокое артериальное давление, курение, сахарный диабет, повышенный уровень холестерина в крови. Но основная причина атеросклероза заключается в нарушении холестеринового обмена. Формирование атеросклероза – это естественный процесс, который начинается примерно с 10–15 лет. С возрастом он может замедляться, а может и ускоряться.
Выделяют следующие факторы риска развития атеросклероза:
- Пол.
Мужчины более подвержены развитию атеросклероза, чем женщины. Первые признаки этой патологии могут проявляться уже с 45 лет, а то и раньше, у женщин – с 55 лет. Возможно, это связано с более активным участием эстрогенов в обмене холестерина и липопротеидов низкой и очень низкой плотности;
- Возраст.
Это естественный фактор риска. С возрастом атеросклеротические проявления усугубляются;
- Наследственность.
Безусловно, это одна из причин появления атеросклероза. Атеросклероз – многопричинное заболевание. Поэтому уровень гормонального фона, наследственная дислипопротеидемия (нарушение липидного профиля плазмы), активность иммунной системы играют важные роли в ускорении или замедлении развития атеросклероза;
- Вредные привычки.
Курение – яд для организма. Эта привычка является ещё одной причиной развития атеросклероза. Хотите иметь здоровые сосуды – бросайте курить! Что же касается алкоголя, то здесь имеется интересная зависимость: употребление небольших доз алкоголя – около 50 г водки, 100 г вина или 0,5 л пива ежедневно являются прекрасной профилактикой атеросклероза. Правда, такая же доза способствует и развитию цирроза печени. Так что одно лечим – другое калечим. А вот большие дозы алкоголя ускоряют развитие атеросклероза;
- Лишний вес.
Этот фактор повышает вероятность возникновения атеросклероза. Ожирение может привести к сахарному диабету, а эта патология является прямой дорогой к атеросклерозу;
- Неправильное питание.
Жирная, вредная еда является основным фактором риска. Приём пищи – очень важный физиологический процесс в нашей жизни. От того, насколько полезны употребляемые продукты, будет зависеть наше дальнейшее здоровье. Мало кто знает, что ни одна диета, кроме лечебных и сбалансированных рационов, не одобрена всемирным советом гигиены питания. Питаться нужно рационально и адекватно своим потребностям и энергетическим затратам.
Средняя продолжительность жизни японцев составляет 90 лет, а россиян – около 60. Почему такая разница? Ответ прост: посмотрите, чем питаются японцы и другие восточные народы. В их меню входят различные зерновые культуры, овощи, травы, бобы и свежая рыба. Ежедневно рынок в Токио наполняется морепродуктами, которые содержат ценные жирные кислоты. Зачем лечить заболевание, если проще его не допустить? Начинайте правильно питаться с раннего возраста, чтобы в старости самому себе сказать за это спасибо.
Видео: образование атеросклеротической бляшки
Виды атеросклероза
В зависимости от локализации холестериновых бляшек, различают следующие виды атеросклероза:
- Коронарный — поражаются сосуды сердца, и все сосуды, находящиеся поблизости.
- Церебральный — означает поражение сосудов головного мозга.
- Брахиоцефальный — означает поражение сонной, позвоночной или подключичной артерии;
- Облетирирующий — поражение артерий нижних конечностей.
- Почечный — поражение сосудов печени.
- Мезентериальный — поражение сосудов кишечника.
Формы могут проявляться самостоятельно, но чаще делают это системно.
Факторы риска
Они непосредственно не обуславливают начало болезни. Зато повышают ее вероятность, а если диагноз уже есть — ускоряют прогрессирование.
- Большая масса тела.
- Принадлежность к мужскому полу. Соотношение демографических групп по заболеваемости — 4:1 (м/ж)
- Гипертония в анамнезе.
- Неправильный рацион с преобладанием жирных продуктов.
- Переохлаждение нижних конечностей.
- Потребление кофеина. Зависимость от наркотиков.
- Пристрастие к спиртному. Этанол также вызывает серьезное сужение сосудов.
- Отягощенная наследственность.
Причины учитываются в системе. Нередко они сочетаются друг с другом. Факторы риска нужно рассматривать в рамках разработки рекомендаций по профилактике у конкретного человека и вообще в качестве эпидемиологической меры.
Уровень холестерина и атеросклероз
Холестерин представляет собой особое химическое соединение, по своей природе — жирный спирт. Доказана роль холестерина в синтезе клеточных структур и органоидов (холестерин, как известно, участвует в формировании клеточных мембран). Однако повышение уровня вещества в крови напрямую повышает риск развития атеросклеротической патологии и иных заболеваний сердечнососудистой системы, поскольку свидетельствует о начавшихся нарушениях липидного и липопротеидного обмена в организме.
Предотвратить развитие этого грозного заболевания возможно лишь отказавшись от вредных привычек и поддерживая концентрацию жирного спирта в крови на одном и том же нормальном уровне постоянно. Однако холестерин атерогенен только в избытке.
Нормальное его содержание необходимо не только для исполнения структурной функции, но также:
- Для нормального пищеварения. С участием жирного спирта в печени синтезируются пищеварительные соки, необходимые для переработки жиросодержащих соединений;
- Для стабильного синтеза половых гормонов и гормонов поджелудочной железы.
В кровеносное русло холестерин поступает несколькими способами:
- Синтезируется печенью
. Печень вырабатывает больше всего холестерина. Обычно более активная его выработка связана с дефицитом соединения и невозможностью восполнить его холестерином из продуктов питания. При нарушениях функции печени также возможны перебои и проблемы с регулированием уровня вещества в крови;
- Поступает с употребляемыми в пищу продуктами
. Такой холестерин составляет не более 25%. Холестерин содержится в продуктах, имеющих в своем составе животные жиры. Наибольшая его концентрация отмечается в яичных желтках, субпродуктах (мозгах, печени, почках) креветках, маргарине, беконе. Содержащийся в них холестерин поступает в кровь в свободном состоянии и только затем переносится хиломикронами в печень, где в зависимости от функциональных особенностей организма и обычного рациона превращается в липопротеидные комплексы двух типов: «хорошие» (или ЛПВП) и «плохие» (ЛПНП). Первые очищают стенки сосудов от наслоений жира, а вторые их образуют.
Помимо того, что холестерин активно синтезируется и используется организмом, он также активно выводится за его пределы. Больше всего соединения выходит естественным способом через пищеварительный тракт. Чуть меньшее количество выводится посредством отмирания (слущивания) верхних слоев кожи и кишечных слизистых.
Повышенный уровень холестерина в крови пропорционально повышает риск развития атеросклероза – такую фразу можно часто услышать, но так ли это на самом деле? Исследования из журнала «Neurology». Норма холестерина в крови — ещё далеко не гарантия и не страховка от формирования патологии по иным причинам.
[Видео] Доктора Евдокименко объясняет, почему не нужно снижать холестерин:
Атеросклероз напрямую связан с наличием сопутствующих заболеваний (гипертоническая болезнь, ожирение, нейроэндокринная форма гипоталамического синдрома, сахарный диабет, зависимость от психоактивных веществ и т.д.). Они выступают равнозначными факторами риска развития болезни.
Так или иначе, но холестерин играет в развитии атеросклероза одну из ключевых ролей. Чтобы снизить риск, необходимо придерживаться гипохолестериновой диеты и поддерживать концентрацию вещества на примерно одном и том же нормальном уровне.
Узнайте больше:
Повышенный холестерин – каковы причины? Какова норма? Как снизить уровень холестерина?
Профилактические действия
Во избежание развития патологии необходимо вести здоровый образ жизни и правильно питаться.
Исключите из каждодневного рациона жареную, жирную пищу, солености и маринады, копчености, фастфуд, майонез, продукты с большим содержанием сахара и жиров, макаронные изделия, торты, пирожные, газированные напитки.
Рекомендуется к употреблению:
- Блюда из низкокалорийного мяса индейки, кролика, курицы и телятины, приготовленные на пару или в отварном виде.
- Фрукты, овощи и разнообразная зелень.
- Морская и речная рыба, запеченная в фольге.
- Супы на овощном бульоне.
- Морепродукты.
- Крупы всех видов.
- Компоты и отвары из сухофруктов, травяные чаи, морсы и соки из свежевыжатых фруктов.
- Только оливковое или подсолнечное масло.
- Отварные яйца.
- Обезжиренные молочные продукты.
Помимо диеты вам придется отказаться от табачной продукции и употребления напитков с высоким содержанием спирта. Можно выпить стакан красного или сухого вина перед едой.
Также вам придется сменить тесную обувь на высоком каблуке и кроссовки на более комфортную. В зимнее время года не допускайте переохлаждения ног.
Не жалейте себя, и старайтесь по мере своих сил заниматься посильными физическими упражнениями.
Для этого подходит посещение бассейна, прогулки по типу «скандинавской ходьбы», йога для начинающих, езда на велосипеде и аквааэробика.
Атеросклероз и сахарный диабет
Холестерин активно участвует в синтезе пищеварительных соков и гормонов поджелудочной железы, и, несмотря на то, что он не является причиной диабета, все же существенно влияет на течение заболевания.
Сахарный диабет считают фактором повышенного риска развития атеросклероза сосудов (более чем вполовину возрастает вероятность развития). Также атеросклероз сосудов увеличивает тяжесть течения диабета. При наличии сахарного диабета заболеваемость атеросклерозом устанавливается на равных границах и у мужчин, и у женщин (хотя без диабета чаще болеют мужчины).
Сахарный диабет, в свою очередь, серьёзно осложняет течение атеросклероза:
- Атеросклероз может сформироваться и в молодом возрасте, если есть сахарный диабет. Хотя обычно болезнь развивается после 45-50 лет;
- Велика вероятность возникновения аневризм;
- Сосуды не только закупориваются, но и становятся крайне хрупкими, в связи с чем растет вероятность инсультов;
- Процесс приобретает системный характер, одинаково тяжело поражая и сердце, и мозг, и конечности.
Атеросклероз начинается и при диабете первого, и при диабете второго типа. Диабет сопряжен с нарушением пищеварения и липидного обмена, это обуславливает остановку нормального метаболизма. Стенки сосудов приобретают чрезмерно повышенную проницаемость для жирных фракций, в связи с чем в кровеносное русло проникает куда больше «плохого холестерина». Он образует на стенках крупных артерий отложения жиров, постепенно закрывающих просветы магистрали.
С течением времени наслоение жира инкапсулируется соединительной тканью и кристаллизуется под воздействием кальциевых отложений. Вся эта структура приобретает «каменистость» и просвет артерии закрывается ещё больше. Сосуд становится ломким и утрачивает свою проводящую функцию. Итогом становится нарушение кровообращения в пораженном участке, нарастающая ишемия, разрыв сосуда и некроз тканей.
Пациенты, больные сахарным диабетом, в 4 раза чаще параллельно страдают заболеваниями сердечнососудистой системы, такими, как гипертония, ишемическая болезнь сердца и стенокардия. Кроме того, при атеросклерозе у диабетиков почти в семь раз вырастает вероятность стремительного развития некроза (гангрены) нижних конечностей. Эти факторы необходимо учитывать при лечении.
Узнайте больше:
Сахарный диабет: причины, симптомы и лечение
Чем опасен атеросклероз? Стадии развития
Согласно данным статистики, атеросклероз — самое распространенное заболевание сердечнососудистой системы и главная причина смерти подавляющего большинства больных по всему миру. Атеросклероз вариативен, и, несмотря на то, что суть заболевания заключается в сужении или закупорке сосудов, он существенно влияет на весь организм. Недостаток кровообращения затрагивает сердце, головной мозг, органы брюшной полости, нижние и верхние (редко) конечности. Нарушения тока крови в артериях сказывается и на более мелких кровеносных сосудах, вызывая вторичную ишемию.
Атеросклероз — полиэтиологическое заболевание. До конца конкретные причины неизвестны, однако известно, что в основе механизма лежит нарушение липидного обмена. Эта дисфункция является спусковым крючком для начала опасного недуга.
В развитии патологии выделяют несколько этапов:
- Этап формирования пятен жиров (или липидных пятен).
На этом этапе никаких специфических симптомов не наблюдается, и пациент не подозревает о наличии атеросклероза. Суть этапа заключается в диффузных изменениях стенок артерий (молекулы липопротеидных комплексов проникают в структуру артериальной стенки и образуют тонкий слой). Внешне эти изменения выглядят как желтовато-бурые полосы по длине пораженного участка сосуда. Поражается не вся ткань кровеносной магистрали, а лишь отдельные сегменты. Процесс развивается достаточно быстро. Ускоряют его уже существующие сердечнососудистые патологии, сахарный диабет и ожирение;
- Этап становления липидного наслоения.
Ткань под полосами липидных полос воспаляется. Организм таким образом пытается бороться с мнимым нарушителем. Формируется длительный очаг хронического воспаления. Постоянное воспаление приводит к разложению липидного слоя и прорастанию ткани. В результате жировое скопление инкапсулируется и возвышается над стенкой артерии;
- Стадия развития осложнений.
Это последняя стадия в формировании атеросклероза. На этом этапе развиваются осложнения, а симптомы проявляются наиболее ярко. Существует два основных варианта осложнений: разрыв инкапсулированного жирового отложения (бляшки), что влечет за собой выброс большого количества крови, и тромбообразование. Тромбы вместе с продуктами бляшки застревают в просвете сосуда, окончательно его закупоривая. В такой ситуации возможно развитие инсульта. Если тромбы закупоривают крупные артерии, дающие необходимое питание конечностям, вероятнее всего наступит некроз тканей и гангрена.
Срок и стремительность развития атеросклероза предсказать довольно сложно. Речь может идти о годах или считанных месяцах. Все зависит от особенностей метаболизма, скорости обмена веществ, наличия предрасположенности к атеросклерозу и заболеваний, повышающих риск его развития, и многих других факторов.
Теории появления заболевания
Существует несколько теорий развития атеросклероза, но все они отвечают двум основным правилам:
- первичное нарушение, приводящее к болезни, это нарушение липидного обмена, а нарушение целостности стенки сосуда уже вторичное;
- повреждение клеточных, соединительнотканных и иных структур стенки сосуда является основным звеном патогенеза атеросклероза.
Холестериновая теория, разработанная доктором Аничноковым, говорит о том, что развитие заболевание вызвано избыточным количеством жиров и холестерина. В дальнейшем доктор выдвинул еще одну, комбинированную, теорию развития заболевания. В ней холестерин рассматривается уже как фактор, провоцирующий атеросклеротические изменения сосудов. Согласно комбинированной теории атеросклероза заболевание развивается из-за:
- нарушения регуляции липидов и их обмена;
- алиментных факторов;
- гемодинамических и иных механических влияний на сосуды;
- возрастных и иных первичных изменений сосудов.
Основные положения комбинированной теории легли в основу комбинированно-инфильтрационной теории. Она говорит о том, что заболевание развивается в т.ч. из-за повышенной концентрации липидов в крови. Эндотельная теория рассматривается возникновение атеросклероза из-за повреждения клеток эндотелия. Нарушение липидного обмена в ней лишь в качестве условия, способствующего атерогенезу. Моноклинальная теория развития заболевания рассматривает атеросклеротическую бляшку, как доброкачественную опухоль, появившуюся в результате воздействия вирусов и мутагенов. Мембранная теория близка к моноклинальной. Согласно ей полиферация гладкомышечных клеток происходит из-за избыточного поступления холестерина.
Аутоиммунная теория начала активно развиваться в последние десятилетия. Положения теории говорят о том, что патологический процесс провоцируют аутоиммунные комплексы, в состав которых входят липопротеины в качестве антигена.
Диагностика атеросклероза
Диагностировать запущенный атеросклероз сравнительно легко. Совсем иное дело — уточнить локализацию процесса и точно определить очаг поражения. Для этого необходимо проделать немало работы. С такой сложной задачей может справиться только опытный врач.
Диагностические мероприятия включают в себя:
- Сбор анамнеза;
- Первичный осмотр больного с применением специальных функциональных проб;
- Лабораторные анализы и инструментальные исследования. Благодаря им можно установить сам факт наличия заболевания, определить этап и локализацию процесса, оценить общее состояние организма пациента.
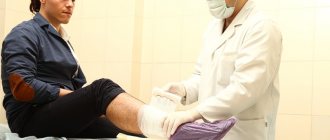
Сбор анамнеза
Первичный анализ состояния пациента начинается с его опроса на предмет жалоб и наследственности.
Во-первых, при этой патологии в анамнезе будет как минимум три специфическим симптома, ко всему прочему с большой долей вероятности налицо будут признаки (а может и подтвержденный диагноз) заболевания-провокатора атеросклероза.
Среди них:
- Артериальная гипертензия;
- Перенесенный ранее инфаркт миокарда или инсульт;
- Стенокардический синдром, ИБС;
- Патологии почек.
Такая диагностика не даёт полной картины, однако позволяет в общих чертах определить состояние организма и составить план диагностических мероприятий.
Кроме того, важно установить наличие факторов риска развития атеросклероза: сахарного диабета, гипертонии, употребления психоактивных веществ, ожирения.
Первичный осмотр
Помимо функциональных проб, направленных на оценку кровоснабжения конечностей, опытный врач обращает пристальное внимание на следующие факторы:
- Исчезновение волосяного покрова на ногах или руках;
- Внезапное снижение массы тела пациента;
- Шумы в сердце, повышение давления, нарушения сердечного ритма;
- Гиперфункция потовых и сальных желез;
- Деформация ногтей;
- Постоянное развитие отеков при отсутствии заболеваний почек.
Лабораторные и инструментальные методы
- Сдача венозной крови для оценки таких показателей, как коэффициент атерогенности, общий холестерин;
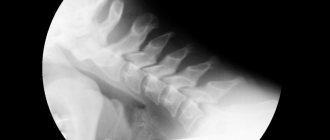
- Рентгенологическое исследование и ангиография. Рентген позволяет оценить состояние аорты, поскольку бляшки хорошо видны на снимках. Ангиография заключается во введении в кровеносное русло специального контрастного вещества и дальнейшего наблюдения за кровотоком;
- УЗИ. Позволяет оценить скорость кровотока в той или иной части артерии. Благодаря этому методу можно выявить малейшее отклонение и определить степень недостаточности кровоснабжения.
Существуют и иные способы диагностики. Конкретные методы определяет врач, исходя из клинической картины.
Лечение атеросклероза
Как правило, в 80% случаев медикаментозной терапии достаточно для устранения причины атеросклероза и его пагубных последствий. Лечение специальными препаратами комбинируется с назначением диеты и оптимального режима физической активности.
Препараты для лечения атеросклероза
Среди лекарств от атеросклероза можно выделить препараты нескольких групп:
- Статины
. Наиболее популярные препараты группы статинов до сих пор применяются. Их действие заключается в угнетении функции печени по выработке холестерина. К ним относятся: Розувастатин, Ловастатин, Аторвастатин, Флувастатин, Симвастатин. Параллельно со статинами больным атеросклерозом назначаются лекарства для поддержания деятельности сердца и органов пищеварения (поскольку статины самым негативным образом влияют на них). На современном этапе развитии медицины солидные ученые и практики ставят под сомнение не только эффективность статинов, но и сам факт роли холестерина в развитии атеросклероза, считая опасность этого вещества необоснованно завышенной. Подробнее о статинах;
- Гиполипидемические средства
. Вазоспонин – это натуральный лекарственный препарат, который нормализует уровень холестерина за счет увеличения выведения холестерина с желчью из организма и ограничения всасывания холестерина в кишечнике. Препарат не оказывает влияния на печень, по результатам исследований способствует снижению уровня общего холестерина, ЛПНП, триглицеридов и коэффицента атерогенности. Может приниматься в монотерапии и в комплексной терапии с другими гиполипидемическими средствами. Вазоспонин хорошо сочетается со статинами, позволяя в комбинации с ними добиться дополнительного снижения показателей липидограммы до 30% [1]. Препарат способствует снижению риска возникновения атеросклероза, препятствуя образованию и прогрессированию развития атеросклеротических бляшек в артериальных сосудах сердца, головного мозга и нижних конечностей;
- ЖК-секвестранты
. Существенно угнетают функцию синтеза желчных кислот печенью. В связи с этим органу приходится активнее расходовать холестерин, чтобы обеспечить нормальное и стабильное пищеварение. При длительном применении возможны нарушения со стороны пищеварительной системы. Назначаются на начальной стадии болезни или в целях профилактики патологии;
- Фибраты
. Разрушают нейтральные жирные структуры — триглицериды. Достаточно эффективны в борьбе с атеросклерозом, но категорически противопоказаны лицам, имеющим проблемы с печенью. На фоне приема фибратов уровень нейтральных жиров уменьшается на 20-55%, холестерина 10-25%, ЛПНП 10-35%, а концентрация ЛПВП увеличивается на 10-30%. Подробнее о фибратах;
- Препараты никотиновой кислоты (витамин В3)
. Несмотря на то, что с холестерином они не борются, оказывают сосудорасширяющий и спазмолитический эффект. Ниацин на 10-15% снижет уровень холестерина, 5-25% ЛПНП, 20-35% — триглицеридов, на 15-35% повышает содержание ЛПВП. Применяются в комплексе с другими лекарственными препаратами и составляют важную часть медикаментозной терапии (по теме: продукты-рекордсмены по содержанию витамина В3). Однако, из-за частых побочных эффектов ниацин применяется в лечении атеросклероза редко. Лечебная дозировка составляет 1000-6000 мг, что в 50-300 раз больше обычной суточной нормы.
- Омега-3
. Это наиболее безопасное средство из всех лекарств от атеросклероза. Она может использоваться как альтернатива фибратам или дополнение к статинам. (подробнее: польза омега-3 +ТОП-продуктов рекордсменов);
- Эзетимиб-СЗ (эзетрол)
— это ингибитор абсорбции холестерина, он угнетает активность специфического белка-переносчика, без которого пищевой холестерин не может всосаться. Уменьшает содержание холестерина низкой плотности на 18%.
- Кумабы (эволокумаб и алирокумаб)
— антитела к ферменту, который регулирует скорость поглощения холестерина, содержащегося в крови, клетками печени.;
- Тромболитическая терапия. При атеросклерозе риск тромбообразование возрастает, поэтому не редко выписывают антитромбические препараты. К ним относятся: Фибринолизин, Стрептокиназа, Урокиназа и другие. Подробнее о антикоагулянтах, список препаратов
Консервативная терапия включает в себя также и физиолечение. Такой способ показан лицам, имеющим атеросклероз конечностей.
Лучшие растительные средства
Инфламинат. В состав препарата входит трёхцветная фиалка, календула и чёрная бузина. Все растительные компоненты отличаются выраженными противовоспалительными свойствами. Средство оказывает выраженное антиатеросклеротическое действие. Приём инфламинта в течение двух лет сокращает атеросклеротический прогресс в сонных артериях на 45% [1].
Наттокиназа – это энзим, который рассасывает тромбы. В исследовании 2021 года учавствовало 82 пациента. Они принимали наттокиназу в течение 26 недель, и по завершению этого времени атеросклеротические бляшки уменьшились в первой группе на 36,6%, во второй на 11,5% [2]. Хорошо сочетается с сеппептазой.
Ревайтл Чесночные Жемчужины. Это жевательные «конфеты», содержащие аллицин (экстракт чеснока). Доказано, что аллицин снижает ЛПНП и повышает ЛПВП.
Тыквенное масло. Снижает уровень холестерина, предотвращает тромбообразование, способствует выделению желчи.
Рависол. Это настойка, которая изготовлена из лекарственных растений, которые доказали свою эффективность при атеросклерозе в ходе многочисленных исследований. В её состав входит омела белая, хвощ полевой, софора японская, плоды боярышника, цветы красного клевера, плоды каштана, трава барвинка. Снижает уровень плохого холестерина, улучшает кровообращение в сердце, мозге, рассасывает тромбы.
По теме:
7 народных средств от атеросклероза с доказанной эффективностью
Полезные добавки при атеросклерозе
- Магний. Способен расслабить мускулатуру, сбалансировать количество минералов в организме. Результаты исследований установили, что снижение магния вызывает нарушение функций эндотелия, что провоцирует развитие атеросклероза [3].
- Бета-ситостерин — препарат, созданный на основе растительного стерола. Действующее вещество угнетает кишечное всасывание холестерина, снижает цифры «плохого» холестерина в крови. Рекордсменом по содержанию бета- ситостерина считают кунжут — в 100 г семян обнаружено 210 г активного компонента. Несмотря на высокую концентрацию кунжутные семечки не обеспечивают организм бета-ситостерином в полной мере. Бета-ситостерин подавляет усвоение бета-каротина и витамина Е. В зависимости от показаний рекомендованная доза может варьировать от 800 мг до 6 г в сутки. Объем делят на три приёма и принимать за 30 минут до еды.
- Коэнзим Q10 (CoQ10). Множественные наблюдения показали, что Коэнзим Q10 оказывает антиоксидантное действие. Испытуемые, которым предлагали препараты CoQ10 в первые три дня после сердечного приступа, отмечали снижение болевых ощущений в груди. Постоянный приём CoQ10 значительно сокращает вероятность повторного сердечного приступа. Случаи смерти от заболеваний сердца у таких пациентов отмечались реже, чем у тех, кто не принимал добавки.
- Селен. Медицинские исследования доказали, что люди, которым предлагают от 100 до 200 мкг селена в сутки, меньше подвержены сердечно-сосудистым заболеваниям.
Хирургическое лечение
В современной медицинской практике получили развитие три основных метода хирургического лечения атеросклероза.
Высокоинвазивные:
- Шунтирование.
Суть шунтирования заключается в подшивании пораженного сосуда к здоровому, благодаря чему формируется новая кровеносная магистраль, и кровоснабжение тканей постепенно восстанавливается;
- Эндартерэктомия.
Используется для удаления налета в сонных артериях (шее) или периферических артериях;
- Сосудистое протезирование.
Современные материалы позволяют полностью заменить пораженный сосуд и восстановить функции кровоснабжения.
Малоинвазивный метод:
- Ангиопластика.
Суть метода заключается во введение через бедренную артерию специализированного катетера, который под контролем камеры продвигается по кровеносному руслу врачом-эндоскопистом до пораженного участка. После этого производятся необходимые манипуляции по очистке или расширению сосуда.
- Атерэктомия.
Процедура по удалению налета из артерий. Для этого использут лазерный катетер или хирургическую вращающуюся бритву.
Таким образом, атеросклероз — крайне противоречивое и сложное заболевание, которое, однако, требует максимального внимания, поскольку способно повлечь опасные для жизни и здоровья последствия. Симптоматика болезни достаточно выражена, и при должном уровне подготовки врач без проблем установит диагноз, а также определит локализацию процесса и назначит грамотное и эффективное лечение. В этом врачу помогает широкий арсенал средств и способов диагностики атеросклероза даже на ранних этапах. Конкретную стратегию обследования специалист установит сам, исходя из их целесообразности и степени уверенности в поставленном диагнозе.
Лечение атеросклероза на современном этапе развития медицины не представляет больших сложностей. В подавляющем большинстве случаев удается обойтись «малой кровью». Если консервативные методы лечения должной эффективности не оказывают, прибегают к хирургическому вмешательству.
Правильная и грамотная диагностика в совокупности с эффективным курсом лечения — залог благоприятного исхода.
Лучшая диета
Самой лучшей диетой при атеросклерозе является средиземноморская диета, которая сосредоточена на цельнозерновых, свежих фруктах и овощах, рыбе, оливковом масле и умеренном ежедневном потреблении вина. Средиземноморская диета не с низким содержанием жиров. Вместо этого в нем мало насыщенных жиров, но много мононенасыщенных жиров. Это полезно для сердца. В долгосрочном исследовании с участием 423 человек, перенесших сердечный приступ, у тех, кто придерживался средиземноморской диеты, риск повторных сердечных заболеваний был на 50-70% ниже, чем у людей, которые не получали специальных диетических рекомендаций.
Подробнее:
Средиземноморская диета: плюсы и минусы
ТОП-8 самых полезных продуктов при атеросклерозе
Чтобы сохранить здоровое состояние артерий, следует ввести в рацион лучшие продукты, обладающие лечебным действием:
- Спаржа. Прекрасный растительный продукт, который способствует очищению артерий. Активные вещества растительной клетчатки обладают гипотензивным действием, подавляют тромбообразование, которое вызывает тяжелые последствия. Действие спаржи распространяется на вены и артерии, где подавляет признаки воспаления. Продукт стимулирует продуцирование собственного антиоксиданта — глутатиона, который способен уменьшить воспалительные проявления, предотвратить окислительные реакции, вызывающие стеноз и закупоривание просвета артерий. Альфа-линолевая и фолиевая кислоты, которые обнаружены в спарже, предупреждают развитие атеросклеротических признаков.
- Авокадо. Плоды авокадо в большом количестве содержат витамин Е, способный подавлять окислительные процессы с участием холестерина. Калий — обладает гипотензивными свойствами. В целом употребление авокадо способствует росту «хорошего» холестерина и выведению «плохого», что помогает очистить артерии от липидных отложений.
- Цельнозерновые. В цельном зерне много растворимых растительных волокон, которые способны связывать ЛПНП и естественным путём выводить их из организма.
- Брокколи. Капуста брокколи насыщена витамином К, который защищает артерии от кальцификации и закупорки. Продукт угнетает окислительные процессы. Растительная клетчатка, которая содержится в брокколи, снижает артериальное давление, нормализует тонус сосудистых стенок. Выраженный тонус приводит к разрыву артериальной стенки. В составе брокколи присутствует сульфорафан, стимулирующий метаболизм белка в организме. Совокупное действие активных веществ способствует предупреждению формирования атеросклеротических бляшек в артериальных просветах.
- Гранат. Плоды граната содержат эллаговую кислоту, которая оказывает противовоспалительное действие, облегчает выведение холестерина. Есть даже очень интересное исследование, когда люди в течение года каждый день принимали гранатовый сок или плацебо. В группе плацебо толщина интима (внутренний слой сосудов) выросла на 9%, в то время, как в контрольной группе она уменьшилась на 30% [4].
- Оливковое масло. Одно из самых ценных растительных масел. Продукт богат незаменимыми кислотами, которые регулируют баланс «хорошего» и «плохого» холестерина. Идеально для заправки салатов и приготовления блюд.
- Кофе. Один из наиболее любимых утренних напитков. Длительный медицинский эксперимент показал, что всего три чашки кофе в день способны снизить вероятность появления атеросклероза и тромбоза артерий [5].
- Чай с бергамотом. Бергамот обладает теми же свойствами, что и статины. Напиток понижает уровень холестерина, сохраняя здоровье артерий [6].
По теме: Диета при атеросклерозе на каждый день
Хирургическое вмешательство
В некоторых случаях атеросклероз кровеносных сосудов подвергается хирургическому лечению. Вмешательство показано пациентам, у которых существует реальная угроза полной окклюзии артерии тромботическим образованием или бляшкой. После проведения качественной диагностики (проведение коронарографии, ангиографии, УЗДГ сосудов) специалист подбирает наиболее подходящий способ хирургического лечения.
Эндартерэктомия
Данный вид хирургического лечения подходит пациентам с атеросклеротическими изменениями в тяжелой степени в области ног и рук. Представляет собой иссечение бляшки вместе с небольшим участком внутренней ткани сосуда, из периферической закупоренной артерии.
Эндартерэктомия рекомендуется при поражениях артерий, когда окклюзии занимают от 7 до 9 см и являются сегментарными. Открытая операция предполагает продольную артериотомию, при этом сосуд разрезается вдоль. Измененные массы капилляра вместе с бляшкой или тромбом иссекаются, процесс контролируется визуально при помощи мощной аппаратуры.
Отверстие, оставшееся после рассечения, ушивается при помощи сосудистого шва либо хирург накладывает заплату. Полузакрытая операция для избавления от окклюзии артерии проводится с небольшим поперечным разрезом сосуда. При этом измененная ткань отслаивается и удаляется инструментально.
Стентирование периферической артерии
Данный метод терапии представляет собой проведение рентгеноэндоваскулярного расширения закупоренного просвета капилляра. Делается это при помощи баллонной ангиопластики с последующей установкой внутрь сосуда стента. Операция показана пациентам с определенным участком, пораженным окклюзией, когда сужение артерии локальное.
Стентирование – принцип операции
В области бедра или подмышки артерию прокалывают, контролируя процесс с помощью рентгена. Далее пораженный сосуд расширяют, проводя в него баллонный катетер. При необходимости в полость артерии устанавливают сетчатую трубку (стент), закрепляют ее, обеспечивая тем самым проходимость капилляра.
Лазерное лечение
Терапия атеросклероза лазером – метод, который был опробован в 80-х годах, а сейчас он широко применяется при существующих показаниях. Основное воздействие на артерии производится лучом, создающим высокую температуру. Предварительно в полость пораженного сосуда вводится кварцевая нить, ее продвигают до того места, где артерия сужена бляшкой и не может полноценно продвигать кровь.
После подключения лазера под воздействием температуры бляшка растворяется, превращаясь в газ.
Процедура проста, но эффективна, подобные методы используют в терапии варикозной болезни нижних конечностей. Популярно лечение лазером в Израиле, с одновременным назначением пациенту антикоагулянтов, Омега-3 и Омега-6 добавок, статинов нового поколения и препаратов, препятствующих дальнейшую закупорку артерий.
Аортокоронарное шунтирование
Кардиохирургическая операция, которую проводят пациентам с диагностированным стенозом (сужением) коронарных артерий и признаками ишемии главной мышцы сердца – миокарда. При этом создается обходной путь кровотока путем венозных или артериальных шунтов. Лучевая артерия или вена на голени, расположенная под кожей, фиксируется прямо к аорте, а с другой стороны – к артерии ниже стенозированной области сосуда.
Во время вмешательства пациенту необходимо поддерживать искусственное кровообращение, также обязательно предусмотреть качественный экстракорпоральный газообмен. С этой целью хирурги применяют аппаратуру типа «сердце – легкие», если операцию делают на неработающем сердце.