Любой современный генетик знает, что болезнь Вильсона-Коновалова (дегенерация гепатолентикулярная) – тяжелейшее поражение ЦНС, а также внутренних органов. Второе название – гепатоцеребральная дистрофия (ГЦД). Она может наследоваться. Проблема состоит в том, что организм буквально отравляет избыток меди. Главная задача лечения – вывести медь. Если этого не делать, больной погибнет.
Коновалова болезнь передается по наследству. Если родители – носители, существует вероятность, что ребенок заболеет (25%). При этом носитель может быть абсолютно здоровым. Ученые выяснили, чтобы заболеть, потребуется наличие двух мутантных генов. Это значит, что оба родителя должны быть носителями. Такое случается крайне редко. Если ребенку достался мутантный ген лишь от одного родителя, он не заболеет, но будет носителем (в этом случае гетерозиготным).
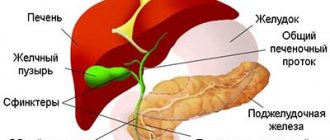
Ген, который отвечает за эту мутацию, открыли лишь недавно. Ученые хорошо изучили, как развивается синдром Вильсона-Коновалова. Причина кроется в том, что нарушается обмен меди и белков, которые ее содержат. При этом оказывается слишком много «свободной» меди. Она откладывается в мозге, печени, роговице глаз. Постепенно происходит дегенерация тканей, страдает эндокринная система, мозг, может развиваться синдром Фанкони (страдает мочеполовая система).
Чтобы обнаружить заболевание, проводят анализ на нарушение обмена меди. Сейчас можно диагностировать наличие «поломанного» гена через тест ДНК (находят аутосомно-рецессивный ген).
Все поражения очень серьезны и со временем приводят к отказу органов. Крайне важно провести диагностические мероприятия на ранней стадии развития заболевания, пока органы не отравлены.
Из-за того, что медь собирается в роговице, образуется так называемое кольцо Кайзера-Флейшера. Его визуально можно распознать по зеленовато-бурому оттенку.
Около 15% всех проблем с печенью среди детей связаны с заболеванием Вильсона-Коновалова.
Немного истории
Это очень древнее заболевание. Ученые проанализировали изображение знаменитого египетского фараона Тутанхамона и сделали вывод, что он мог иметь гепатолентикулярную дегенерацию.
Название заболевания связано с именем Вильсона – английского невролога. Еще в 1912 г. он во всех подробностях описал типичные дистрофические изменения в мозге при развитии цирроза. Так было описано новое заболевание – прогрессивная лентикулярная дегенерация.
Этому предшествовало описание псевдосклероза К. Вестфалем и А. Штрюмпеллем. У больных на фоне проблем с печенью развивалось слабоумие.
Данную патологию изучал академик Н. В. Коновалов. Одна из его монографий на данную тему получила в 1964 году Ленинскую премию. Затем патология тщательно изучалась в Институте неврологии (нейрогенетическое отделение). Более 40 лет подряд ученые наблюдали семьи, в которых появился этот тяжелый недуг.
Опыт показал, что главное – диагностировать заболевание на начальной стадии развития. Лучше всего, если лечение начато еще до появления симптомов (досимптоматическая стадия). Важно предотвратить поражение мозга и важнейших внутренних органов.
Если оказалось, что есть заболевший ребенок, нужно немедленно обследовать всех, кто с ним контактировал. Проявляется синдром чаще в детстве или юношестве. Но иногда может дать знать о себе и в зрелости. Крайне редки первые проявления после 50-ти лет.
Причины
Пока что основной причиной развития заболевания считается генная мутация. Ген ATP7B располагается в длинном плече 13 хромосомы. Именно он отвечает за кодировку P-тип АТФазы, которая в свою очередь переправляет желчь и медь.
На сегодняшний день описано порядка 300 мутаций такого типа. Чаще всего заболевания развивается на фоне незначительно количества изменений, которые считаются специфичными для таких популяций.
Мутации могут отличаться в зависимости от проживания пациента. Например, выделяют западную мутацию H1069Q, которая была отмечена в 35-63% случаев заболевания.
В Китае подобные изменения почти не встречаются. Зато в большей степени диагностируется мутация R778L.
Сложно сказать влияют ли эти мутации на скорость прогрессирования патологии. Однако есть данные, согласно которым при H1069Q пациенты значительно позже начинают страдать от неврологических проявлений.
Заболевание относится к категории аутосомно-рецессивных. Это означает, что пациенты могут получить ген с дефектом, который может вызвать необратимые изменения только от обоих родителей.
Если он только у одного из родителей, то ребенок становится носителем этого гена. В этом случае у него может быть слабовыраженная симптоматика, но заметных проявлений не будет.
Данные статистики
Последнее время диагностируют больше случаев заболевания. 0,56% населения Земли являются носителями патологически измененного гена.
В тех регионах, где практикуют браки между близкими родственниками, частота заболевания выше. Заболеваемость не зависит от половой принадлежности. Но у детей и молодежи оно диагностируется чаще. Симптомы могут проявиться к 19-20 годам. До пяти лет симптомы могут полностью отсутствовать.
Если патологию не лечить, летальность составляет 100%. Такие больные редко доживают до 30-ти. Причина летальности – геморрагические осложнения, печеночная, почечная недостаточность.
Для чего нашему организму медь
Медь – важный для нашего организма микроэлемент. Из него состоит множество ферментов. Избыток меди производит токсический эффект. Наблюдается повреждение мембран клеток, нарушается ядерная ДНК, разрушается лизос.
Из-за мутации гена 13-й хромосомы (сейчас мутаций насчитано около 200) нарушается экскреция меди. Она собирается поначалу в печени, а потом и остальных тканях. Страдают почки, сердце, ЦНС, мозг, кости, суставы. Наблюдается поражение перечисленных органов. Их функции постепенно нарушаются.
Патогенез заболевания Вильсона-Коновалова
Основную роль в патогенезе играет дисбаланс между поступлением и выведением меди. В разы снижается выведение меди при помощи желчи. Из-за этого она накапливается в гепатоцитах.
Выведение меди нарушается ввиду дефицита или отсутствия в организме протеина, который ее транспортирует. Его и активирует нарушенный ген. В здоровом организме данный протеин (АТФазный протеин Р-типа) транспортирует медь в так называемый аппарат Гольджи. Затем лизосомы высвобождают ее в желчь.
Также нарушено включение токсичной меди в церулоплазмин. Его синтезом занимается печень. Из-за этого у больных заболеванием Вильсона-Коновалова в плазме наблюдается критически низкий уровень церулоплазмина. Это также признак заболевания.
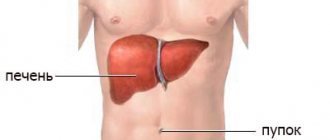
Медь в огромном количестве собирается во всех органах. Так как накопление начинается с печени, то вся симптоматика поначалу связана с этим органом. Первые симптомы появляются в 8-12 лет.
Способы лечения
Терапия ориентирована на уменьшение поступления вещества в организм пациента. Для этого рекомендуется исключить из рациона продукты, которые содержат медь. Из меню убирают баранину, свинину, кальмары, креветки, крабов, грибы, сухофрукты, шоколад. Можно кушать молочные продукты, фрукты, овощи, курицу, куриные яйца, хлебобулочные изделия.
Чтобы снизить содержание меди в организме, когда оно неуклонно растет, медицинские специалисты рекомендуют прием медикаментов противовоспалительного, иммуносупрессивного свойства. В схему терапии входят лекарства желчегонного свойства, антиоксиданты, препараты с цинком.
Дозировка пациенту устанавливается индивидуально. Обычно назначают самую маленькую и отслеживают динамику улучшений. Дополнительно рекомендуется прием витаминно-минеральных комплексов. Перед покупкой оных нужно внимательно изучать инструкцию, в составе не должно быть меди.
Если медикаментозное лечение не дает нужного эффекта, самочувствие больного ухудшается, то единственный способ – это трансплантация печени. После хирургического вмешательства продолжают прием поддерживающих медикаментов.
Возможные осложнения
Лечение лучше начинать сразу после выявления заболевания, даже когда выраженные симптомы отсутствуют. Это позволит предупредить клинику, способствует замедлению прогрессирования недуга.
К наиболее распространенному осложнению относят патологии печени. Они проявляются симптомами:
- Пожелтение кожи.
- Деформация пальцев верхних и нижних конечностей.
- Расширение вен на передней брюшной стенке.
- Отечность ног.
Часто у больных выявляется кровотечение в ЖКТ. Развивается печеночная недостаточность, к симптоматике которой относят нарушение сна, расстройства поведения, в тяжелых случаях наблюдается печеночная кома.
К осложнениям относят нарушения неврологического характера. Это мышечная дистония, дизартрия, расстройства поведения, личности, эпилептические припадки. У женщин нарушается фертильность.
Симптоматика
При болезни Вильсона-Коновалова симптомы в основном связаны с поражением печени (цирроз, печеночная недостаточность), нарушениями психики, ЦНС, комбинированными проявлениями. О том, что началась болезнь Вильсона, симптомы говорят не сразу. Лишь после достижения пятилетнего возраста у ребенка могут появиться первые ее признаки.
Симптомами являются желтуха, ощущение боли в области правого бока. Со временем происходит нарушение пищеварения.
Неоспоримым симптомом болезни Вильсона является желто-коричневое кольцо, расположенное на роговице (кольцо Кайзера-Флейшера). К этому присоединяются нарушения функции печени, почек, неврология и т.д.
Прогноз и профилактические мероприятия
Благоприятный прогноз возможен только в одном случае – если заболевание обнаружили в раннем возрасте, сразу же начали терапию высокоэффективными медикаментами. Важно начать терапевтический курс до поражения ЦНС и печени.
Прием медикаментов улучшает функциональность печени, нивелирует негативную симптоматику со стороны ЦНС. Уже спустя 6 месяцев от начала терапии значительно улучшается самочувствие больного. Более выраженные улучшения видны через 2-3 года.
Если лечение отсутствует, начато поздно либо эффективность терапии недостаточна, то летальный исход наступает в 35-40-летнем возрасте. Как правило, причиной выступает печеночная недостаточность. При серьезных поражениях железы требуется трансплантация органа. Чем раньше ее сделать, тем лучше приживется орган. Выживаемость среди больных 20-ти лет составляет 80%.
Специфических профилактических мер нет, потому что болезнь связана с наследственностью человека. Тем, кто находится в группе риска, рекомендуется периодически посещать врача, проходить обследования, заниматься спортом, полностью отказаться от употребления алкогольной продукции.
Диагностика
Если развивается болезнь Вильсона Коновалова, диагностика крайне желательна на ранних стадиях. Выявить патологию можно при помощи молекулярно-генетического, биохимического обследования. Проводится:
- Исследование физиологическое.
- Анализы. При биохимии в крови можно обнаружить пониженный уровень церулоплазмина, повышенный уровень меди в моче).
- Визуализирующие методы (МРТ, КТ, УЗИ). Они помогают выявить сплено-, гепатомегалию, дегенерацию базальных ганглиев (головной мозг).
- При биопсии печени можно обнаружить увеличенное содержание меди.
- Генетическое тестирование.
Заподозрить заболевание Вильсона-Коновалова можно по таким признакам:
- была перенесена желтуха;
- из носа регулярно появляются кровотечения;
- есть множество кровоподтеков;
- наблюдается кровоточивость десен;
- на груди, спине появляются сосудистые «звездочки»;
- подмышками, на бедрах появились «полоски». Они периодически из белых становятся красновато-синюшными;
- у девушек наблюдается дисменорея или аменорея;
- у юношей грубеют соски (гинекомастия);
- увеличивается подбородок, нос, утолщаются губы (акромегалия);
- снижается интеллект;
- часто меняется настроение;
- трудно усвоить новый материал, из-за чего ребенок отстает в школе.
Клиническая классификация
Гепатолентикулярная дегенерация подразделяется современными педиатрами на 5 клинических форм в соответствии преимущественным поражением определенного органа (головного мозга или печени) и соответствующих клинических признаков болезни. Среди них выделяют:
- экстрапирамидно-корковая обусловлена выраженными изменениями тканей головного мозга, проявляется развитием тяжелых параличей и слабоумием; продолжительность без необходимого лечения не более 6-8 лет;
- дрожательно-ригидная форма встречается наиболее часто, длится в пределах 5-6 лет, клинические признаки соответствуют названию;
- дрожательная форма впервые проявляется в подростковом возрасте, прогрессирует очень медленно, постепенно изменяется психика пациента, отмечаются судорожные припадки;
- ригидно-аритмогиперкинетическая наиболее актуальна для пациентов дошкольного возраста, проявляется разнообразными нарушениями психики и двигательных функций, прогрессирует очень быстро;
- брюшная форма характеризуется преимущественным поражением печени.
Клинические проявления выше описанных форм не отличаются у детей различного возраста, сходными являются общие принципы лечения и диагностики.
Как лечить
Чем раньше начался Вильсон-Коновалов, тем тяжелее он будет (при условии отсутствия лечения). Сейчас есть действенные методики терапии. Правильное лечение болезни Вильсона-Коновалова поможет максимально облегчить симптомы и даже полностью устранить их.
Если лечение приносит желаемый эффект, больные способны себя обслуживать, успешно учиться, работать, создавать семью. Женщина даже может под наблюдением врача выносить и родить. Таких пациентов нужно регулярно наблюдать.
Даже при наступлении беременности нельзя отказываться от хелаторов меди. Врач должен лишь снизить дозу. Если нужно кесарево сечение, суточная доза D-пеницилламина понижается до 250 мг.
Обратите внимание
Народная медицина бессильна в борьбе с синдромом Вильсона. Если вам предлагают «эффективное» народное средство, не верьте! Потеряв время на бесполезное самолечение, можно подвергнуть риску жизнь больного! Это нарушение успешно лечится лишь современными медицинскими препаратами. Важно, чтобы схему подбирал опытный врач.
Нужна строгая диета (стол 5а). Ее цель – сохранить функции печени. Полностью нужно исключить продукты, в которых содержится много меди (бобовые, орехи, кофе, шоколад и т.д.).
Основное лечение заключается в регулярном приеме препаратов, которые способны выводить медь. Это, в первую очередь, D-пеницилламин. Отечественный его аналог не подходит. Он высокотоксичен. Так как принимать препарат нужно всю жизнь, со временем появляются побочные эффекты (анемия, дерматиты и др.). Сейчас предлагается альтернативное лечение при помощи солей цинка. Можно также комбинировать препараты.
Такие препараты назначают по особой схеме. Доза постепенно увеличивается. Лечение будет пожизненным.
За рубежом для борьбы с этой патологией начали практиковать пересадку печени. Она используется при тяжелом течении заболевания, если консервативные методы оказались бессильны. После нее уже не нужно будет принимать препараты.
Также крайне важно гепатопротекторное лечение. Его задача – максимально сохранить функции печени. Чтобы сохранить функции мозга, потребуется наблюдение у невролога.
Если правильно подобрать методы лечения, возможно полное выздоровление (80% всех случаев) или заметное улучшение. Но столь положительный эффект наблюдается лишь в том случае, если заболевание выявлено на самой ранней стадии. При этом еще не произошло катастрофичного отравления органов и тканей токсичной медью, не появились мучительные неврологические симптомы.
Возможна ли профилактика
Врачи подчеркивают, что в случае с болезнью Вильсона возможна первичная профилактика. Она состоит в том, что проводятся тесты на эмбриональном этапе, когда ребенок находится в утробе. Современный уровень развития генетики позволяет обнаружить заболевание уже в этот период.
Вторичная профилактика также возможна. Она состоит в том, что лечение назначается еще до того, как появились первые симптомы. Такая терапия уместна, если диагноз точно поставлен. Важно также проверить всех членов семьи.
Больного нужно тщательно обследовать, провести анализ мочи на наличие и уровень в ней меди. Если в семье есть такие больные, их детей нужно повторно обследовать на протяжении 5-10 лет (начиная с шестилетнего возраста).
Если пациенту поставлен этот диагноз, и он получает систематическое лечение, его должен постоянно наблюдать гастроэнтеролог. Он тщательно следит за изменением состояния пациента, реакцией организма на препараты.
К какому врачу обратиться
Диагностика и лечение заболевания проводятся гастроэнтерологом, нефрологом и гепатологом. Поскольку патология напрямую связана с неврологией и генетикой, то соответствующих специалистов также привлекают к проведению комплексного обследования пациента. Кроме того, прибегают к профессиональным консультациям офтальмолога, дерматолога, эндокринолога, ревматолога. Только благодаря совместным усилиям этих узкопрофильных специалистов удается поставить правильный диагноз и определить больного для наблюдения в специальное медицинское учреждение.