Болезнь Стилла — воспалительная болезнь, поражающая сразу несколько систем органов. Это очень редкая патология, которая диагностируется лишь у 1 из 1000 человек. При этом прогрессирует она только у одного на 10 тысяч пациентов. Частота заражения мужчин и женщин примерно одинаковая, чаще всего болезнь поражает детей возрастом до 16 лет.
Впервые внимание на этот симптомокомплекс обратили внимание в 1886 году. Из-за схожести признаков патологию сочли одной из разновидностей ревматоидного артрита. Спустя год исследованием заболевания занялся Джордж Стилл. В 1897 году он классифицировал его как серонегативный хронический полиартрит в сочетании с системным воспалительным процессом. Позже, в 1971 год, патология была названа болезнью/синдромом Стилла.
Характеристика заболевания
Впервые эта болезнь была описана в конце XIX века. Так как встречается она чаще всего у подростков и молодых людей, британский врач Джордж Стилл, обнаруживший такие симптомы, относил ее к одной из форм ювенального ревматоидного артрита. Он описал похожие признаки более чем у двух десятков детей, а впоследствии это заболевание назвали в его честь. И только в 70-е годы XX века было подтверждено, что болезнь Стилла у взрослых тоже встречается.
Этиология заболевания плохо изучена, да и диагностировать его довольно сложно. По клиническим признакам часто пациентам сначала ставят диагноз «сепсис» или «лихорадка неясного генеза». Но очень важно начать адекватное лечение как можно раньше, чтобы не развились осложнения. Болезнь эта относится к системным заболеваниям, которые негативно влияют на весь организм.
Затронутые группы населения
Взрослая форма болезни Стилла поражает мужчин и женщин в равных количествах. В некоторых медицинских литературах говорится, что расстройство затрагивает женщин несколько чаще, чем мужчин. В первую очередь это касается молодых людей в возрасте от 16 до 35 лет. Частота возникновения болезни у взрослых по-прежнему неизвестна. Из-за сильно изменчивых симптомов и редкости расстройства, оно часто не диагностируется или неправильно диагностируется, что затрудняет определение его истинной частоты в общей популяции.
Причины
Несмотря на более чем столетнюю историю исследования заболевания, до сих пор не удалось точно выяснить, что же его вызывает. Большинство симптомов болезни Стилла свидетельствуют об инфекционном происхождении. На это указывает внезапное начало, высокая температура и увеличенные лимфоузлы. Но нет единого возбудителя, причиной могут быть вирусные или бактериальные заболевания. Чаще всего болезнь Стилла развивается на фоне таких инфекций:
- краснухи;
- цитомегаловируса;
- парагриппа;
- вируса Эпштейна-Барра;
- микоплазмоза;
- эшерихии;
- появиться заболевание может после ангины или фарингита.
В некоторых случаях у больных обнаружена связь с аутоиммунными патологиями или наследственная предрасположенность. Считается, что на появление заболевания могут повлиять также нарушения работы эндокринной системы. Но все это не подтвержденные причины болезни Стилла, так как они редко ее вызывают.
Болезнь Стилла сначала считалась формой ювенильного ревматоидного артрита, так как часто встречается у детей
Цитостатики и биологические препараты
К цитостатикам относятся Метотрексат, Арава, Ремикейд, Экворал, Циклофосфан и многие другие лекарственные средства. Чаще всего в лечении ювенильного ревматоидного артрита применяют:
- Метотрексат. «Золотой стандарт» в терапии заболеваний опорно-двигательного аппарата. Необходимая дозировка подбирается индивидуально, но в среднем достаточно принимать 1 таблетку в 7 дней. Эффект от его использования развивается через 5-6 недель от начала применения. Максимальная концентрация вещества в крови достигается спустя 6-12 месяцев.
- Арава. Назначается в случае возникновения побочных эффектов от приема Метотрексата. Начинает действовать через 4-6 недель.
- Ремикейд. Быстрее оказывает терапевтическое влияние, однако имеет довольно большой перечень противопоказаний. Его используют только при отсутствии должного результата от приема других базисных препаратов. Требует одновременного назначения антигистаминных средств, поскольку может спровоцировать развитие аллергической реакции.
Биологические препараты быстро и весьма действенно снимают воспаление. Однако имеют и некоторые недостатки. Их можно использовать только в условиях стационара, так как эта группа лекарственных средств должна вводиться под контролем врача. Длительность введения препарата составляет от 30 минут до 2 — 3 часов, в зависимости от выбранной дозировки. К этой группе медикаментов относятся:
- Этанерцепт. Обеспечивает увеличение транспорта лейкоцитов в очаг воспалительного процесса, благодаря чему усиливается иммунный ответ.
- Анакинра. Оказывает ингибирующее действие на Интерлейкин-1. В результате этого становится невозможной активизация клеток воспаления.
- Оренция. Является препаратом выбора в случае неэффективности других базисных средств, в частности Метотрексата. Нередко используют в лечении детей.
- Актемра. Нейтрализует Интерлейкин-6, который является одним из главных медиаторов воспаления. Используется в виде монотерапии или комбинируется с Метотрексатом.
- Ритуксимаб. Уменьшает количество лимфоцитов, не допускает прогрессирования воспалительного процесса.
Источники
- https://okeydoc.ru/bolezn-stilla-u-vzroslyx-i-u-detej-simptomy-lechenie/
- https://www.neboleem.net/bolezn-stilla.php
- https://diartroz.ru/artrit/revmatoidnyy-artrit/bolezn-stilla-i-felti.html
- https://NogivNorme.ru/bolezni/artrit/vidy-artritov/bolezn-stilla.html
- https://medbe.ru/materials/klinicheskie-rekomendatsii/bolezn-stilla-u-vzroslykh/
- https://www.syl.ru/article/299139/bolezn-stilla-prichinyi-simptomyi-diagnostika-i-osobennosti-lecheniya
- https://lechenierebenka.ru/bolezn-stilla-u-detej/
- https://sustavy-lechenie.ru/bolezn-stilla-vzroslykh-detey-priznaki-simptomy-lechenie/
- https://liqmed.ru/disease/bolezn-stilla/
- https://DetStrana.ru/service/disease/children/bolezn-stilla/
- https://OrtoCure.ru/kosti-i-sustavy/artrit/bolezn-stilla-u-vzroslyh.html
Симптомы
По внешним проявлениям сложно сразу диагностировать эту патологию, так как похожие признаки встречаются при многих инфекционных и воспалительных заболеваниях. Но некоторые характерные симптомы болезни Стилла можно выделить. Правда, только на основании внешних признаков поставить диагноз можно в том случае, если они длятся не менее 2-3 недель.
Самым главным симптомом болезни Стилла является лихорадка. Подъем температуры до высоких значений – 39-40 градусов, происходит не так, как при большинстве инфекционно-воспалительных заболеваний. Весь день больной может чувствовать себя хорошо, и только к вечеру у него развивается сильная лихорадка с повышенным потоотделением и ознобом. У некоторых пациентов температура может подниматься дважды в день. Но она через некоторое время снижается после приема жаропонижающих средств или даже без лекарств. Характерно также то, что у детей температура поднимается до более высоких цифр, а чем старше пациент, тем менее выражена у него лихорадка. В очень редких случаях температура может держаться постоянно, не поддаваясь влиянию жаропонижающих средств.
То же самое происходит и с другим характерным симптомом болезни Стилла – с сыпью. Высыпания на теле больного появляются периодически, вместе с подъемом температуры. Чаще всего сыпь представляет собой мелкие плоские розовые пятна, покрывающие конечности и туловище, очень редко она встречается на лице. Иногда высыпания более заметны, возвышаются над телом и появляются в тех местах, где кожа подвергается сдавливанию одеждой или травмам, например, расчесам. Это так называемый синдром Кебнера. Сыпь может сопровождаться зудом, но большинство пациентов ее вообще не замечают. Для обнаружения иногда необходимо подвергнуть тело тепловому воздействию, например, осматривать больного после душа.
Мелкая розоватая сыпь на теле и конечностях является характерным симптомом заболевания
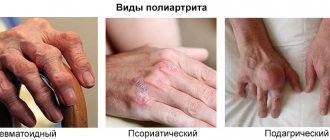
Последний характерный симптом болезни Стилла – это поражение суставов и миалгия. Сначала воспаление наблюдается в каком-то одном суставе, но при прогрессировании заболевания развивается полиартрит. Характерно то, что обязательно поражаются межфаланговые суставы кисти. Часто страдает шейный отдел позвоночника, а также колени. Именно этот признак позволяет отличить болезнь Стилла от ювенильной формы ревматоидного артрита, ведь у детей кисти рук поражаются очень редко.
Воспаление сопровождается сильной болью в суставах и мышцах, отеком, скоплением жидкости в суставной полости. На поздних стадиях болезни может наблюдаться атрофия мышц, сильная скованность в движениях. В тяжелых случаях возможно развитие остеопороза костей и анкилоза лучезапястного сустава с полной потерей его подвижности.
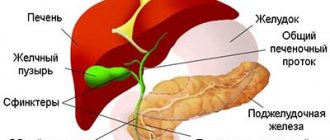
Часто поражает заболевание лимфатическую систему пациента. Воспаляются шейные лимфоузлы – они увеличиваются и имеют умеренно плотную консистенцию. Большинство больных также жалуется на боль и першение в горле. Этот симптом появляется в начале болезни и носит обычно постоянный характер. Характерным для этой боли является ощущение жжения в горле. Может наблюдаться также апатия, снижение аппетита, боли в животе, тошнота и рвота, увеличение печени и селезенки. Воспалительный процесс в суставах часто сопровождается общей интоксикацией и истощением организма, выпадением волос, нарушением слуха и зрения.
К более редким симптомам заболевания относятся патологии сердечно-сосудистой и бронхо-легочной системы. Если больного беспокоят кашель, одышка, боли в груди, необходима консультация кардиолога и пульмонолога. Возможно, развивается тахикардия, вегето-сосудистая дистония, гипотония, перикардит, плеврит или двусторонняя пневмония. Иногда поражается миокард и клапанная система сердца, проявляясь миокардитом или эндокардитом. Причем, эти патологии развиваются даже несмотря на применение антибиотиков. Именно из-за таких осложнений чаще всего заболевание оканчивается летальным исходом.
Часто при болезни Стилла увеличиаются шейные лмфоузлы и сильно болит горло
Симптомы и лечение болезни Стилла у взрослых
У большинства людей с болезнью Стилла есть следующие признаки и симптомы:
Лихорадка. Может быть ежедневная лихорадка как минимум 38.9 C в течение недели или дольше. Лихорадка обычно достигает максимума во второй половине дня или рано вечером. У вас может быть ежедневно два приступа лихорадки, и температура становится нормальной только между приступами.
Высыпание. Розоватое высыпание может то появляться, то исчезать после лихорадки. Высыпание обычно образуется на туловище, руках или ногах.
Ангина. Это — один из первых симптомов болезни Стилла. Лимфатические узлы на шее увеличиваются и болят.
Нездоровые и раздутые суставы. Ваши суставы — особенно колени и запястья — стают твердыми, болезненными и воспаленными. Лодыжки, локти, руки и плечи также могут болеть. Дискомфорт в суставах обычно длится две недели.
Боль в мышцах. Мышечная боль обычно то появляется, то исчезает с лихорадкой, но боль может быть настолько тяжелой, что вы прекражаете заниматься ежедневными делами.
Признаки и симптомы этого нарушения напоминают другие болезни, включая волчанку и тип рака, названный лимфомой.
Когда обратиться к врачу
Если у вас высокая температура, высыпание и нездоровые суставы, обращайтесь к врачу. Кроме того, если у вас болезнь Стилла и появляется кашель, затрудненное дыхание, боль в груди или другие необычные симптомы, вызовите врача.
Причины
Нет достоверного убеждения, что же вызывает болезнь Стилла. Некоторые исследователи припускают, что оно вызвано вирусной или бактериальной инфекцией.
Факторы риска
Возраст — главный фактор риска для болезни, которая проявляется дважды: с 15 до 25 лет и снова с 36 до 46 лет. Мужчины и женщины одинаково могут заболеть.
Осложнения
Большинство осложнений от болезни Стилла является результатом хронического воспаления органов и суставов.
Разрушение суставов. Хроническое воспаление может повредить ваши суставы. Обычно задеты колени и запястья. Ваша шея, ноги, пальци и тазобедренные суставы также могут быть пораженными, но менее часто.
Воспаление сердца. Синдром Стилла у взрослых может привести к воспалению оболочки сердца (перикардит) или мышечной части сердца (миокардит).
Избыточная жидкость вокруг легких. Воспаление может быть причиной того, что вокруг легких образовывается жидкость , из-за которой сложно глубоко дышать.
Синдром активации макрофага. Это редкое, но потенциально фатальное осложнение болезни взрослого Стилла, может вызвать низкое количество кровяных телец, очень высокие уровни триглицерида и патологическую функцию печени.
Диагноз
Ни один единственный анализ не определяет синдром Стилла. Метод визуальной диагностики может показать повреждение, нанесенное болезнью, в то время как анализы крови могут помочь исключить другие болезнис похожими симптомами.
Лечение
Врачи используют множество препаратов, чтобы лечить заболевание Стилла. Тип медикамента, который вы примете, зависит от серьезности симптомов и от наличия побочных эффектов.
Нестероидные противовоспалительные препараты (НПП). Отпускаемый без рецепта НПП, такие как ибупрофен (Advil, Motrin IB, другие) или натрий напроксена (Aleve), может помочь с легкой болью в суставах и воспалением. Более сильные NSAIDs доступны только по рецепту. НПП может повредить печень, таким образом, вам, возможно, понадобятся регулярные анализы крови, чтобы проверить функцию печени.
Стероиды. Большинству людей с болезнью Стилла, необходимо лечения со стероидами, такими как преднизон. Эти сильные препараты уменьшают воспаление, но могут снизить устойчивость вашего тела к инфекциям и увеличить риск развивающегося остеопороза.
Метотрексат. Метотрексат- препарат, который часто используется в сочетании с преднизоном, что позволяет уменьшить дозу преднизона.
Модификаторы биологического ответа. Препараты, такие как инфликсимаб (Remicade), адалимумаб (Humira) и этанерцепт (Enbrel) показали некоторое улучшение состояния, но их долговременное благоприятное воздействие все еще неизвестно. Если другие лекарства не помогали, ваш доктор может предложить пробовать анакинра (Kineret), тоцилизумаб (Actemra) или ритуксимаб (Rituxan).
Диагностика
Так как нет ярко выраженных симптомов, на основании которых можно сразу поставить диагноз, часто за пациентом приходится длительно наблюдать, проводить обследование, чтобы исключить другие заболевания. Обычно при анализах крови у больного обнаруживается ускоренная СОЭ, повышенный уровень белков, анемия, увеличение активности печеночных ферментов. Эти признаки общие для всех инфекционных заболеваний, но особенностью анализов крови при болезни Стилла является отсутствие микроорганизмов.
Проводится для диагностики также рентгенологическое обследование суставов, которое может показать отечность мягких тканей и остеопороз костей. В синовиальной жидкости обнаруживаются признаки воспалительного процесса. Чтобы исключить другие заболевания, часто возникает необходимость сделать биопсию лимфатических узлов, рентгенографию легких, ЭКГ, УЗИ и другие обследования. Необходимо дифференцировать болезнь Стилла от ревматоидного артрита, туберкулеза, лимфомы, инфекционного эндокардита, ревматизма, сепсиса, саркоидоза, васкулита.
Очень важно вовремя дифференцировать болезнь Стилла от других заболеваний и назначить правильное лечение
Способы терапии
Целями проводимого лечения при болезни Стилла являются:
- купирование болевого синдрома;
- предупреждение системных поражений;
- улучшение качества жизни пациента;
- профилактика повторного развития патологии.
Достигаются они путем комплексного воздействия на заболевание. Оно включает:
- Общие рекомендации, которые подразумевают:
- снижение массы тела;
- ЛФК;
- отказ от курения и алкоголя;
- профилактику острых инфекционных заболеваний.
- Медикаментозные назначения.
- Физиотерапевтические процедуры: электрофорез, магнитотерапия.
- Лечебный массаж при стихании острого воспалительного процесса.
Только ревматолог определяет схему лечения с конкретными лекарствами, дозировками и кратностью приема! Для медикаментозного воздействия на проявления болезни Стилла используют 3 группы препаратов:
- Нестероидные противовоспалительные НПВП:
- Нимулид, Найз, Нимика;
- Мовалис;
- Напроксен;
- Аэртал.
Назначаются на длительный срок на всех стадиях заболевания. Если в анамнезе имеется язвенная болезнь, то их сочетают с ингибиторами протонной помпы (Омез, Ланцид).
- Глюкокортикостероиды – Метипред, Преднизолон. Показания для их назначения:
- развернутая и поздняя стадия;
- непереносимость НПВП;
- обострение язвенной болезни желудка или 12-ти перстной кишки;
- неэффективность основной терапии.
Длительность их приема индивидуальна, но в среднем составляет до 3 мес. Противопоказана резкая отмена данной группы медикаментов, что связано с большим риском ухудшения состояния. Дозировку убавляют постепенно.
Назначение гормонов одновременно с началом приема базисных лекарств ревматологи называют bridge-терапией.
- Иммуносупрессивные препараты назначаются при наличии системных поражений и грубых деформациях суставов на длительный срок. При болезни Стилла рекомендуют:
- Метотрексат, Методжект (одновременно показан прием фолиевой кислоты, что снижает риск развития нежелательных эффектов);
- Циклофосфамид;
- Ремикейд (имеет меньшее количество побочных реакций и высокую ценовую категорию).
Перечисленные препараты называют базисными. При их приеме обязательно проводят лабораторный контроль за общими показателями крови. Если отмечается выраженное снижение эритроцитов, гемоглобина, тромбоцитов или лейкоцитов, то временно отменяются лекарства.
ARVE Ошибка: id and provider shortcodes attributes are mandatory for old shortcodes. It is recommended to switch to new shortcodes that need only url
Второстепенное значение имеет применение метаболических препаратов, улучающих кровообращение и питание в нарушенных структурах. К ним относят инъекции Пентоксифиллина, Трентала, Никотиновой кислоты. Используют их в стационарах при отсутствии противопоказаний.
Лечение
Специфических препаратов против болезни Стилла не существует. Антибактериальная терапия, которую часто применяют на начальных этапах заболевания, оказывается неэффективной. Поэтому лучше всего применять нестероидные противовоспалительные препараты и глюкокортикостероиды, которые необходимо пить не менее 3 месяцев. Выбор лекарственного средства зависит от тяжести течения заболевания и проявленных симптомов.
Лечение болезни Стилла заключается в снятии симптомов заболевания, облегчении состояния больного и предотвращении осложнений. При хроническом течении заболевания важно не допустить рецидивов, поэтому прием лекарств, назначенных врачом, должен быть постоянным. Какие же препараты чаще всего применяют для терапии болезни Стилла:
- нестероидные противовоспалительные средства помогают снять боли, снизить температуру, это могут быть «Ибупрофен», «Кетанов», «Напроксен» и другие;
- при осложнениях на сердце и дыхательную систему назначают «Метилпреднизолон», «Дексаметазон» или другие кортикостероиды;
- при хроническом течении заболевания применяется «Метотрексат», иногда – «Анакинра»;
- в тяжелых случаях может быть назначен «Циклофосфамид», угнетающий рост клеток;
- применяются также специальные препараты для лечения осложнений при поражении печени, сердца и легких;
- если пациент невосприимчив к обычному лечению, иногда применяют «Этанерцепт» или «Инфликсимаб» – современные препараты, которые быстро подавляют воспалительный процесс.
Во время лечения необходимо соблюдать все рекомендации врача и не прекращать пить лекарства, даже если состояние стабилизировалось. Но при таком длительном приеме НПВП и глюкокортикостероидов необходимо контролировать функции печени. Кроме того, такие препараты снижают иммунную защиту и могут вызвать дисбактериоз. Очень важно также обеспечить дополнительное поступление кальция и витамина Д в организм. Поэтому, кроме приема специальных витаминных добавок, нужно еще соблюдать особую диету, богатую молочными продуктами и рыбой. Для предотвращения развития неподвижности суставов необходима лечебная физкультура.
Иногда пациентам с тяжелым поражением суставов требуется оперативное лечение. Самой распространенной операцией является эндопротезирование тазобедренного сустава, потому что когда воспаление затрагивает его, часто наблюдается сильное ограничение подвижности.
Часто болезнь Стилла дает осложнения на сердце и легкие
Патогенез
Основным механизмом патогенеза заболевания считается повышенная выработка провоспалительных цитокинов за счет высокой активности Т-хелперов 1 типа и низкой супрессивной активности Т-хелперов 2 типа, что приводит к выбросу фактора некроза опухоли, который стимулирует синтез интерлейкинов (ИЛ) ИЛ-1 и ИЛ-6, действующих на терморегуляционный центр в гипоталамусе. Под влиянием ИЛ-1 происходит усиление кроветворения, продукции белков острой фазы воспаления в печени и пролиферации эндотелия, под влиянием ИЛ-6 — активация остеокластов [1]. Основными формами БСВ являются самоограничивающаяся (моноциклическая), прерывистая (полициклическая) и хроническая суставная [2].
Прогноз
Заболевание иногда проходит само, но может перейти хроническую или рецидивирующую форму. Болезнь длится долго, обычно от 6 до 10 месяцев. Большинство пациентов или полностью выздоравливают или сталкиваются с еще одним рецидивом, который может возникнуть в течение последующих 10 лет. Но довольно часто даже после выздоровления наблюдаются серьезные осложнения. Многие пациенты остаются инвалидами из-за поражения суставов.
Но незначительное число больных страдают от хронической формы заболевания. Она характеризуется выраженным полиартритом с обязательным поражением суставов кистей рук. Он сопровождается сильным ограничением подвижности, остеопорозом или анкилозом. Если не лечить болезнь Стилла, она может закончиться смертельным исходом. Но погибают пациенты в основном от осложнений: амилоидоза, сердечной недостаточности, туберкулеза, почечной недостаточности, нарушения свертываемости крови, поражения печени, вторичных инфекций.
Осложнения болезни
Если болезнь Стилла не лечить, она может стать причиной серьезных осложнений:
- Анкилоз. Происходит сращивание суставных концов примыкающих друг к другу костей, из-за чего сустав становится неподвижным.
- Контрактура. Состояние, при котором невозможно согнуть или разогнуть часть тела в одном или сразу нескольких суставных сочленениях.
- Хроническая почечная недостаточность, развившаяся в результате амилоидоза почек. При амилоидозе в почках нарушается углеводно-белковый обмен, из-за которого в органе начинает откладываться амилоид. В результате развивается нефротический синдром, почка перестает нормально функционировать.
- Остеопороз. Вследствие болезни Стилла плотность костей значительно снижается, они становятся более хрупкими и подверженными переломам.
- Увеит и последующая потеря зрения.
- Инвалидизация. Из-за патологического процесса в суставах человек становится обездвиженным. Он теряет трудоспособность и возможность свободно перемещаться без помощи.
От осложнений патологии пациента может уберечь качественное и своевременное лечение.
Профилактика
Предупредить болезнь Стилла или ее рецидив после выздоровления можно закаливанием организма и укреплением иммунитета. Нужно стараться предотвратить развитие инфекционных заболеваний, вовремя делать прививки, проводить санацию полости рта. Если человек перенес эту болезнь, то ему обязательно нужно соблюдать все рекомендации врача. Чаще всего они включают прием специальных препаратов весной и осенью, предупреждение инфекционных заболеваний, общеукрепляющие меры.
Эта патология встречается довольно редко. Но так как протекает болезнь в тяжелой форме, часто вызывает осложнения и приводит к инвалидности, очень важно не допустить воспаления. А при первых признаках не заниматься самолечением, а обследоваться у врача.
Набор диагностических методик
Признаки болезни хоть и многочисленны, но диагностировать ее на ранних стадиях достаточно сложно. Обычно пациент находится под наблюдением у ревматолога. Проводится достаточное количество лабораторных тестов. Анализ крови на биохимию дает результат, при котором можно наблюдать повышение количества белков. При этом полностью отсутствуют такие факторы, как антинуклеарный и ревматоидный. Печень увеличивает свою активность, что можно проследить по пробе ее на биохимию.
Слева-здоровая рука, справа — пораженная болезнью Стилла Биопсия лимфоузла показывает нехарактерное поражение, имеющее метастатический характер. При проведении пункции сустава по синовиальной жидкости можно проследить характерные изменения, связанные с воспалительным процессом. Рентгенологическая картина позволяет определить наличие отечности тканей, выпот в суставе, иногда так же и остеопороза. Диагностические критерии существуют двух видов. Для точной постановки диагноза необходимо наличие нескольких из обоих видов. Большие:
- Лейкоцитоз;
- Сыпь Стилла или некоторые ее другие виды;
- Лихорадка, которая продолжается не меньше недели;
- Проявление в течение двух недель артралгии.
Малые:
- Лимфаденопатия;
- Боль в горле;
- Антинуклеарный или ревматоидный факторы негативны;
- Дисфункция печени.
Клиническое наблюдение
Нами представлено клиническое наблюдение военнослужащего по призыву, переведенного в клинику факультетской терапии ВМедА из инфекционного отделения госпиталя. Основной целью демонстрации явилось показать, насколько сложным может быть дифференциально-диагностический поиск для верификации диагноза у пациента с лихорадкой неясного генеза и каковы особенности проводимой терапии у больных с аутовоспалительными заболеваниями на примере БСВ.
Пациент С., 1999 года рождения, поступил в клинику факультетской терапии ВМедА 02.12.2019 с жалобами на периодически возникающее чувство озноба, сухость в горле, боль в мышцах бедер, голеней с обеих сторон на фоне повышения температуры тела до фебрильных цифр, похудание на 4 кг в течение месяца. Считал себя больным с 07.11.2019, когда на фоне абсолютного благополучия почувствовал озноб, боль в горле. Обратился в медицинскую службу части, выявлено повышение температуры тела до 37,5 °С, госпитализирован в лазарет с диагнозом «острое респираторное заболевание», получал лечение: бензилпенициллин 1 млн ед. 4 р./сут, противовирусные и жаропонижающие препараты. Положительной динамики не наблюдалось. Отмечались подъемы температуры до 40,2 °С. Пациент был переведен в инфекционное отделение военного госпиталя, где верифицирован диагноз острого респираторного заболевания по типу фаринготрахеита среднетяжелого течения. Получал комбинированную антибактериальную терапию (цефалоспорины, меропенем), симптоматическую противовоспалительную и жаропонижающую терапию. На фоне лечения динамики в клинической картине не отмечалось.
На этом этапе диагностического поиска выполнены следующие исследования: фиброэзогастродуоденоскопия (ФГДС), компьютерная томография (КТ) околоносовых пазух, КТ органов грудной клетки, КТ органов брюшной полости, УЗИ брюшной полости, проведены консультации стоматологом, фтизиатром, ЛОР-врачом, гематологом, ревматологом. В процессе обследования причина лихорадки не была выявлена. По данным КТ органов грудной клетки отмечалось незначительное увеличение внутригрудных (паратрахеальных и парааортальных) лимфоузлов, а также наличие плевроапикальных, плевродиафрагмальных спаек с обеих сторон. В этот период у пациента был зарегистрирован эпизод появления мелкопятнистых высыпаний на коже туловища, купировавшийся самостоятельно. Диагноз оставался неясным. Было принято решение о переводе пациента для дальнейшего обследования и лечения в клинику факультетской терапии ВМедА им. С.М. Кирова, где он находился со 02.12.2019 по 29.12.2019. Диагноз при переводе: Лихорадка неясного генеза, лейкемоидная реакция по миелоидному типу, нормоцитарная анемия легкой степени, вторичная нефропатия токсического генеза, хронический гастрит, функциональное расстройство желчного пузыря.
В первые сутки (03.12.2019) в клинике факультетской терапии ВМедА им. С.М. Кирова сохранялась фебрильная лихорадка, купирующаяся приемом парацетамола. Также на высоте лихорадки пациент стал предъявлять жалобы на боли в мышцах бедер, голеней. При объективном осмотре на слизистой мягкого неба были выявлены единичные везикулезные элементы с окружающей гиперемией, пальпаторно определялась локальная болезненность в мышцах бедер, голеней.
Отмечались изменения в общем анализе крови: лейкоцитоз — 15,0×109/л, нейтрофилез — 83%, палочкоядерные нейтрофилы — 6%, метамиелоциты — 0,5%, миелоциты — 2%, лимфопения — 6,5%, СОЭ — 66 мм/ч. В общем анализе мочи регистрировали изменения: гиалиновые цилиндры– 0–1 в поле зрения (в п/з), лейкоциты — 5–7–8 в п/з, эритроциты измененные — 5–10 в п/з, эпителиоциты — 3–4 в п/з. Проба мочи по Нечипоренко: эритроциты — 21,0×106/л, лейкоциты — 10,5×106/л. Прокальцитонин — 0,220 нг/мл. Также обращало на себя внимание повышение уровня трансаминаз (АСТ — 85,9 Ед/л, АЛТ — 101,7 Ед/л) и креатинкиназ (КФК — 379,38 Ед/л, КФК МБ — 8 Ед/л), последнее расценивалось как следствие множественных внутримышечных инъекций. Отмечалась диспротеинемия (снижение уровня альбумина до 29,3 г/л, повышение уровня глобулинов до 45,7 г/л с преобладанием фракции α-2) и высокая острофазовая активность: СОЭ — 66 мм/ч, СРБ — 175,7 мг/л, ферритин — 749 нг/мл, фибриноген — 10,3 г/л. В последующие 4 сут положительной динамики не наблюдалось. В период обследования и постановки диагноза проводилась симптоматическая жаропонижающая, гепато- и гастропротективная терапия. У пациента сохранялись жалобы на озноб и чувство жара на фоне периодической фебрильной лихорадки.
С целью верификации диагноза был выполнен комплекс мероприятий для исключения инфекционных, онкологических, гематологических заболеваний, эндокринной и аутоиммунной патологии. Уровень прокальцитонина составил 0,220 нг/мл; трехкратный посев крови на высоте лихорадки роста микрофлоры не дал. Результаты реакции непрямой гемагглютинации к бактериям кишечной группы были отрицательны; Диаскинтест® был отрицателен. При серологическом исследовании крови методом иммуноферментного анализа были получены положительные результаты при исследовании на IgG к нуклеарному антигену вируса Эпштейна — Барр (Epstein — Barr Virus Nuclear Antigen IgG, EBNA-IgG) и антитела класса IgG к капсидному антигену вируса Эпштейна — Барр (anti-Epstein — Barr viral capsid antigens IgG, EBV VCA IgG); также обнаружены IgG к Toxoplasma gondii
(70 МЕ/мл); IgG к цитомегаловирусу (ЦМВ); IgG к вирусу герпеса 1 и 2 типов были положительны (1:1600). По результатам ПЦР мочи урогенитальные инфекции не были обнаружены. Также были учтены исследования, выполненные в инфекционном отделении госпиталя. В ходе обследования данных за острый инфекционный процесс не получено. В то же время выявленные высокий титр (1:1600) IgG к вирусу простого герпеса, положительный IgG к
Toxoplasma gondii
(70 МЕ/мл) и положительный IgG к ЦМВ могли быть трактованы как возможный пусковой механизм аутовоспалительного процесса. Анализ крови на ПЦР, взятый в это время, показал наличие ДНК ЦМВ 40 копий/105 клеток, что трактовалось инфекционистами как реактивация хронической инфекции на фоне лечения и являлось клинически незначимым. Однако при этом нельзя было не обратить внимание на роль вирусоносительства, в частности вирусов простого герпеса, цитомегаловируса и вируса Эпштейна — Барр, в активации аутовоспалительного процесса. Уровни онкомаркеров (АФП, ХГЧ, ПСА) были в пределах референсных значений. При исследовании миелограммы и клеточного костномозгового пунктата был выявлен эритропоэз нормобластический, миелоидный росток был расширен до 81,4%, отмечалась токсическая зернистость, мегакариоциты в достаточном количестве разной степени зрелости с повышенным тромбоцитообразованием. Как отмечалось ранее, данная картина миелограммы характерна для БСВ. При цитогенетическом исследовании проанализировано 20 метафаз костного мозга. Был выявлен кариотип 46, XY (20). Видимых структурных нарушений при 400-полосном G-бендинге не зарегистрировали. Также не обнаружили мутацию V617F в 14 экзоне гена JAK2-киназы и экспрессию химерного онкогена человека ВСR-ABL, что позволило исключить онкогематологические заболевания. В фенотипе лимфоцитов антиген HLA-B27 не был выявлен; антиядерные антитела (Аntinuclear antibody, ANA) и антинейтрофильные цитоплазматические антитела (Antineutrophil cytoplasmic antibodies, ANCA) были отрицательны; антитела к цитоплазме нейтрофилов с определением типа свечения (сANCA, pANCA) также были отрицательны. AТ к нативной двуспиральной ДНК (дсДНК) находились в пределах референсных значений; АТ к экстрагируемому нуклеарному антигену (ЭНА/ENA-скрин) nRNP/Sm, Sm, SS-A, SS-B, Scl-70, Jo-1 — в пределах референсных значений; РФ был в норме. В иммунограмме выявлен дисбаланс основных субпопуляций Т-лимфоцитов — увеличение относительного числа цитотоксических Т-лимфоцитов и общих Т-клеток. Анализ малых субпопуляций Т-клеток свидетельствовал о росте процента Т-клеток с экспрессией маркеров натуральных киллеров CD16 и CD56, снижении относительного и абсолютного числа NK-клеток с экспрессией антигенов CD16 и CD56, и NK-клеток, экспрессирующих α-цепь антигена CD8 и обладающих способностью многократно выполнять свою цитолитическую функцию. Наряду с этим отмечалось снижение относительного и абсолютного количества общих В-лимфоцитов. Обращало на себя внимание повышение концентрации иммуноглобулина G и уровня циркулирующих иммуноглобулинов (67 ед.). По результатам исследований данных за аутоиммунное заболевание не получено.
Пациенту были выполнены УЗИ органов брюшной полости, почек, органов малого таза, мошонки, щитовидной железы; КТ органов грудной клетки и органов брюшной полости, ФГДС. По результатам указанных инструментальных исследований, данных за онкологический процесс не было получено. При проведении МРТ головы не выявили наличия объемных образований, очагов в веществе головного мозга, патологии хиазмально-селлярной области. Лихорадка эндокринного и центрального генеза была исключена. Складывалось впечатление об аутовоспалительном процессе, способном вызвать фебрильную лихорадку. Кроме того, рассматривалось предположение о редко встречающихся аутовоспалительных заболеваниях, связанных с генетическими поломками в механизмах терморегуляции: дефект в гене рецептора ФНО (семейный синдром периодической лихорадки, TNF-receptor-associated periodic syndrome, ТRAPS-синдром); семейная средиземноморская лихорадка (Familial Mediterranean Fever, FMF) и дефицит мевалонаткиназы (mevalonate kinase deficiency, MKD). Однако достаточно поздний дебют заболевания, отсутствие семейной сегрегации и типичной периодичности лихорадки, а также оценка пациента с помощью калькулятора классификационных критериев Eurofever Project, разработанных Европейским обществом детских ревматологов (Paediatric Rheumatology European Society, PRES), позволили с большой долей уверенности исключить данные нозологические формы [7]. К сожалению, генетическое обследование таких пациентов, необходимое для более надежной верификации диагноза, все еще остается труднодоступным и дорогостоящим [8, 9].
После выполнения ряда исследований, позволивших исключить ряд заболеваний, и на основании классификационных критериев M. Yamaguchi (1992 г.) (при наличии пяти критериев, два из которых — большие: лихорадка более 39 °C не менее 1 нед. и лейкоцитоз более 10,0×106/л с нейтрофилезом более 80%), три малые: боль в горле, лимфаденопатия и спленомегалия, повышение уровня АЛТ и АСТ) был поставлен диагноз: Особая форма ревматоидного артрита, активная болезнь Стилла взрослых, системная клиническая форма (моноциклический вариант), системный счет — 6 баллов (лихорадка, гепатомегалия, спленомегалия, лимфаденопатия, лейкоцитоз, миалгии), ФК I. Осложнения: Вторичная нефропатия токсического генеза (НПВП-нефропатия). Нормохромная нормоцитарная анемия легкой степени. Сопутствующие заболевания: Хронический гастрит, нестойкая ремиссия.
После постановки окончательного диагноза проведена пульс-терапия метилпреднизолоном 500–1000–1000 мг/сут в течение 3 дней с переходом на пероральный прием преднизолона в дозе 50 мг/сут. Назначена имуносупрессивная терапия метотрексатом 20 мг/нед. На фоне удовлетворительно перенесенной пульс-терапии ГКС, гепато- и гастропротективной терапии пациент отмечал значительное улучшение самочувствия, лихорадка купирована. С учетом наличия хронической вирусной инфекции (герпесная и цитомегаловирусная инфекция) к терапии был добавлен валацикловир 1000 мг/сут. В результате проводимой терапии наблюдалась выраженная положительная динамика в виде купирования клинических проявлений (артралгий и миалгий, озноба, слабости, боли в горле), нормализации лабораторных показателей (отсутствие признаков воспалительного, мочевого, цитолитического синдромов). Пациент был представлен на военно-врачебную комиссию, по решению которой был признан не годным к прохождению военной службы и уволен из рядов Вооруженных сил.