Простой контактный дерматит
Простой контактный дерматит встречается чаще аллергического. Причиной его возникновения служит токсическое действие раздражающих веществ, ведущее к разрушению эпидермиса (внешнего слоя кожи) и воспалению кожи. С большинством раздражающих веществ человек сталкивается повседневно — в быту или на работе. Одни из них — слабые раздражители, вызывающие дерматит только при условии регулярных контактов с кожей (моющие средства, очистители, растворители). Другие — едкие вещества, способные вызвать дерматит после однократного контакта (хлорная известь, сильные кислоты, щелочи). От простого контактного дерматита не застрахован ни один человек.
Кто в группе риска?
Чаще всего, проявления сухого дерматита отмечаются у следующих групп людей:
- у детей, страдающих атопическим дерматитом;
- у людей в возрасте;
- у аллергиков;
- у людей, у которых от рождения сухая кожа.
Совет! При обострении дерматита сильно снижается качество жизни. Чаще всего, проявляется сухой дерматит на руках, а при заболевании себореей страдает кожа головы и лица.
Лечение
Задачи лечения врачом дерматовенерологом включают восстановление эпидермиса и его дальнейшую защиту от раздражающего вещества. При хроническом простом контактном дерматите нередко бывает достаточно свести к минимуму контакты с мылом и водой, применять смягчающие средства (кремы или мази) и при поражении кистей использовать перчатки. На острой стадии заболевания иногда приходится наносить мази глюкокортикоидов под повязки. Глюкокортикоиды для приема внутрь помогают подавить острое воспаление, но в лечении хронического простого контактного дерматита их не используют. Бессмысленно назначать эти препараты, если не устранены контакты с раздражающим веществом.
Что собой представляет эта болезнь?
Дерматиты – это группа болезней кожных покровов, которые возникают из-за раздражающего действия разнообразных факторов окружающей среды. Подробнее о видах дерматита в этой статье.
Сухой дерматит – одна из разновидностей этого заболевания, которая проявляется в виде воспаления в ответ на действие физических факторов (а именно низкой температуры воздуха). Наиболее подвержены этой болезни люди с сухой кожей, пациенты пожилого возраста, имеющие склонность к возникновению аллергических заболеваний.
Жалобы
В месте контакта сначала возникает сильный зуд, а затем — зудящая сыпь. Поскольку контакт с аллергеном и начало заболевания могут быть разнесены во времени на две недели, установить дату контакта часто не удается. Хронический аллергический контактный дерматит длится месяцами и годами.
На пораженных участках отмечаются покраснение, отек, сыпь и мокнутие. Локализация и расположение сыпи зависят от причины заболевания. Так, аллерген, содержащийся в декоративной косметике, приведет к поражению лица, никелевое кольцо — к поражению одного из пальцев, а резиновые шлепанцы — к поражению стоп.
Атопический дерматит, или нейродермит
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дерматит подразделяют на ограниченный и диффузный. Для атопического дерматита ограниченного характера типичная область локализации – затылок, задняя поверхность шеи, локтевые и подколенные сгибы, предплечья, внутренняя поверхность бедер. При ограниченном атопическом дерматите бывает один-два, реже несколько очагов поражения. Заболевание сопровождается сухими высыпаниями, мокнутие не характерно.
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
| Заболевание | Число больных | |
| (в абс). | % | |
| Пылевой аллергический риноконъюнктивит | 83 | 23,8 |
| Пылевая бронхиальная астма | 96 | 26 |
| Поллиноз (пыльцевая бронхиальная астма и риноконъюнктивит) | 152 | 42 |
| Сочетание пылевого риноконъюнктивита, бронхиальной астмы и поллиноза | 34 | 9 |
| Всего | 365 | 100 |
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
| Аллергены | Число больных с полож. тестами | |
| (в абс). | % | |
| Бытовые аллергены (домашняя пыль, перо подушки, библиотечная пыль) | 179 | 42 |
| Пыльца злаковых трав | 63 | 14 |
| Пыльца деревьев | 37 | 8 |
| Пыльца сложноцветных и маревых | 52 | 12 |
| Эпидермальные аллергены (шерсть кошки, собаки, кролика, овцы, перхоть лошади, волос человека) | 42 | 10 |
| Пищевые аллергены (молоко, рыба, яйцо) | 9 | 2 |
| Сочетание разных групп аллергенов | 46 | 11 |
| Всего | 428 | 100 |
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
При выписке даны рекомендации:
- Наблюдение аллерголога по месту жительства.
- Соблюдение гипоаллергенной диеты с исключением яблок, орехов, меда, моркови, косточковых, а также продуктов гистаминолибераторов.
- Продолжить прием задитена 1 т. х 2 раза, местно крем Унна.
- В мае желателен выезд в другую климатическую зону.
- Не показана фитотерапия, препараты пенициллинового ряда, никотиновая кислота, витамины группы В, рентгеноконтрастные препараты.
- Исключить контакт с пылью, препаратами бытовой химии.
- Частая смена нательного и постельного белья.
- Перед оперативным вмешательством премедикация: в/в или в/м дексона 8 мг, в/м тавегил 2,0; мед. прививки только по жизненным показаниям и с той же премедикацией.
Лечение
При сыпи и мокнутии помогают примочки с ацетатом алюминия (жидкость Бурова). После того как пораженные участки кожи подсохнут, назначают глюкокортикоиды для наружного применения. В тяжелых случаях требуются H1-блокаторы (антигистаминные препараты) и глюкокортикоиды внутрь. Для излечения важно выявить и устранить аллерген, но для этого зачастую нужны аппликационные пробы. Проведение аппликационных проб особенно полезно для тех пациентов, которые на работе контактируют со множеством химических веществ.
Почему возникает данное заболевание?
Как уже было сказано выше, главной причиной возникновения этой болезни является воздействие на кожные покровы холодного воздуха. Однако имеют значение и другие причины, которые могут выступать в роли предрасполагающих факторов. К ним относят:
- наследственность (склонность к возникновению дерматита, не обязательно именно сухого, может передаваться от родителей к детям);
- сухой воздух (если понижается не только температура воздуха, но и его влажность, риск развития заболевания повышается в несколько раз);
- стресс (эмоциональное напряжение играет большую роль в развитии всех видов дерматита);
- различные агенты, вызывающие аллергические реакции: пух, пыль, косметические средства и бытовая химия, грибки, пищевые аллергены (эти факторы могут негативно воздействовать на состояние кожи, усугубляя течение заболевания);
- хронические заболевания пищеварительной, нервной, иммунной, эндокринной систем.
Дерматит (сухой) – заболевание мультифакторное, поэтому для эффективного лечения и профилактики необходимо исключить все возможные причины, которые могут вызывать данное состояние.
Формы
Дерматит может протекать в нескольких формах:
- острой;
- подострой;
- хронической.
Острая форма сухого дерматита сопровождается яркой выраженностью симптоматики. Именно для нее характерно повышение температуры тела и возникновение нестерпимого зуда и жжения кожи.
Подострая форма патологии характеризуется образованием пустул или папул, наполненных прозрачной жидкостью и склонных к самопроизвольному вскрытию.
При хронической форме патологического процесса выраженность клинической картины не столь яркая. Однако при таком дерматите лечение более затяжное. К тому же невозможно полностью исключить риск рецидива нельзя, да и остановить патологический процесс будет намного сложнее.
Недорогие мази и крема от дерматита
Ниже приведены разрекламированные дорогостоящие лекарства от дерматита, а также их более дешевые и недорогие аналоги.
| Дорогие препараты | Цена (руб) | Доступные аналоги | Цена (руб) |
| Локоид | 300 | Гидрокортизоновая мазь> | 30 |
| Бепантен | 750 | Декспантенол | 150 |
| Целестодерм | 320 | Бетадерм | 130 |
| Адвантан | 650 | Метипред | 200 |
| Элоком | 400 | Момат | 140 |
| Скин Кап | 900 | Пиритион цинк | 600 |
| Экзодерил | 800 | Фунготербин | 350 |
Перед покупкой аналога нужно внимательно ознакомиться с инструкцией по применению и проконсультироваться с врачом.
Как отличить псориаз от себорейного дерматита?
Заболеания часто путают. Несмотря на то, что обе болезни имеют общие черты, у них также есть много различий. К числу общих характеристик можно отнести хронический тип заболеваний и волнообразное течение, наличие высыпаний, кожного зуда, шелушения кожных покровов. А чем отличается псориаз от дерматита?
- Предпосылками к развитию. Если псориаз появляется под воздействием аутоиммунных, эндокринных, генетических нарушений, то себорейный дерматит вызывают повышенная активность сальных желез, дрожжеподобные грибы.
- Симптомами. Несмотря на то, что в обоих случаях кожа покрывается чешуйками, их строение и внешний вид отличаются. При появлении жирных желтых корочек речь идет о себорейном дерматите, а при образовании сухих серых, белых или серебристых чешуек можно диагностировать псориаз.
- Локализацией. Псориаз может поражать практически все участки кожи, а себорейный дерматит локализуется в основном на волосистой части головы, шее и лице.
Если у вас появились кожные высыпания, которые могут быть признаком как дерматита, так и псориаза, обязательно обратитесь к дерматологу. Обычно квалифицированный врач может по внешним проявлениям болезни определить, что это. Если же имеют место смешанные симптомы, дерматолог выпишет направление на дополнительные обследования.
Профилактика
Специфическая профилактика не разработана. Чтоб снизить вероятность возникновения этой болезни, нужно защищать кожу от холодного воздуха, пользоваться увлажняющими кремами, соблюдать гипоаллергенную диету, не допускать стрессовых ситуаций, а также постоянно следить за состоянием своего здоровья. Чтоб улучшить состояние кожи, рекомендовано пить витамины А, группы В, С, Е.
Сухой дерматит – болезнь неприятная, но излечимая. Если вовремя обратиться к врачу и приложить усилия для излечения, можно навсегда забыть о неприятных симптомах этой болезни!
Тревожные симптомы и диагностика
Кожа – самый большой орган человека, который подвергается максимальному количеству внешних воздействий. Всегда ли «нечто странное», появившееся на коже, – атопический дерматит? Безусловно, нет.
Характерные признаки АтД:
- зуд различной интенсивности;
- сухость кожи + шелушение + покраснение;
- высыпания: пятна и пузырьки при первичном поражении; чешуйки, корки, эрозии, трещины, утолщение и уплотнение кожи (лихенификация), обесцвечивание кожи (гипопигментация) – при рецидивах;
- локализация – АтД чаще всего поражает определенные участки кожи.
Атопический дерматит может локализоваться на любой части лица, туловища и конечностей. В отсутствие своевременной диагностики и адекватного лечения заболевание может поражать большую поверхность кожи. Прогрессирование атопического дерматита значительно повышает риск развития бронхиальной астмы, респираторной аллергии и других заболеваний.
К какому специалисту обращаться при тревожных симптомах? Врач-дерматолог/дерматовенеролог + аллерголог. Предварительный диагноз может быть поставлен на основе результатов осмотра, оценки медицинской истории и семейного анамнеза. Для подтверждения диагноза, как правило, назначают:
- общий анализ крови;
- биохимический анализ крови, включая определение концентрации иммуноглобулинов Е в крови;
- анализ на аллергенспецифические антитела;
- дополнительные исследования – по показаниям.
Красный дерматит, известный также как красный плоский лишай
Это хроническое зудящее заболевание кожи, которое сопровождается появлением розово-красно-фиолетовых высыпаний, сливающихся в большие бляшки, размером до 10 см, с образованием гирлянд, колец.
Места локализации – боковая часть туловища, внутренняя поверхность рук в местах сгибания, слизистые рта и половых органов.
Выделяют несколько форм поражения кожи и слизистых оболочек. Проявления заболевания самые разнообразные: папулы, пятна, эрозии, пузырьки и тд.
Осложнения
При отсутствии лечения дерматит может осложниться:
- гиперпигментацией кожи;
- образованием рубцов на месте высыпаний;
- развитием дисхромии;
- атрофией кожных тканей;
- присоединением вторичной бактериальной инфекции.
Опасность патологии заключается еще и в том, что некоторые из вышеперечисленных аномалий могут сочетаться друг с другом, что приводит к необходимости длительного лечения и значительного снижения качества жизни человека.
Отзывы потребителей
Prikhodko.Angelina (vseotzyvy.ru)
«У меня после родов и кормёжек, видимо, что-то изменилось в организме- если раньше все было с волосами и кожей головы все ок, то теперь просто беда- зудит жутко, волосы стали сухими, кончики секутся, не успеваю их подрезать. Пробовала и народные средства- масочки всякие, и магазинные- все бесполезно, пока не наткнулась на шампунь Ла-кри для сухой и чувствительной кожи головы. Сначала понравился состав- не содержит сульфатов, гормонов, таких вредных для кожи и организма, а содержит пантенол, бисаболол, экстракты фиалки и солодки, кератин. И не подвел шампунь и после применений- уже после первой головомойки кожа перестала чесаться, шелушиться. Я голову привыкла мыть каждый день, с этим шампунем это возможно, только лучше будет. Пользуюсь второй месяц, несмотря на солнце, кожа на голове вообще и забыла, что такое зуд, волосы перестали выпадать и пока к парикмахеру на подравнивание не спешу- кончики волос не секутся, хотя с момента последней стрижки уже месяца два точно прошло. Еще этот шампунь тем хорош, что можно и деткам с 3-х лет, скоро и доченьке буду мыть им голову».
Елена (wildberries.ru)
«Шампунь хороший. Густой. Запах приятный. Хорошо увлажняет кожу головы. Волосы после мытья блестят. Мне подошёл. Буду брать ещё продукции из этой серии.хорошо упакован».
Источники:
- Андропова Т. В., Гудина М. В., Одинцова И. Н., Гигиена детей и подростков, Издательство СибГМУ, 2021.
- Коэн Бернард А. Педиатрическая дерматология, МЕДпресс-информ, 2015.
- Суколин Геннадий Иванович, Иллюстрированная клиническая дерматология. Краткий алфавитный справочник, изд-во Люкс Принт, 2010.
- Кильдиярова Рита Рафгатовна, Педиатру на каждый день. Руководство для врачей, ГЭОТАР-Медиа, 2021.
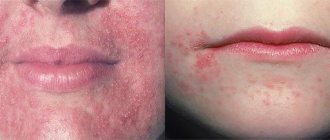
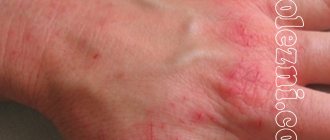
Фотографии дерматита
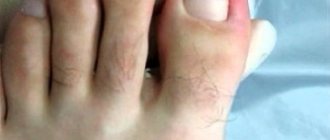
Локализация поражений при сухом дерматите
Наиболее уязвимыми считаются участки кожи, на которых расположено наименьшее количество сальных желез, а также части тела, наиболее часто контактирующие с холодным воздухом. Симптомы заболевания часто локализованы на следующих участках тела:
- стопы;
- ладони;
- колени;
- локти.
Это наиболее типичные места для возникновения проявлений заболевания, но возможно поражение и других участков кожи. Иногда очаг поражения возникает на голове, животе, спине. О сухом дерматите лица можно прочитать в этой статье.
Противозудные мази
Дерматит всегда сопровождается зудом. Он может быть различной степени выраженности. При интенсивном зуде больные становятся нервозные, теряют покой и сон. Стрессы только усугубляют течение дерматита. Поэтому в таких ситуациях важно облегчить состояние пациентов с помощью противозудных препаратов.
С этой целью применяют наружные антигистаминные средства (Фенистил гель от дерматита), ингибиторы кальциневрина (Протопик, Элидел). Эти препараты купируют явления воспаления, оказывают анестезирующее действие, тем самым уменьшая кожный зуд. Схожим действием обладает и мазь от дерматита на коже на основе ментола (Бороментол, Меновазан). Она охлаждает и успокаивает воспаленные кожные покровы, уменьшает чувствительность рецепторов, в результате чего пораженная область на какое-то время перестает чесаться.
Как уже указывалось выше, гормональная противозудная мазь при дерматите обладает более быстрым и эффективным действием. Но все же начинать лечение лучше с негормональных мазей из-за низкого риска побочных эффектов и небольшого перечня противопоказаний.
Лечение себорейного поражения кожи
Основная мазь от себорейного дерматита – противогрибковая: «Кетоконазол», «Низорал», «Себозол», «Низорекс», «Микозорал».
Пораженную кожу рекомендуется обрабатывать кераторегулирующими средствами (например, «Мустела Стелакер»). В особых случаях добавляют пасту «Сульсена», гидрокортизоновую мазь, но предпочтение в лечении данного вида дерматита отдается физиотерапевтическим методам.
Средства при атопическом дерматите
Терапия при атопическом дерматите начинается с использования негормональных средств. Это Гистан, Фенистил, Эплан, Радевит. Если в течение нескольких дней выраженность клинических проявлений не снижается, терапевтическая схема корректируется.
Она пополняется гормональными средствами:
- Кутивейтом;
- Акридермом;
- Моматом;
- Белодермом;
- Целестодермом.
Дешевые мази от дерматита (Преднизолон, Гидрокортизон) эффективны только при незначительных высыпаниях. Папулы, везикулы, пузыри удается устранить обычно дорогостоящими средствами, например, Кутивейт.
После исчезновения высыпания больным назначаются средства с декспантенолом для ускоренной регенерации кожи. Если течение патологии осложнено инфекцией, рекомендовано применение препаратов с комбинированным составом — Акридерм ГК, Тридерм.