01 июля 2019
Аверьянова Света
Атопический дерматит у детей является актуальной проблемой для отечественной и мировой педиатрии. Заболеваемость за последние 30 лет возросла в несколько раз. По статистике, в развитых странах этой патологией страдает до 15% детей в возрасте от грудничков до 5 лет и 20% школьников. Тяжелые формы болезни резко снижают качество жизни ребенка и его родителей. При адекватном подходе к лечению и образу жизни возможно достижение полноценной ремиссии.
Причины появления
Атопический дерматит — это аллергическое незаразное заболевание кожи, которое появляется у детей, имеющих наследственную предрасположенность к атопическим болезням. Оно характеризуется хроническим рецидивирующим течением с возрастными особенностями расположения и строения воспалительных очагов, сильным кожным зудом, которые возникают при взаимодействии с аллергенами или неспецифическими раздражителями.
В большинстве случаев патология впервые проявляется на 1-м году жизни малыша. У половины детей с атопическим дерматитом в последующем диагностируют бронхиальную астму, поллиноз, аллергический ринит.
Научный факт! Если мама и папа малыша здоровы, то риск развития болезни не превышает 20%. Наличие атопического дерматита у одного из родителей увеличивает вероятность заболевания до 55%, у обоих — до 80% случаев.
Этиология болезни до конца не изучена. В настоящее время основополагающей причиной высыпания, связанного с атопическим дерматитом, считается недостаток или неадекватная работа белка, ответственного за сохранность защитного слоя кожи.
Этот белок называется филаггрин. Он препятствует тому, чтобы клетки эпидермиса теряли воду. При его нехватке кожные покровы становятся сухими, нарушается их функция.
Через поврежденный кожный покров легко проникают чужеродные агенты. Они обуславливают возникновение воспалительных процессов и сенсибилизации организма. Роговой слой разрушается. Иммунная система начинает воспринимать собственные вещества как чужеродные, что и приводит к атопии (от греческого atopia — странность, необычность).
Патогенез заболевания также зависит от деятельности нервной системы. Если нервы напряжены, ребенок испытывает страх или другие сильные эмоции, это способствует развитию болезни.
Часто мамы связывают появление дерматита с питанием малыша. Если новорожденный находится на грудном вскармливании, то женщина убирает из своего рациона все «опасные» продукты. У детей более старшего возраста также исключаются потенциальные пищевые аллергены.
Однако пищевая аллергия имеется лишь у 30% больных атопическим дерматитом. В остальных случаях качество еды не будет являться провоцирующим фактором. Почему же ухудшение может наступать из-за еды, объясняет известный педиатр Комаровский.
Он говорит о том, что воспаление кожи — это последствия застойных явлений в кишечнике. Остатки непереваренной пищи гниют, продукты распада поступают в кровь, а затем наружу с потом, вызывая раздражение чувствительного поверхностного эпителия. Избыток вредных веществ в желудочно-кишечном тракте может быть из-за:
- переедания, поэтому атопический дерматит у грудничка чаще возникает, если он находится на искусственном вскармливании;
- нехватки ферментов, чтобы расщепить определенные виды продуктов;
- заболеваний ЖКТ (в том числе ассоциированных с хеликобактер пилори), дисбактериоза;
- запоров.
При сильном потоотделении вредные вещества воздействуют на незащищенную кожу. Начинается воспаление. Если присоединяются внешние раздражители, то воспалительная реакция становится более выраженной.
Таким образом, нужны два основных условия для развития атопического дерматита:
- младенец должен иметь атипичное строение липидного слоя кожи, из-за чего она будет сухой и неспособной удерживать влагу (эта особенность может передаваться по наследству от обоих родителей);
- на кожу будут действовать различные внутренние (продукты распада, иммунные клетки) и внешние вредные факторы (аллергены и неспецифические раздражители).
При разрушении рогового слоя эпидермиса, который является своеобразным депо антигенов, последние становятся открытыми для клеток иммунной системы. Простое воспаление перерастает в аутоиммунный процесс. Повышается количество Th2-лимфоцитов, цитокинов ИЛ-4, ИЛ-5, иммуноглобулинов класса Е и эозинофилов. Снижается образование гамма-интерферона.
Пищевой дерматит: что это?
Пищевым дерматитом называется реакция кожи на употребление определенных продуктов питания. Это вид атопического дерматита. Соответственно, болезнь имеет аллергическую природу и в ее основе часто лежит генетическая предрасположенность.
Пищевой дерматит проявляется зудом и сыпью. Как и любой другой аллергический дерматит, болезнь часто дает осложнения в виде бронхиальной астмы. Аллергическая реакция может возникнуть на любой продукт. Американские ученые выяснили, что за 93% случаев аллергии ответственны всего 8 продуктов: молоко, яйца, рыба, раки, арахис, лесные орехи, соя и пшеница. Дети также часто страдают от аллергии на клубнику и помидоры.
К пищевому дерматиту склонны люди всех возрастов, но младенцы страдают от него чаще всего. Болезнь редко развивается во взрослом возрасте. Разве что человек живет рядом с заводом или другим промышленным предприятием, отравляющим экологию.
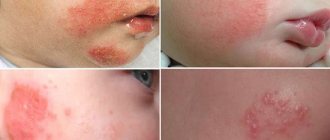
Как выглядит заболевание. Симптомы
Визуальные проявления атопического дерматита могут характеризоваться следующими элементами (фото можно найти в интернете):
- везикула — мелкий пузырек с прозрачной жидкостью;
- папула — твердый узелок (не более 5 мм), возвышающийся над поверхностью кожи;
- бляшка — плотный узел, получившийся в результате объединения нескольких папул, с диаметром больше 5 мм;
- пятно — четко ограниченный участок кожи с измененным цветом без западания или возвышения;
- корочка — высохший серозный экссудат, гной или кровь;
- чешуйка — тонкие пластинки отделившегося мертвого эпителия;
- эрозия — ранка на коже вследствие разрушения клеток эпидермиса;
- трещинка — дефект кожи с четко отграниченными стенками, затрагивает эпидермис и дерму;
- атрофия — истончение кожных структур и (или) подкожной клетчатки;
- мокнутие — скопление вскрывающихся пузырьков, которые выделяют жидкость;
- лихенификация — утолщение и усиление кожного рисунка.
Болезнь отличается строением и локализацией кожных проявлений в различные возрастные периоды. Зуд наблюдается всегда.
Клиника следующая:
- В младенческом возрасте (2 месяца) доминирует экссудативная форма заболевания. Процесс острый или подострый. У двухмесячного крохи кожа будет краснеть, отекать, мокнуть и образовывать корки. Начинаться воспаление чаще будет с лица (на лбу, щечках) и наружных частей голеней. Сыпь поражает сгибательные и разгибательные поверхности рук и ног. К концу этого периода высыпания в большей степени располагаются в складках крупных суставов (коленки, локтевой сгиб) и в области запястий и шеи.
- Второй возрастной этап характеризуется спадом острых явлений и развитием хронического процесса. Раздражение на коже преимущественно будет отмечаться в складках на локтях, под коленками, по задней поверхности шеи, за ушами, в сгибательных зонах голеностопных и лучезапястных суставов. Кожа красная, иногда с синюшным оттенком, отечная, утолщенная, с усилением кожного рисунка, с многочисленными трещинами, расчесами и пигментацией.
- В подростковый период преобладают признаки папулезной инфильтрации с лихенизацией. Сыпь чаще поражает верхнюю половину туловища, лицо, шею и верхние конечности.
При ограниченном процессе высыпания будут затрагивать не более двух областей (менее 10% общей площади кожного покрова). Например, при раздражении холодным воздухом будут поражаться кисти рук и щеки. При контакте с шерстяным шарфом сыпь выступит на подбородке или возле рта. Если ребенок ходит в неправильной обуви, изменения будут на ступнях.
При распространенном поражении частично вовлекается в процесс кожа спины, груди и шеи. Очаги могут наблюдаться на голове, плечах, бедрах, предплечьях и голенях. Площадь воспаления составляет от 10 до 50% кожного покрова.
Диффузная экзема захватывает более 50% эпидермиса. Очаги могут локализоваться в типичных и нетипичных для болезни местах (паховая область, пальцы, губы и т. д.). Кожа будет постоянно чесаться и доставлять ребенку огромный дискомфорт. Сильный зуд приведет к расчесыванию и инфицированию ранок.
Диффузное поражение может перерасти в эритродермию (универсальное изменение всего кожного покрова) с присоединением симптомов интоксикации (повышение температуры тела, нарушение сна, воспаление лимфатических узлов и т. д.).
Для оценки тяжести болезни применяют полуколичественные шкалы. Распознавать ранние и поздние симптомы должен детский врач. Если сыпь локализуется у грудничка в местах соприкосновения с подгузником (высыпания на животе, яичках, попе, гениталиях, в паху, верхней части ножек), то вероятнее всего причиной будет аллергический контактный дерматит.
Если у малыша сразу после поедания нового продукта появились высыпания на лице, животике или другом участке тела, то виновницей выступает пищевая аллергия. При этом недуге, как правило сыпь однородная, возникает быстро и проходит после выведения аллергена из организма. Атопический дерматит может сочетаться с аллергией на продукты питания.
Локализация
Для детей характерны типичные локализации воспалительного процесса. В зависимости от возраста меняется частота поражения определенной области тела. Простой контактный дерматит чаще развивается в следующих местах:
- Попа, гениталии и пах. Эта зона часто воспаляется у грудничков. Если поражается исключительно паховая область и кожа, соприкасающаяся с пояском подгузника и фиксаторами, то кожная реакция будет связана только с механическими факторами.
Помимо трения, раздражающими агентами могут быть моча и кал. Тогда присоединится пеленочный дерматит. - Палец. Воспаление кожи наблюдается у малышей до 3 лет. Чаще поражается большой пальчик одной руки, который ребенок сосет. Возможно вторичное инфицирование.
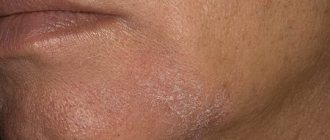
- Губы. Хейлит наиболее часто диагностируется у маленьких детей и подростков, особенно в холодное время года. Он возникает из-за частого облизывания губ. При этом губы сухие и растрескавшиеся, с небольшими чешуйками.
- Щеки, уши и пальцы. Так называемый ирритативный дерматит развивается у малышей, которые любят играть с холодной водой, и более старших детей, которые гуляют в холодную влажную погоду с сильным ветром без варежек и теплого шарфа. На коже появляются отечные узелки синюшно-красного оттенка. Беспокоят жжение и зуд.
- Участки тела, подверженные систематическому механическому воздействию (шея, локоть, коленка, пах, стопа и т. д.). На коже возникает раздражение от постоянного трения одеждой или обувью.
- Открытые части тела. Младенцы легко получают солнечные ожоги, так как их кожные покровы до конца не сформированы, в частности, меланоциты не способны функционировать, как у взрослого человека.
Важно! Солнечные ожоги в детстве — это риск развития меланомы в будущем.
Ребенок также может получить термические ожоги при купании в очень горячей воде (свыше 40 градусов) или случайно при контакте с кипятком.
Аллергический контактный дерматит у грудничка может развиться из-за использования в быту различных химических веществ, при применении гигиенических средств, не подходящих для детского возраста, и некоторых наружных лекарственных препаратов.
Например, если малышу 5 месяцев, его не следует мазать кремом, который предназначен для детей старше трех лет.
Чем взрослее ребенок, тем больше будет влияние разных экзогенных (внешних) факторов на его организм. Кожная аллергия может проявиться на ноге из-за ношения некачественной обуви или на ладони при контакте с определенными растениями. Отличать тот или иной вид дерматита можно с помощью диагностических исследований.
Диагностика
Диагностировать и лечить атопический дерматит— задача педиатра. Поэтому при подозрении на развитие болезни нужно обращаться к нему. Детский врач проведет комплексное обследование ребенка, оценит его физический и эмоциональный статус, соберет анамнез, запишет результаты в историю болезни.
В настоящее время анализы и лабораторные изменения не позволяют выявлять атопический дерматит. Поэтому выставляется диагноз на основании анамнестических и объективных данных. Как выглядит воспаление на коже, будет зависеть от стадии болезни, тяжести процесса и возраста ребенка.
Диагностические критерии, предложенные в 2003 году американскими дерматологами, следующие:
Основные (есть всегда):
- зуд;
- воспаление кожи (экзема) с характерным внешним видом и типичной локализацией;
- хроническое рецидивирующее течение.
Второстепенные (имеются у большинства пациентов):
- начальные проявления в раннем возрасте;
- наличие атопии у близких родственников;
- определение специфических иммуноглобулинов класса Е (Аt);
- ксероз (сухость кожных покровов).
Дополнительные (неспецифические):
- выраженные линии и усиление рисунка на ладонях (атопические ладошки);
- стойкий белый дермографизм (белые полосы на теле);
- изменения на глазах (атопическое лицо): повышенная пигментация кожи вокруг глаз, на веках и дополнительная складка нижнего века; повторяющийся конъюнктивит; кератоконус (дистрофическое изменение роговицы, вследствие чего она приобретает форму конуса);
- экзема сосков;
- лихенификация (утолщенные участки кожи с усилением ее рисунка и цвета);
- реакции немедленного типа при тестировании.
Как правило, клиническая картина будет заметно отличаться от пищевой аллергии и других заболеваний, характеризующихся кожными проявлениями. Однако при необходимости будет выполнена дифференциальная диагностика с диатезом, чесоткой, себорейным дерматитом, аллергическим контактным дерматитом, ихтиозом, псориазом, лимфомой кожи, ветрянкой и т.д.
Отличать одну патологию от другой помогут дополнительные методы диагностики и врачи узких специальностей. В ряде случаев понадобятся консультации:
- аллерголога;
- дерматолога;
- гастроэнтеролога;
- диетолога;
- невролога;
- отоларинголога;
- медицинского психолога.
Например, аллерголог будет определять аллергены путем нанесения их на кожу, диетолог составит оптимальное меню, лор-врач выявит очаги хронической инфекции и т. д.
Аллергическая реакция на плесень
Плесень – сильнейший аллерген, который может спровоцировать реакции гиперреактивности не только у взрослых, но и у детей. Если малыш постоянно находится в сырости, то создаются благоприятные условия для развития плесневых грибков. Это ведет к сенсибилизации организма, а в дальнейшем к появлению дерматита и других аллергических заболеваний. Как правило, плесень вызывает дерматит по типу атопического.
Сложность заключается в том, что не всегда можно сразу выявить причину такого состояния. А опасность аллергической реакции на плесень состоит в том, что в дальнейшем у ребенка может развиться аллергический ринит, бронхит или бронхиальная астма.
Классификация и виды
Врачи используют классификацию, принятую в 2002 году Российской ассоциацией аллергологов и клинических иммунологов. Различают следующие виды болезни:
Клинико-морфологические разновидности:
- экссудативная;
- эриматозно-сквамозная;
- эриматозно-сквамозная с лихенизацией;
- лихеноидная;
Степени тяжести:
- легкая;
- средняя;
- тяжелая;
Стадии процесса:
- острая;
- подострая;
- хроническая, с рецидивами;
Распространенность изменений:
- Ограниченный;
- Распространенный;
- Диффузный;
Периоды болезни, ассоциированные с возрастом:
- младенческий (1 месяц — 2 годика);
- детский (от 2 до 13 лет);
- подростковый (больше 13 лет);
Клинико-этиологические виды (наличие сенсибилизации):
- пищевой;
- бытовой;
- пыльцевой;
- грибковой.
После выставления диагноза, согласно этой классификации, доктор выбирает тактику лечения. Она во многом будет зависеть от стадии болезни.
Лечение
Лечить атопический дерматит невозможно без применения местных кортикостероидов и эмолентов. Последние нужно мазать на кожу каждый день, гормоны призваны бороться с симптомами. Они могут использоваться несколько суток или длительно, пока не начнут исчезать неприятные признаки болезни.
Список гормональных препаратов огромен («Акридерм» (бетаметазон), «Элоком» (мометазон) и т. д.). Гормоны подразделяются на 7 классов. Они различаются по силе воздействия и спектру побочных эффектов. К самым слабым и безопасным относятся: метилпреднизолона ацепонат («Комфодерм К», «Адвантан») и гидрокортизона ацетат 1%.
Инструкции по применению ГКС следующие:
- подбирает препараты, назначает схему, устанавливает сроки терапии детский врач;
- если получается полностью убирать симптомы слабыми средствами, не стоит применять более сильные;
- нельзя наносить на лицо и шею гормоны сильной группы;
- при появлении любых побочных эффектов надо обратиться к лечащему врачу.
Помимо гормональных лекарств, назначают симптоматическое лечение:
- чтобы побороть местные симптомы (уменьшить зуд, снять воспаление и боль) — негормональные, регенерирующие, противовоспалительные мази (серная мазь, «Пантенол», папавериновая мазь, кремы на основе ланолина, «Хлорофиллипт», цинковая паста, «Циндол» (цинковая болтушка), «Элидел», «Эмолиум», «Бепантен», линейка «Биодерма» и т. д.);
- для очищения организма — сорбенты: «Энтеросгель», активированный уголь, «Смекта», «Полисорб» и аналоги;
- для восстановления кишечной микрофлоры — «Аципол», «Бифидумбактерин», «Биовестин», «Бифиформ»;
- для улучшения пищеварения — ферментный препарат «Креон»;
- чтобы снимать зуд — антигистаминные средства: капли «Зиртек» или «Зодак», сироп «Кетотифен», «Фенистил» и т. д.);
- при дефиците кальция — глюконат кальция (таблетку размельчить, пить до трех раз в сутки);
- при вторичной инфекции — антисептики: «Мирамистин» и «Фукорцин», местные средства: «Левомеколь», «Пимафукорт», «Фуцикорт», «Цинокап», системные антибиотики и противогрибковые препараты;
- УФО-терпаия.
Положительный эффект от гомеопатии и использования «Биоптрона» научно не доказан. Применение альтернативных методов лечения должно быть одобрено доктором. Лечиться у гомеопатов и с позиций психосоматики не запрещается, если параллельно проводится стандартная терапия.
Практический совет. Выбор препаратов в аптеке очень велик. Часто во время лечения будут применяться разные по действию и составу лекарства. Чтобы не запутаться в них, надо записывать, когда, какое средство применялось и какой был эффект.
Лечение народными средствами
Некоторые родители считают более эффективными народные способы лечения. Приготавливать отвары из трав и принимать ванны с морской солью или содой в домашних условиях не возбраняется. Однако рекомендоваться нетрадиционная терапия должна с учетом ряда факторов и с одобрения доктора.
Популярными и безопасными считаются методы лечения:
- растительными маслами (оливковое масло, кокосовое масло, облепиховое масло и т. д.), их наносят на кожу при отсутствии индивидуальной непереносимости;
- фитотерапия (ванночки с травами (отвар лаврового листа, череды, шалфея, зверобоя, календулы, ромашки, цветков калины и других растений), обработка кожи (алоэ, дегтярные маски, измельченный сырой картофель и т. д.)
Следует учитывать, что чистотел, деготь и другие природные вещества могут вызвать отравление при использовании у маленьких детей. Поэтому необходимо четко соблюдать дозировку и экспозицию.
Отзывы потребителей
Mvikki (irecommend.ru)
«Для лета думаю, что будет неплохо.Уже неоднократно я писала о кремах для кожи. Здесь можно прочитать о некоторых, мною лично использованных
Напомню, что кожа у меня сухая, особенно требует увлажнения зимой. Пользуюсь кремами и лосьона для тела через день сразу после душа, пока кожа распаренная. Данный продукт Ла-Кри приобрела в то время, когда была в Сибири. Так как раз нежданно не гаданно в октябре наступила зима, кожа начала ужасно шелушится и чесаться. Надо было как — то спасать себя от этих ощущений. Ла-Кри мне посоветовал фармацевт. Производство Российское и можно использовать от 0 лет, то есть уже с рождения. Эмульсия со слов производителя должна увлажняет, питать, успокаивать кожу и снимать зуд и раздражение. Так выглядит сама упаковка
Все выполнено в довольно таки спокойных тонах, ценник сохранился. Объем 200 мл. В составе имеется экстракты череды, солодки, грецкого ореха; бисаболол и экстракт фиалки; д-пантенол и натрия гиалуронат; масло жожоба.
Способ применения: наносить на кожу 1-2 в день. При очень сухой коже наносить по мере необходимости. Видимо я как раз в той категории, когда надо наносить эмульсию часто, так как не хватало эффекта надолго. Бутыль, если ее так можно назвать, выполнена из пластика, по форме напоминает посуду для шампуня. В руках не скользит. Эмульсия белого цвета, текстура легкая, запах травяной.
После нанесения впитывается очень быстро, нет чувства пленки и жирного блеска. Как писала выше наношу я эмульсию сразу после душа, так делала я будучи в Сибири. Но кожа буквально через пару часов снова была стянута и неприятно шелушилась. Я была разочарована, хотела уж поставить 2 продукту. Потом я уже оказалась в Центральной России и наносила уже здесь, и очень удивилась, что сутки я могу ходить спокойно без неприятных ощущений кожи. Не знаю, почему так всё по-разному, может быть это климат разный или вода другая. Думаю для нормальной кожи, склонной к сухости, будет идеальна эта эмульсия, а для очень сухой кожи лучше отложить ее для лета. Спасибо за ваше внимание».
tararkova (irecommend.ru)
«Волшебная эмульсия для вашей кожи.Всем доброго времени суток.
В период грудного вскармливания у меня появилась аллергия, которая сопровождалась зудом и шелушением кожи, а так как большинство лекарств были под запретом, то дерматолог посоветовал на выбор несколько увлажняющих средств, из которых я выбрала Эмульсию Ла-Кри. Я никогда не встречалась с данной фирмой, и, скорее всего,не обратила бы на нее внимания, если бы не воля случая.
Эмульсия белого цвета, немного жидковата, каждый раз когда я ей пользуюсь, то выходит больше средства чем нужно, так что дозатор у нее не удобный. Аромат у нее не очень приятный, но не раздражающий.
Сначала я наносила данную Эмульсию только на места с аллергией, а потом стала наносить и на лицо, так как с помощью нее я избавилась от симптомов болезни всего за несколько дней.Данная эмульсия отлично увлажняет и питает, снимает зуд и раздражение. Никаких негативных последствий после нее не было.Данную Эмульсию я советую, ставлю ей 5 звезд, несмотря а неудобный дозатор».
Источники:
- Б.А. Шамов, И.Г. Сафиуллина, А.Б. Бешимова, Т.Б. Шамов, Дифференциальная диагностика атопического дерматита, журнал Практическая медицина, 2011 https://cyberleninka.ru/article/v/differentsialnaya-diagnostika-atopicheskogo-dermatita
- Фокина Р.А., Атопический дерматит: этапы развития классификационных форм, Сибирский медицинский журнал, 2007 https://cyberleninka.ru/article/v/atopicheskiy-dermatit-etapy-razvitiya-klassifikatsionnyh-form
- Смирнова Г.И. Атопический дерматит и инфекции кожи у детей, российский педиатрический журнал, 2014 https://cyberleninka.ru/article/v/atopicheskiy-dermatit-i-infektsii-kozhi-u-detey
Фотографии дерматита
Диета
Согласно последним тенденциям, зарубежные педиатры и доктор Комаровский Евгений Олегович советуют обычную диету детям с атопическим дерматитом, то есть вводить прикорм, давать продукты и готовить еду по общим правилам. Если грудной ребенок находится на ГВ (грудное вскармливание), то меню матери также должно быть полноценным и сбалансированным.
Важно! Естественное вскармливание лучше осуществлять минимум до 6 месяцев. Материнское молоко наиболее подходящее и безопасное питание для малыша.
Атопический дерматит проявляется из-за аллергии на конкретные продукты только у 30% детей. Чтобы узнать, бывает ли нежелательная реакция у ребенка, надо завести пищевой дневник. В нем мама пишет, сколько кроха кушает молока или смеси, начало прикорма, отмечает каждое новое блюдо и реакцию на него.
Если, например, после завтрака на коже малыша появились высыпания, в дневнике ставится галочка. Как понять, что конкретно вызвало аллергию, если ребенок кушал несколько новых продуктов — надо снова дать ему их, но уже по отдельности, и посмотреть на реакцию. Затем записать свои наблюдения: симптомы, как быстро проходит сыпь и т. д.
Доктор Комаровский акцентирует внимание:
- если есть аллергия на конкретный продукт, то она будет наблюдаться всегда;
- роль аллергена должна быть доказана (аллергологическое обследование, сбор анамнеза);
- аллерген не рекомендуют исключать полностью из меню, нужно лишь свести к минимуму количество его потребления (найти безопасную дозу);
- длительность исключения аллергенного продукта рассчитывается индивидуально (не менее 6–12 месяцев), затем его пробуют давать повторно;
- дети до года просто не способны переработать некоторые вещества, поэтому надо следовать правилу — подбирать блюда, подходящие по возрасту, чтобы они не вызывали негативной реакции организма;
- кормить ребенка нужно в меру, не перекармливая, иначе продукты распада будут поступать в кровь, провоцируя развитие атопического дерматита.
Таким образом, на вопросы родителей: можно ли крупы, козье молоко, кукурузную кашу, фрукты, выпечку и любые другие продукты детям-атопикам, ответ будет положительным.
Только при доказанном аллергенном воздействии определенной еды, она временно исключается или ее потребление сводится к безопасному минимуму. Так, у малышей до годовалого возраста часто наблюдается аллергия к белкам коровьего молока (до 89%), поэтому их переводят на безмолочные смеси.
В последние годы стала чаще встречаться негативная реакция на белок злаковых культур (глютен). Таким детям рекомендуется безглютеновая диета. Часто у детей-аллергиков применяют ротационную диету, позволяющую свести к минимуму риск развития аллергической реакции (определенные виды продуктов дают через 4 дня).
Важно! Чтобы быть здоровым, нормально расти и развиваться, ребенок должен полноценно питаться, есть творог, кефир, мясо, рыбу, злаки, фрукты и овощи. Сажать малыша на диету можно только по рекомендации врача.
Уход
Грамотный уход за кожей — это основа лечения атопического дерматита. Увлажнять кожные покровы с помощью эмолентов необходимо каждый день. Если родители будут правильно ухаживать за малышом, риск обострений значительно снизится.
Эмоленты — это жирные вещества, которые обеспечивают увлажнение и смягчение кожи. Они закрепляются на эпидермисе, образуя тонкую пленку, препятствующую потере влаги. Требования к этим средствам зависят от стадии болезни и особенностей кожных проявлений. Врачи рекомендуют использовать:
- лосьоны и термальную воду, если мокнет кожа и имеются участки повреждений;
- молочко, легкий крем при шелушении (перед нанесением нужно аккуратно и нежно почистить ребенка);
- жирные мази при выраженной сухости;
- обязательные купания со специальными эмульсиями, затем помазать кремами в острую фазу болезни.
Дерматологи дают следующие советы:
- днем пользоваться лосьонами, молочком, гелями, бальзамами;
- ванны принимать ежедневно перед сном, при очень сухой коже — купать малыша можно чаще, с обязательной обработкой кремами (смягчить воду помогут фильтры и добавки: отвар из семян льна или овсяных хлопьев);
- средства использовать до 4 раз в сутки.
Рейтинг кремов постоянно пополняется новыми образцами, узнавать, какой именно из них подойдет конкретному ребенку, нужно у врача. Самый простой и бюджетный эмолент — это вазелин (вазелиновое масло). Топовые представители могут содержать в составе витамин Е, витамин В3, никотиновую кислоту, растительные компоненты, продукты пчеловодства и т. д.
Важно! Распорядок дня должен быть составлен с учетом необходимости систематической обработки кожных покровов.
Профилактические меры
От рациона беременной женщины и наследственности ребенка зависит, будет ли малыш потом всю жизнь сражаться с пищевой аллергией. Поэтому беременным и кормящим грудью женщинам не рекомендуют злоупотреблять продуктами из списка высокоаллергенных. Важно также вовремя лечить токсикоз и другие болезни, чтобы не допустить осложнений и агрессивной терапии.
Аллергия — частое явление у детей, чьи мамы курили во время беременности или в первые годы жизни ребенка. В зоне риска также люди, которых в детстве слишком рано отлучили от груди. Медики рекомендуют использовать грудное вскармливание как можно дольше.
Профилактика пищевой аллергии для взрослого заключается в ограничении употребления пищи с аллергенами, отказе от вредных привычек (алкоголь, курение), укреплении иммунитета. Кожа человека, склонного к любому из дерматитов, часто повреждается. Поэтому стоит позаботится о ее восстановлении и уходе за ней. Для ускорения регенерации кожи и предотвращения рецидива дерматита врачи советуют пользоваться увлажняющими и ранозаживляющими средствами.
Поделиться с друзьями
Оцените статью
Возможные осложнения
Основное осложнение при атопическом дерматите — это вторичное инфицирование пораженной кожи. Инфекция может быть:
- бактериальная (чаще стафилококк и стрептококк);
- грибковая (грибы рода кандида и т. д.);
- вирусная (герпетическая).
Присоединение герпетической инфекции может протекать в виде тяжелой формы заболевания — генерализованной экземы Капоши с возможным летальным исходом. Это крайне редкая патология, которая требует срочной врачебной помощи, госпитализации в стационар и грамотного лечения.
Важно! Вылечивать осложнения гораздо тяжелее, чем неосложненный воспалительный процесс, поэтому не стоит запускать ситуацию и своевременно обращаться к врачу.
Профилактика атопического дерматита у детей
Антигенные нагрузки в виде токсикоза беременных, приём беременной лекарственных препаратов, профессиональные вредности, высокоаллергенное питание – всё это способно спровоцировать обострение аллергического заболевания у новорождённого.
Беременным женщинам группы риска рекомендуется избегать контакта с любыми видами аллергенов:
- пищевых;
- профессиональных;
- бытовых.
Профилактикой аллергии у грудничков может явиться естественное, максимально длительное грудное вскармливание, рациональное использование лекарственных средств, лечение болезней пищеварительной системы.
Прогноз
Атопический дерматит вылечить полностью нельзя, так как он связан со структурными наследуемыми особенностями кожи. Современная медицина помогает побеждать обострения болезни и позволяет излечиваться на длительный период времени. Сколько будет длиться ремиссия и как именно будет жить с дерматитом ребенок, во многом зависит от родителей малыша.
Прогноз обусловлен тяжестью заболевания, возрастом больного, наличием осложнений и распространенностью процесса. У половины детей симптомы со временем проходят. У остальных болезнь приобретает хронический характер.
Сама по себе детская экзема опасности для жизни не представляет. Однако она сильно влияет на образ жизни маленького пациента, его физическое и психоэмоциональное состояние. При грамотной профилактике рецидивов и выполнении врачебных рекомендаций прогноз благоприятный.
Особенности. Заразно ли заболевание?
Только вирусные и бактериальные инфекции могут передаваться от человека к человеку. Дерматиту и аллергии это не свойственно. Но предрасположенность к этим болезням можно унаследовать. Когда один из родителей страдает от частых вспышек аллергического дерматита, медики дают 25%, что болезнь проявится у ребенка. Если оба родителя предрасположены к кожным болезням, риск передать склонность дерматит малышу вырастает до 75%.
К особенностям пищевого дерматита относится также риск сезонных обострений болезни. Спровоцировать его может употребление сезонного высокоаллергенного продукта в больших дозах. Например, клубники летом или цитрусовых зимой. Весной и осенью иммунитет обычно ослаблен, что также дает повод для возникновения пищевого дерматита.
Профилактика обострений
Главный вопрос, который встает перед родителями больного ребенка, — что делать, чтобы не было рецидивов, так как вылечить навсегда болезнь нельзя. Реабилитация малыша после обострений и их профилактика основана на двух главных моментах:
- исключить контакт с провоцирующими факторами внешней среды (шерсть животных, домашняя пыль, укусы насекомых, пыльца растений и т. д.);
- обеспечить ежедневный грамотный уход за кожей с использованием специальных средств, сохраняющих влагу на коже.
Общие рекомендации для больных атопическим дерматитом следующие:
- максимально ограничить взаимодействие с раздражителями, вызывающими обострение болезни;
- во время обострения надевать хлопчатобумажные носки и перчатки;
- носить просторную одежду из чистого хлопка;
- коротко стричь ногти;
- использовать гипоаллергенные мыло, шампунь и прочие моющие средства и косметику с увлажняющим эффектом соответственно возрасту;
- мыть ребенка ежедневно по 10 минут в теплой мягкой воде (не выше 37–38 градусов, оптимально -33°C ) без хлора;
- для стирки одежды и белья использовать специальные детские жидкие моющие средства (не стиральный порошок);
- новые вещи стирать перед тем, как надеть;
- поддерживать в комнате влажность воздуха более 60% и температуру не выше 21 градуса, так как из-за жары и повышенного потоотделения может ухудшиться состояние кожи;
- систематически проводить влажную уборку, кварцевание и сквозное проветривание помещения;
- убрать все пылесборники, игрушки из некачественных материалов, шерстяные вещи, опасные вещества и т. д.;
- обеспечить малышу адекватное питание, режим, распорядок дня и быт;
- готовиться к прогулкам на свежем воздухе (учитывать негативное влияние погодных условий, подбирать оптимальную одежду по сезону (весна, зима, лето), при выраженной инсоляции покрывать кожные покровы солнцезащитными средствами и т. д.)
- излечивать очаги хронической инфекции, чтобы минимизировать риск вторичного инфицирования при рецидивах;
- находиться на диспансерном наблюдении у педиатра;
- избегать физического и эмоционального напряжения, так как обострения могут возникать на нервной почве.
Нередко ребенок испытывает психологический дискомфорт от своей болезни. В детском саду или школе его могут сторониться сверстники, думая, что сыпь заразная. Эмоциональные проблемы способны перерасти в депрессию, что плохо скажется на течении болезни и общем состоянии малыша. Поэтому малыша нужно обучать, предоставлять ему информацию о его здоровье.
Родители маленьких мальчиков и девочек, а также подростки с атопическим дерматитом должны знать общие аспекты этиологии, патогенеза и клинической картины болезни, еще правила использования медицинских препаратов. Независимо от того, будет ли проводиться лечение у подростка или младенца, избавляться от симптомов экземы нужно под контролем врача.
Клинические исследования
Кремы «Ла-Кри» для чувствительной кожи и крем «Ла-Кри» для сухой кожи рекомендованы Санкт-Петербургским отделением Союза педиатров России.
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции » для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Ответы на частые вопросы
— Можно ли ребенку на море (бассейн)?
На море явления атопического дерматита проходят, так как там практически 100-процентная влажность и кожные покровы не испытывают дефицита влаги. Ребенку с таким диагнозом отдых на море не запрещен при условии, что будут соблюдены все меры предосторожности и адекватный уход. Купаться в бассейне, где хлорированная вода, нежелательно.
— Можно ли ставить прививки?
Атопический дерматит не является абсолютным противопоказанием для вакцинации. Ставить Манту, стандартные детские прививки («Пентаксим», гепатит В и т. д.) в большинстве случаев можно, но только в период стойкой ремиссии и с одобрения педиатра.
— Можно ли делать массаж при заболевании?
Да, массаж можно делать вне обострений.
— Дают ли ребенку инвалидность?
Обычно инвалидность детям с атопическим дерматитом не дается. Исключения бывают при тяжелом течении болезни, с диффузным поражением кожи и частыми рецидивами и осложнениями. Этот вопрос решается индивидуально с лечащим доктором и экспертами МСЭ.
Способы терапии
Для лечения дерматита, вызванного аллергией, в первую очередь, назначают антигистаминные препараты.
Совет! Болезнь имеет свойство прогрессировать, поэтому необходимо обратиться к врачу нужно сразу после появления первых признаков.
Кроме того, необходимо удалить из организма опасный аллерген, попавший в организм вместе с пищей. Чтобы лечение приносило результаты, больной сразу же переводится на гипоаллергенную диету. Кроме того, рекомендуется витаминотерапия. Для лечения взрослых пациентов рекомендуется следующая схема:
- проведение очистительных клизм для выведения из организма аллергена;
- прием сорбентов и мочегонных средств, целью назначения этих препаратов также является с наиболее быстрое выведение аллергена;
- для укрепления организма рекомендуется введение препаратов хлористого кальция и тиосульфата натрия. Препараты вводятся внутривенно;
- препараты антигистаминных препаратов перорально;
- при тяжелом течении назначается гормональная терапия – прием препаратов с содержанием глюкокортикостероидов.
Если заболевание было выявлено на ранних стадиях, то достаточно использовать антигистаминные препараты наружно и внутренне. Этого лечения будет достаточно. В случае тяжелого течения, когда появляются обширные мокнущие поверхности с признаками нагноения, необходимо более серьезное лечение. Помимо антигистаминных средств, назначается:
- прием антибиотиков или антигрибковых препаратов (в зависимости от вида присоединенной инфекции);
- мази с содержанием кортикостероидов (наружно).
Медикаменты
Назначать медикаментозное лечение необходимо индивидуально с учетом клинической картины. Так, при легком течении заболевания назначают следующие антигистаминные средства:
- Супростин;
- Лоратадин;
- Кларитин и пр.
Курс приема антигистаминных средств продолжается 1-2 недели. Длительность приема и дозировка определяется индивидуально. Для наружного применения назначают мази или гели с содержанием антигистаминов. Примером такого средства является Фенистил гель. Кроме того, могут быть назначены следующие медикаменты для внутреннего применения:
- сорбенты: активированный уголь, Энетеросль и пр.;
- поливитаминные комплексы;
- пробиотики для восстановления микрофлоры кишечника – Линекс, Бифиформ и пр.;
- антибиотики необходимы при присоединенной бактериальной инфекции – Доксициклин, Суммамед и пр.
Для местного применения используют:
- средства, оказывающие противовоспалительное действие – Апридерм, Элоком и пр.;
- мази, ускоряющие скорость регенерации – Солкосерил, Бепантен и пр.;
- препараты, содержащие кортикостероиды – Афлодерм, Элоком и пр.;
- местные антисептики – раствор Хлоргекседина, Фукорцин и пр.
Средства гомеопатии
Гомеопатические средства используют в составе комплексного лечения, самостоятельное их применение недостаточно эффективно. Гомеопаты рекомендуют средства, содержащие экстракты:
- ромашки аптечной;
- крапивы;
- вечерней примулы.
Физиотерапия
Для более быстрого заживления кожи рекомендуют проводить следующие физиотерапевтические процедуры. Вид процедур, а также их количество определяется врачом. Чаще всего, назначают:
- Электрофорез с димедролом или хлористым кальцием. Эта процедура эффективно снимает зуд и отек.
- Использование ультрафиолета. Дозированное облучение стимулирует быстрое заживление кожи.
- Аппликации на воспаленную кожу с озокеритом. Процедура увлажняет, предупреждает шелушение.
- Электросон. Процедура показана пациентам с нестабильной нервной системой.