Лейкоз – это злокачественное поражение тканей костного мозга, которое нарушает работу этой системы, в результате количество белых и красных телец теряет своё соотношение и человек начинает погибать. Болезнь может быть диагностирована в разном возрасте, поэтому очень важно обращать внимание на первые симптомы, чтобы вовремя обращаться к докторам. Сегодня лечение лейкоза за границей осуществляется по новым технологиям, поэтому можно надеяться на хорошие результаты.
На начальных этапах, если у человека крепкий организм, болезнь себя может никак не проявлять. Возможно, будут какие-то незначительные отклонения от нормы, на которые никто даже не обратит внимание. Реальные симптомы появляются уже гораздо позже. Некоторые люди годами болеют и даже не подозревают об этом, а когда обращаются к специалисту, то заболевание уже находится на запущенном этапе.
Чтобы подобного не происходило, следует обязательно один раз в год проходить check-up. Процедура не занимает много времени, но с её помощью можно определить, какие в организме имеются отклонения от нормы.
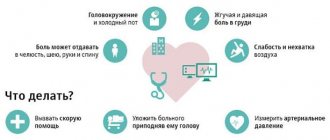
На начальной стадии лейкоза можно обратить внимание на появление странной простуды. Странной, потому что с ней она не имеет ничего общего, кроме симптоматики.
Человек замечает:
- сонливость;
- слабость;
- мышечную боль;
- головную боль;
- отёчность слизистой;
- глазную слезоточивость.
Думая, что все эти моменты точно указывают на вирусное заболевание, люди активно принимают целый ряд препаратов,
который устраняет лишь физическое проявление проблемы и размывает симптоматику. На время проблема действительно не даёт о себе знать, а человек убеждён в том, что его простуда вылечена, но только до тех пор, пока лейкемия не перейдёт на следующую стадию, где симптомы имеют совсем другой характер.
Лейкоз у детей
Лейкоз – самая распространенная форма рака у детей и подростков, занимая по частоте, в различных странах, одну из трех лидирующих позиций. Примерно 75% лейкозов у детей составляет острый лимфобластный лейкоз. Данная форма чаще диагностируется у детей в возрасте от 2 до 4 лет. Чаще болеют мальчики.
Острый миелобластный лейкоз занимает большую часть из оставшихся 25%. Этот тип распространен в более широком возрастном диапазоне, но частота его выявления несколько увеличивается в первые 2 года жизни, а также у подростков.
В период с 2006 по 2010 годы частота развития острого лимфобластного лейкоза среди тинейджеров 15-19 лет вдвое превысила частоту острого миелобластного лейкоза. В то же время, в возрастной группе от 25 до 29 лет частота развития острого миелобластного лейкоза оказалась на 57% выше, чем лимфобластного.
Пересадка костного мозга
Метод относится к иммунотерапии, является пересадкой костного мозга или его стволовых клеток. Подобные операции делаются лишь в самых передовых клиниках, которых насчитывается небольшое количество. В них обращаются пациенты всего мира. Для самой операции в основном используют биологический материал близкого родственника, но нередко донорами становятся посторонние люди.
Внимание! Клиники дают возможность онкологическим больным после выздоровления иметь здоровое потомство. Это делается посредством забора и хранения здоровых клеток, отвечающих за репродукцию. К сожалению, такие операции очень дорого стоит.
Причины
Установить конкретную причину развития лейкоза до сих пор не удалось. Отмечается некоторая связь заболевания с хромосомными аномалиями. В частности, у всех больных хроническим миелобластным лейкозом и у некоторых больных острой формой данного заболевания в лейкоцитах и костном мозге обнаруживается патологическая «Филадельфийская хромосома». Данная патология относится к разряду приобретенных. Она не является врожденной и не передается от родителей к детям.
Также выявлена связь с острым миелобластным лейкозом таких заболеваний, как:
- Синдром Дауна;
- Синдром Блума;
- Анемия Фанкони;
- Синдром Вискотта-Олдрича и другие иммунодефицитные состояния.
Факторами риска развития лейкоза являются:
- Радиация. Люди, подвергшиеся воздействию высоких доз радиации, имеют повышенный риск развития различных форм лейкозов. В данный момент проводится ряд исследований, призванных определить степень влияния рентгеновского излучения (рентгенологическое исследование и компьютерная томограмма) на развитие лейкоза;
- Курение повышает риск развития острого миелобластного лейкоза;
- Бензин. Длительное воздействие паров бензина повышает риск развития хронического или острого миелобластного лейкоза;
- Химиотерапия. Онкологические больные, получающие лечение специальными противораковыми препаратами, имеют повышенный риск развития острого миелобластного или лимфобластного лейкоза;
- Миелодиспластический синдром и другие гематологические заболевания.
Наличие одного или даже нескольких факторов из перечисленных не означает, что человек заболеет лейкозом. У большинства таких людей никогда не отмечается развитие характерных для лейкоза симптомов.
Коротко о лейкозе: что это такое и сколько живут с ним?
Что означает лейкоз? Это когда нормальный процесс созревания лейкоцитов нарушается и переходит в злокачественную форму.
К белым кровяным тельцам относятся:
- гранулоциты;
- лимфоциты;
- базофилы;
- нейтрофилы.
и так далее. Соответственно указанному списку различаются и формы лейкоза, каждая из которых требует своего индивидуального лечения. Однако прежде чем приступить к разработке программы лечения у пациента должна быть четко диагностирована конкретная форма заболевания.
Симптомы
Симптомы лейкоза варьируют в зависимости от типа и течения заболевания. Лейкозы классифицируются на 4 основных группы:
- Острый миелобластный лейкоз
- Хронический миелобластный лейкоз
- Острый лимфобластный лейкоз
- Хронический лимфобластный лейкоз
Кроме того, течение лейкоза во многом зависит от таких факторов, как возраст больного и причина, приведшая к заболеванию.
Симптомами, общими для всех типов лейкоза, являются:
- Частые инфекционные заболевания
- Простуда, лихорадка
- Озноб
- Потеря аппетита, истощение, снижение массы тела
- Боль в животе
- Увеличение лимфатических узлов
- Общее недомогание
- Частые боли в костях и суставах
Классификация
В зависимости от количества лейкоцитов в периферической крови выделяют несколько типов болезни. Это лейкемический, сублейкемический, лейкопенический и алейкемический лейкоз. По особенностям развития выделяют острую и хроническую патологии. На первую приходится до 60% случаев, при ней наблюдается быстрый рост популяции бластных клеток, которые не созревают.
Острый тип заболевания подразделяется на виды:
- лимфобластный – диагностирован в 85% случаев у заболевших детей 2–5 лет. Опухоль формируется по лимфоидной линии, состоит из лимфобластов;
- миелобластный – поражение миелоидной линии кроветворения, отмечен в 15% случаев у детей, больных лейкозом. При нем разрастаются миелобласты. Лейкоз этого вида делится на миеломонобластный, промиелоцитарный, монобластный, мегакариоцитарный, эритроидный;
- недифференцированный – характеризуется ростом клеток без признаков отличий, представлен однородными мелкими стволовыми бластами.
Болезнь развивается медленно, характеризуется избыточным ростом зрелых неактивных лейкоцитов. При лимфоцитарной форме заболевания развиваются В- и Т-клетки (лимфоциты, отвечающие за поглощение чужеродных агентов), при миелоцитарной – гранулоциты.
При классификации хронического лейкоза выделяют ювенильный, детский, взрослый типы, миеломную болезнь, эритремию. Последняя характеризуется лейкоцитозом и тромбоцитозом. При миеломном типе растут плазмоциты, нарушается обмен иммуноглобулинов.
Симптомы лейкоза у детей
При постановке диагноза острый лейкоз симптомы у детей проявляются по типу неврологических расстройств (сонливость, вялость, ухудшение аппетита, недостаток массы тела), после чего состояние ребенка резко ухудшается и развивается характерная картина заболевания.
При подозрении на лейкоз у детей симптомы могут проявляться в виде:
- Рвоты
- Потери аппетита
- Снижения массы тела без видимой причины
- Головной боли
- Неконтролируемых припадков, сопровождаемых кожными проявлениями (подкожные кровоизлияния)
В некоторых случаях отмечается увеличение печени и селезенки, которое внешне проявляется выпячиванием и уплотнением живота.
Дети с лейкозом в большей степени подвержены различным инфекционным заболеваниям, при этом применение антибактериальных препаратов может не привести к улучшению состояния больного.
Такие больные более тяжело переносят даже мелкие царапины и порезы. Кровь сворачивается гораздо дольше, чем у здорового человека, что приводит к частым кровотечениям.
Если у ребенка, больного лейкозом, появились боли в суставах и костях, то это может указывать на распространение раковых клеток в эти участки тела.
Почему возникает это заболевание
Лейкемия – это, пожалуй, одно из тех заболеваний, про которые можно сказать: болеют все
, независимо от возраста, пола, социального положения, религиозной принадлежности или иных факторов.
От чего появляется лейкоз? В качестве причин можно выделить следующие:
- Ионизирующее излучение.
- Вирусная инфекция. Здесь необходимо пояснить: клетки перерождаются в злокачественные лишь в некоторых случаях; наибольшая опасность такого перерождения существует при инфицировании ВИЧ.
- Наследственность. Если у пациента в роду были родственники, переболевшие лейкозом, у самого пациента увеличивается вероятность возникновения такого недуга.
- Генетическая поломка.
- Вредные привычки, в частности, курение.
Теперь вы знаете, от чего лейкоз может возникнуть. Есть причины, которые человек в состоянии предотвратить сам – например, ионизирующее излучение, отказ от вредных привычек, укрепление иммунитета с целью недопущения вирусных и других заболеваний; если они всё же наступают – своевременное и адекватное лечение.
Однако на генетику и на наследственность человек не в силах повлиять.
Симптомы лейкоза у взрослых
Симптомы лейкоза у взрослых схожи с описанными выше симптомами у детей. Лейкоз начинается с гриппоподобных проявлений. Больной подвержен частым инфекционным заболеваниям, появляется лихорадка, озноб, повышенная утомляемость.
Частые инфекции являются следствием нарушения функций лейкоцитов. Патологические иммунные клетки, продуцируемые в большом количестве, являются неактивными и не способны адекватно бороться с вирусами и бактериями, поступающими в организм. Накопление таких клеток в красном костном мозге является причиной снижения продукции тромбоцитов. В результате их недостаток приводит к повышенной кровоточивости и появлению подкожных кровоизлияний (петехиальная сыпь).
Симптомы острого лимфобластного лейкоза на ранней стадии проявляются в виде ОРВИ (общее недомогание, слабость, лихорадка). В дальнейшем появляются характерные признаки онкологического заболевания. Боль в костях и суставах постепенно усиливается и становится более выраженной, чем у детей. Отмечается ухудшение аппетита, снижение массы тела и боль в животе из-за увеличения печени и селезенки. У больного увеличиваются лимфатические узлы. Их пальпация может быть болезненной. Также, повышается кровоточивость из мест травм и порезов.
Симптомы лейкоза развиваются в зависимости от места накопления патологических клеток. По мере прогрессирования лейкоза появляется мозговая симптоматика, характеризующаяся размытостью зрения, рвотой и вестибулярными расстройствами. У всех больных развивается одышка, продолжительные приступы кашля.
Симптомы острого лейкоза включают:
- Головные боли
- Рвота
- Спутанность сознания
- Снижение тонуса мышц, невозможность контролировать движения конечностей
- Судороги
В зависимости от поражаемого органа отмечаются признаки поражения пищеварительной системы, почек, легких, сердца и половых органов.
Отличием острого лейкоза является стремительное развитие симптомов и, как следствие, быстрая диагностика заболевания. У больных хроническим лейкозом симптомы проявляются только в поздних стадиях, что обусловливает запоздалую диагностику. Основываясь на собственном опыте и на многочисленных исследованиях, исследователи выяснили, что патологические лейкоциты обнаруживаются в крови пациентов уже за 6 лет до развития клинических проявлений лейкоза.
Характеризующие хронический лейкоз симптомы развиваются постепенно, что делает данное заболевание непохожим на другие виды рака. Начальными признаками хронического лейкоза являются:
- Частые инфекционные заболевания (снижение уровня гаммаглобулинов, отвечающих за поддержание работы иммунной системы, приводит к развитию ее несостоятельности и делает невозможным сопротивление болезнетворным возбудителям)
- Кровоточивость, сложно останавливаемые кровотечения (из-за снижения количества здоровых тромбоцитов)
- Увеличение селезенки
- Чувство распирания в желудке, быстрое насыщение
- Беспричинное снижение веса
У больных хроническим миелобластным лейкозом клинические проявления развиваются на более поздних стадиях. Среди них выделяют (в дополнение к описанным выше):
- Высокий уровень лейкоцитов в крови и костном мозге
- Повышенное потоотделение, особенно в ночное время
- Головная боль, лихорадка
- Бледность кожных покровов
Единственным ранним признаком хронического лимфобластного лейкоза является повышенный уровень лимфоцитов в крови. По мере прогрессирования заболевания больные отмечают ухудшение самочувствия и увеличение лимфатических узлов.
При переходе к более поздним стадиям к описанным симптомам присоединяется анемия. Из-за недостаточного количества производимых антител к патогенным микроорганизмам риск развития инфекционных осложнений значительно повышается. Эта стадия также характеризуется увеличением и ощущением болезненности в области селезенки.
Патологически высокий уровень лейкоцитов может привести к развитию нарушений зрения (кровоизлияние в сетчатку), появлению «звона в ушах», появлению неврологических изменений, продолжительной эрекции (приапизм) и развитию инсульта.
Диагностика
Выявить рак крови у мужчин позволяют различные лабораторные исследования. Эффективным является проведение комплексного обследования. Применяются такие методы:
- общий анализ крови;
- биохимический анализ крови;
- анализ костного мозга и ликвора;
- иммуногистохимия;
- цитогенетический анализ.
О наличии патологии говорят такие показатели как сниженное количество лейкоцитов, тромбоцитов, эритроцитов, недостаточный уровень гемоглобина, повышенный СОЭ.
Для анализа прочих биоматериалов производят пункцию костного мозга, забор материала из лимфатических узлов, селезенки, уплотнений на коже.
После выявления рака крови необходимо определить патологические изменения, которые произошли в различных органах и системах организма мужчины по причине онкологии. Для этого применяют такие методы исследования как УЗИ (обследование почек, селезенки, печени), рентгенография (обследование костной системы), магнитно-резонансная томография (исследование головного мозга).
Лечение
Лечение лейкоза должно проводиться только в специализированных центрах врачом, имеющим соответствующий сертификат. Если выполнить данные правила не представляется возможным, лечащий врач должен обязательно обсудить и составить план лечения совместно с таким специалистом.
Выбор плана лечения зависит от типа лейкоза, возраста пациента, наличия патологических лейкоцитов в спинномозговой жидкости, а также от проводившегося ранее лечения.
Методы лечения
К основным методам лечения лейкоза относятся:
- Химиотерапия
- Биологический метод лечения
- Лучевая терапия
- Трансплантация костного мозга (стволовых клеток)
Если заболевание диагностировано на поздних стадиях, и у пациента отмечается увеличение селезенки, то дополнительным методом лечения является удаление селезенки.
Лечение больных острым лейкозом необходимо начинать незамедлительно. Цель терапии – достижение ремиссии. В последующем, после исчезновения клинических проявлений заболевания, пациент продолжает получать профилактическое лечение. Это называют поддерживающей терапией.
Больные бессимптомным хроническим лейкозом могут не нуждаться в немедленном лечении. Таким пациентам назначается наблюдение и тщательный мониторинг состояния. Лечение начинают при появлении или ухудшении симптомов заболевания.
В настоящее время проводится ряд крупных клинических исследований по применению новых методов и препаратов для лечения лейкоза. По желанию пациента, он может принять участие в исследовании. Для получения большей информации проконсультируйтесь с лечащим врачом.
В дополнение к основному курсу пациенту может понадобиться прием анальгетиков и другое симптоматическое лечение для борьбы с проявлениями заболевания, побочными эффектами химиотерапии или нормализации эмоционального состояния.
Химиотерапия- наиболее распространенный метод лечения лейкоза. Он предполагает применение лекарственных средств для подавления роста или разрушения измененных раковых лейкоцитов. В зависимости от типа лейкоза пациенту назначается одно- или многокомпонентная химиотерапия.
Введение препаратов может производиться различными методами, в том числе и напрямую в спинномозговой канал. Это может осуществляться двумя способами:
- Спинномозговая пункция (введение лекарственного средства через специальную иглу в нижней, поясничной, части спинномозгового канала)
- Резервуар Оммайя – специальный катетер, устанавливаемый в спинномозговой канал, конец которого выводится и укрепляется на волосистой части головы. Он позволяет производить многократное введение препаратов без необходимости повторных пункций спинномозгового канала
Химиотерапия проводится в виде циклических курсов: между курсами лечения обязательно присутствуют восстановительные паузы. Допускается проведение химиотерапии амбулаторно или на дому (в зависимости от типа и методов введения лекарств).
Новое слово в лечении лейкоза – направленная терапия – это метод, при котором производится воздействие только на патологические клетки без нанесения вреда здоровым тканям организма. Первый разрешенный метод направленной терапии получил название Gleevec.
Биологические методы
Данный метод предполагает стимуляцию естественных защитных механизмов для борьбы с раком. В зависимости от типа лейкоза применяются:
- Моноклональные антитела (связываются с патологическими лейкоцитами в крови и костном мозге и вызывают их гибель)
- Интерферон (натуральный препарат, тормозящий рост раковых клеток)
Лучевая терапия (радиотерапия)
Это метод, основанный на применении высокочастотного радиационного облучения для воздействия на раковые клетки. В ходе облучения специальное устройство посылает пучки сквозь селезенку, мозг и другие части тела, где накапливаются лейкемоидные клетки. Некоторые пациенты получают облучение всего тела. Обычно тотальное облучение производится перед пересадкой костного мозга.
Пересадка стволовых клеток
Пересадка стволовых клеток позволяет проводить лечение повышенными дозами химиопрепаратов или усиленной радиотерапии. После того, как были разрушены и патологические, и нормальные клетки, производится пересадка здоровых стволовых клеток в костный мозг. В дальнейшем пациенту переливают стволовые клетки через катетер, устанавливаемый в крупную вену (на шее или в области груди). Из пересаженных клеток развиваются новые, здоровые клетки крови.
Среди методов трансплантации выделяют:
- Пересадку костного мозга
- Пересадку стволовых клеток периферической крови
- Переливание крови из пуповины (для детей без подходящего донора)
Кроме донорских могут быть использованы собственные клетки больного. Перед началом лечения производится забор стволовых клеток из костного мозга пациента. После проведения химио- или радиотерапии клетки размораживают и пересаживают обратно пациенту.
Ведущие клиники в Израиле
Ассута
Израиль, Тель-Авив
Ихилов
Израиль, Тель-Авив
Хадасса
Израиль, Иерусалим
И, несмотря на тот факт, что рак не принято считать наследственной патологией, специалисты обнаружили существование предрасположенности к определенным формам онкологии у некоторых людей.
Перечень факторов, которые могут привести к возникновению рака крови, включают:
- Ионизирующее облучение, осуществляемое во время лучевой терапии либо после каких-либо техногенных катастроф;
- Вредные привычки. Алкогольные напитки и табакокурение провоцируют увеличение внутриклеточных мутаций;
- Возникновению рака крови способствуют хронические болезни кроветворной системы, синдром Ли-Фраумени, синдром Дауна и ВИЧ-инфицирование;
- Контакт человека с бензолом, активно используемым в хим. промышленности.
Побочные эффекты лечения
| Химиотерапия | Побочным эффектом химиотерапии является повреждение:
| ||
| Биологические методы | Биологические методы могут вызывать гриппоподобные симптомы, сыпь, кожный зуд. | ||
| Радиотерапия | Последствиями радиотерапии являются: чувство усталости, покраснение, сухость кожи. | ||
| Трансплантация стволовых клеток | Наиболее тяжелым осложнением является реакция «трансплантат-против-хозяина». Это состояние возникает у пациентов, получивших донорские стволовые клетки. Оно проявляется острым необратимым поражением различных органов, в том числе печени, кожи и желудочно-кишечного тракта. Эффективность лечения данного состояния не превышает 10-15%. | ||
Остальные последствия зависят от области облучения.
Прогноз
Прогноз при лейкозах зависит от множества факторов: возраст пациента, стремительность развития болезни, конкретный вид лейкоза, время, когда началась химиотерапия, реакция организма на лечение и т.д.
Если речь идет о пациенте не старше 60 лет, при стандартном лечении срок выживаемости – не более 6 лет. Если больной перешагнул эту возрастную рамку, можно говорить от 10-процентной вероятности того, что больной проживёт 5 лет.
Иногда после лечения случаются рецидивы. У таких пациентов прогноз всегда хуже, хотя бывают и исключения – когда организм при лечении рецидива лучше отвечает на терапию, чем при первичном лечении заболевания.
Подводя итог, скажем так: всё зависит от конкретного случая и прогнозы делаются врачами глубоко индивидуально.