Гонорея – это инфекционное заболевание, возбудителем которого являются гонококки. Успешно лечится антибиотиками при условии своевременной диагностики. Без адекватной терапии грозит развитием осложнений вплоть до летального исхода. Относится к числу самых часто встречающихся инфекций, передающихся половым путем. Ежегодно в мире регистрируется около 60 миллионов новых случаев возникновения этого опасного заболевания.
Гонорея- одна из наиболее часто встречающихся ИППП
Как выявляют гонорею у женщин
При выявлении случая гонореи необходимо обследовать людей, которые в течение месяца до появления у больного симптомов инфекции имели с ним сексуальный контакт. Если имеет место бессимптомное течение болезни, нужно обследовать тех, кто вступал в половую связь с больным за последние два месяца до диагностики. Также к обследованию нужно привлечь всех, кто находился в бытовых контактах с пациентом. Кроме того, необходимо обратить особое внимание на состояние здоровья детей больных женщин. Заболевший персонал к работе не допускается.
Частые вопросы врачу
Подбор препаратов должен осуществляться индивидуально
Сколько еще?
Здравствуйте. Несколько дней назад у меня появились неприятные симптомы, которые подтолкнули меня на посещение дерматовенеролога. Доктор диагностировал у меня острую гонорею и назначил лечение. Я принимаю все препараты в соответствии с рекомендациями, но симптомы не проходят. Что это может значить?
Здравствуйте. Лечение гонореи довольно трудоемкий процесс, однако если за 5-7 дней терапии не наблюдается никаких положительных результатов можно заподозрить несколько вариантов: либо возбудитель имеет высокую устойчивость к назначенному вам антибиотику (в таком случае нужно сдать анализ на чувствительность к антибиотикам и выбрать другой препарат), либо же вы забыли о том, что ваш половой партнер также нуждается в диагностике гонореи, а возможно и в ее лечении, в следствии чего вероятно происходит постоянный контакт с возбудителем и повторное заражение.
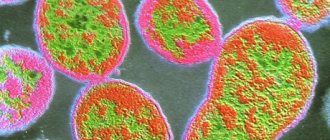
Возбудитель гонореи
Возбудитель гонореи – грамотрицательная бактерия Neisseria gonorrhoeae, относится к парным коккам, имеет бобовидную форму. Располагаются гонококки внутри клеток, в пределах цитоплазмы лейкоцитов. Эти организмы отличаются повышенной чувствительностью к различным внешним факторам. Они гибнут, когда температура поднимается всего до 55 градусов. Также для них губительны попадание солнечного света и высыхание. Хороший эффект дает обработка антисептическими растворами. Бактерия остается жизнеспособной, находясь в свежем гное. После его высыхания гонококк гибнет.
Возбудители гонореи не способны двигаться, спор они не образуют. У этих организмов имеются очень тонкие нити, благодаря которым они могут удерживаться на поверхности эпителиальных клеток, эритроцитов, мужских половых клеток — сперматозоидов.
Сверху каждая бактерия покрыта слоем особого вещества и как бы находится в капсуле. Поэтому разрушение таких организмов затруднено. Лечение осложняется тем, что возможна размещение возбудителя внутри клеток эпителия, трихомонад и лейкоцитов.
Если курс лечения был назначен неправильно, могут появиться особые формы возбудителя – L-формы. От типичных организмов они отличаются по ряду биологических и морфологических характеристик. L-формы имеют вид шара, их окраска и размер могут быть разными. К антибактериальному препарату, который спровоцировал их формирование, такие гонококки чувствительности не проявляют. Это связано с тем, что они частично утратили свои антигенные свойства. Присутствие таких форм мешает правильной диагностике и сильно затрудняет антибактериальную терапию. Инфекция остается в организме благодаря превращению в вегетативные формы. После многолетнего применения антибиотиков для лечения гонореи сформировалось немало штаммов, способных производить лактамазу. Они стали устойчивы к препаратам, которые содержат лактамное кольцо.
Первый сигнал венерического заболевания
Гонорея начинает проявляться через неделю после заражения. Первые признаки можно спутать с легкими заболеваниями.
- Выделения, зуд. Их путают с молочницей, поэтому чаще лечение проводится на дому без рекомендаций врача. Как итог – осложнения гонореи.
- Спазмы внизу живота и рези при мочеиспускании. Эти проявления схожи с признаками цистита.
Невнимательное отношение к здоровью может сыграть злую шутку. Особенностью гонореи является стертая симптоматика. Первые признаки гонореи у женского пола должна заметить сама она, иначе при игнорировании патологического процесса может значительно пошатнуться здоровье.
После заражения появляются выделения. Это первый звонок болезни. Они будут желтыми или светлыми с мерзким запахом. По причине схожести симптомов с молочницей, женщины не торопятся с лечением, усугубляя картину.
При наличии эрозии шейки матки, инкубационный период болезни будет сокращен. Также этому способствуют трещины прямой кишки, кандидоз, повреждения слизистой.
Гонорея у девочек всегда протекает остро. Симптомы выражены – наблюдается отечность влагалища, слизистых, зуд, жжение. Имеют место гнойные выделения, болезненные ощущения во время опорожнения мочевого пузыря.
Пути передачи гонореи
Чаще всего заражение гонореей происходит через половой контакт. Причем для мужчин контагиозность составляет 25-50%, а для женщин это показатель больше (до 50-70%). Случаи передачи инфекции бытовым путем регистрируются не так часто. В быту редкими причинами заражения обычно становятся полотенца, белье, мочалки и т.д. Девочки подвержены риску бытового инфицирования больше, чем мальчики. Факты внутриутробного заражения подтверждены не были. Во время естественных родов может произойти заражение ребенка от инфицированной гонококком матери.
Сроки возникновения первых симптомов после заражения
Инкубационный период инфекции продолжается от 3 – 7 дней до 2 – 3 недель. Соответственно, первые признаки заболевания, как правило, появляются дней через 5. Укорочение или удлинение инкубационного периода находится в зависимости от защитных сил организма.
Если иммунитет очень ослаблен, то первые симптомы заболевания появятся в течение 24-48 часов (тяжело перенесенное инфекционное заболевание недавно, лечение стероидами, химиотерапия и прочее).
Позднее проявление гонореи связано либо с хорошим иммунитетом, либо с приемом после заражения антибиотиков по поводу других инфекций или с попыткой самолечения. С этим, и не только, связано, что первые симптомы гонореи практически незаметны.
Патогенез гонореи
Чаще всего инфекция развивается в слизистой цервикального канала, маточных трубах, уретре, больших вестибулярных и парауретральных железах. То есть поражению подвержены участки, которые выстилает цилиндрический эпителий.
После орально-генитальных половых контактов возможно развитие гонорейного стоматита, тонзиллита или фарингита. В результате анального контакта не исключен гонорейный проктит. Если инфекция попадает в глаза (например, при родах, когда ребенок проходит через родовые пути больной матери), возможен гонорейный конъюнктивит.
Стенки влагалища меньше подвержены развитию инфекционного процесса, поскольку их покрывает многослойный эпителий. Однако у детей, женщин зрелого возраста и беременных эпителий может истончиться или стать рыхлым. В таких случаях существует риск гонорейного вагинита.
Благодаря наличию нитей (пилей) попавшие в организм возбудители прикрепляются к эпителиальным клеткам. Потом бактерии проникают внутрь клеток, межклеточные щели и пространство под эпителием. Из-за этого эпителий начинает разрушаться и возникает воспалительный процесс.
В мочеполовых путях распространение инфекции идет от нижних отделов к верхним. При фиксации гонококков на сперматозоидах и при энтеробиозе внутри трихомонад продвижение происходит более быстро.
Бывают случаи, когда гонококк проникает в кровяное русло. Но такое бывает нечасто, поскольку сыворотка обладает бактерицидным действием. Если же это случилось, то происходит генерализация инфекционного процесса и возникают очаги болезни в других частях организма. Обычно поражаются суставы. Также возможны осложнения в виде гонорейного менингита или гонорейного эндокардита.
На попадание в человеческий организм гонорейной инфекции начинаются вырабатываться антитела. Но иммунитет не пожизненный и мало эффективный. Заразиться и заболеть можно повторно. Это связано, скорее всего, с тем, что гонококку свойственна антигенная вариабельность.
Мифы о заражении гонореей
И немного о мифах, которые придумывают мужчины женам или подругам в свое оправдание, когда у них обнаруживается гонококковая инфекция.
Миф 1 — Пользовался в бане мочалкой друга
Это невозможно. Гонорея в большинстве случаев передается от больного к здоровому человеку половым путем, причем вне зависимости от характера полового контакта (генитально-анальный, традиционный, петтинг).
Миф 2 — Заразился в общественном туалете, присев на унитаз
Также невозможно, по той же причине. Существуют описания случаев «бытового заражения», однако достоверность вызывает сильные сомнения, «подцепить» живой гонококк в туалете практически невозможно. Еще одним возможным путем заражения гонореей кроме полового контакта (это касается только женщин) является передача инфекции от больной женщины ребенку при рождении.
Миф 3 — Укусила уличная бродячая собака
Заражение от животных невозможно. У собак может встречается Neisseria canis, этот возбудитель является ближайшим родственником человеческого возбудителя гонореи Neisseria gonorrhoeae, но настоящей гонореей собаки не болеют.
Миф 4 — Сдавал кровь из вены в поликлинике и заразился
Невозможно. Возбудитель гонореи вне человеческого организма быстро погибает, он крайне неустойчив во внешней среде, погибает при попадании прямых солнечных лучей, и нагревании до 56С. Когда происходит забор крови в медицинских учреждениях применяются дезинфицирующие средства, что губительно действует на возбудителя гонореи. Температуру ниже 36С (температуру тела человека) гонококк плохо переносит, а при 18С погибает.
Миф 5 — Попил напиток, пиво, кофе из чужой кружки
Это невозможно, ни через питье, ни через еду и общую посуду заразится гонореей нельзя.
Миф 6 — Каждый день езжу в метро, грязные поручни — масса инфекций
Это невозможно. Возбудитель гонореи способен к жизнедеятельности только во влажной среде, при сухости внешней среды он погибает. Такая неустойчивость бактерии во внешней среде и объясняет то, что вероятность заражения через любые предметы очень маловероятна, для дальнейшей жизнедеятельности ему требуется только человеческое тело, поэтому его передача возможна только при близком непосредственном контакте с источником заражения — носителем гонореи, больным человеком.
Миф 7 — У меня до тебя была любимая девушка и гонорея «досталась» от нее
Такое объяснение возможно, если «бывшая любимая девушка» была у мужчины недавно. Первые симптомы гонореи возникают в течении первых 1-2 недель после заражения и не заметить их невозможно. Хронической гонореей принято считать вялотекущий воспалительный процесс, который длится свыше 2 месяцев. Кроме того, при провоцирующих факторах (переохлаждение, не соблюдение гигиены) возникает рецидив (обострение) со всеми характерными симптомами, не чувствовать которые невозможно — гнойные выделения из полового члена, зуд, боль, жжение при мочеиспускании.
Автор:
Коробов Никита Александрович врач-анестезиолог
Диагностика гонореи у женщин
Начинают диагностику с изучения анамнеза и физикального обследования пациентки. Затем назначают лабораторные исследования. Возбудитель инфекции обнаруживается при помощи бактериоскопического и бактериологического методов. Идентифицируется гонококк по таким основным критериям: является грамотрицательным, диплококк, находится внутри клеток.
Этот организм способен мутировать под воздействием внешних факторов, поэтому бактериоскопия идентифицирует его не всегда. Чувствительность метода – 45 – 80%, а специфичность – 38%. Чтобы своевременно выявить бессимптомные формы, лучше использовать метод бактериоскопии. Также этот способ рекомендован для обследования детей и беременных женщин. В специальной питательной среде осуществляют посев. Поскольку материал загрязнен посторонними формами флоры, выявление возбудителя гонореи может быть затруднено. Чтобы его было проще обнаружить, применяют селективную среду с антибиотиками. Если анализ нельзя провести сразу, материал оставляют в специальной транспортной среде. Когда культуры вырастают, проводят микроскопию, определяют чувствительность организмов к антибиотикам. Бактериологический метода имеет высокую чувствительность и специфичность (90-100% и 98% соответственно). Забор биологического материала для исследования проводят бактериологической петлей или ложечкой Фолькмана из уретры, влагалища, цервикального канала, прямой кишки или другого места, где может развиваться инфекционный процесс. Для забора материала из прямой кишки выполняют соскоб или делают смыв с использованием изотонического раствора натрия хлорида.
К другим лабораторным способам относятся:
ДНК-исследование, иммуноферментный, иммунофлюоресцентный. Но к их использованию прибегают нечасто.
Порядок выполнения диагностических процедур
1. Бактериоскопическое исследование
окрашенного материала, которые был взят из трех точек — U,V,C. В случае хронического течения гонореи гонококк обычно обнаруживается внеклеточно. При остром течении инфекции возбудитель находится внутри клеток.
2. Бактериологический анализ
, при котором оценивается чувствительность возбудителя к антибиотикам. Показанием к такому исследованию являются повторные отрицательные бактериоскопические результаты, обнаружение сомнительных организмов в мазках, подозрение на гонорею.
3. РИФ (реакция иммунофлюоресценции).
4. ИФА (иммунофлюоресцентный анализ).
5. Методы ПЦР И ЛЦР.
6. Провокационные пробы.
Если мазки и посевы не позволили выявить возбудителя, прибегают к провокационным пробам с применением термических, химических иммунологических методик. При таких исследованиях нужно соблюдать осторожность и принимать во внимание все возможные осложнения.
— Химическая.
Предполагает обработку уретры раствором нитрата серебра на глубину до 2 см, цервикального канала – до 1,5 см, прямой кишки – до 4 см раствором Люголя в глицерине.
— Биологическая.
Внутримышечно вводят гоновакцину (500 млн микробных тел). Также возможно совместное введение гоновакцины и пирогенала (дозировка – 200 МПД).
— Термическая
. Три дня подряд осуществляется диатермия. Первые сутки – полчаса, вторые сутки – 40 минут, и в последний день – 50 мин. Дугой вариант – трехдневный курс индуктотермии раз в день по 15 мин. После каждого сеанса физиопроцедур берется отделяемое на анализ.
— Физиологическая.
Мазок берется во время менструаций.
— Комбинированная проба.
Термическая, химическая и биологическая пробы осуществляются в течение одного дня. Материал для анализа берут через сутки, двое и трое суток. Посевы выполняют через трое суток.
Воспалительные процессы других локализаций при гонорее
Вкратце рассмотрим другие очаги воспаления, которые могут появиться при гонорее у мужчин, но встречаются реже или имеют минимальное клиническое значение.
Морганьит – это воспаление лакун Морганьи.
Они представляют собой углубления внутри уретры, достигающие в длину 1 см.
Дополнительные симптомы гонореи у мужчин при воспалении лакун не появляются.
Признаки воспаления выявляют в ходе уретроскопии.
Периуретрит – воспаление клетчатки, располагающейся вблизи мочеиспускательного канала.
Кавернит – воспаление кавернозных тел полового члена.
Проявляется болезненными эрекциями, может привести к деформации пениса.
Изредка формируется абсцесс полового члена.
Он может вскрываться как в мочеиспускательный канал, так и во внешнюю среду.
В последнем случае формируется свищевой ход.
Тизонит – поражение тизониевых желез.
Они располагаются на головке пениса.
В случае воспаления врач может пропальпировать плотные узелки.
При сжатии из них выходит гной.
Патология может осложниться абсцессом.
Лечение гонореи у женщин
Существует несколько основных способов лечения гонореи. При этом важно соблюдать такое правило: лечению подлежит и половой партнер заболевшего. Не острые формы гонореи лечатся амбулаторно, а наличие острого течения предполагает госпитализацию. В стационаре следует соблюдать постельный режим, назначают инъекционные антибактериальные препараты, холод на низ живота, инфузионную терапию (реополиглюкин, реоглюман, реамберин, изотонические растворы глюкозы или натрия хлорида, глюкозопрокаиновую смесь, трисоль) и антигистаминные препараты (супрастин, тавегил).
Лечение гонореи у женщин антибиотиками
Для борьбы с возбудителем применяются антибиотики. Но положительных результатов удается добиться не всегда. Существуют штаммы, резистентные к антибиотикам. Также возможно появление L-форм гонококков. Назначая лечение, нужно принимать во внимание форму болезни, распространенность воспаления, его локализацию, наличие сопутствующих инфекционных процессов. Кроме того, нужно учитывать возможность появления осложнений и побочных эффектов.
Препараты для лечения гонореи у женщин
Антибиотики пенициллинового ряда
— бензил-пенициллин — от 4 до 8 млн ЕД (курс 10-15 дней);
— ампициллин — таблетки по 2—3 г в день через равный промежуток времени на 4—6 приёмов (курс от 7 до 20 дней);
— оксациллин — таблетки по 3 г в сутки через равный промежуток времени на 4—6 приёмов курс от 10—14 дней;
— ампиокс — таблетки по 0,5—1 г. через 4—6 раз в сутки (курс 5—7 дней);
— карбенициллина динатревая соль по 4-8 г в сутки на 4—6 приемов внутримышечно;
— уназин (сулациллин) по 1,5-12 г в сутки на 3—4 приема внутримышечно или внутривенно;
— амоксициллин с клавулановой кислотой (аугментин) по 1,2 г 3 раза в сутки внутривенно, в течение 3 дней, а потом по 625 мг 3 раза в сутки перорально в течение 5 дней.
Тетрациклины
— тетрациклин таблетки по 250 мг 4 раза в сутки, курс 14-21 день;
— доксициклин (юнидокс, вибрамицин) по 1 капсуле (0,1 г) 2 раза в день, курс 10 дней.
Макролиды и азалиды
— азитромицин (сумамед) по 0,5 г две таблетки однократно, затем в течение 4-х дней по 1 таблетки (0,5 г) 1 раз в сутки.
— мидекамицин (макропен) по 400 мг 3 раза в сутки, курс 6 дней;
— спирамицин (ровамицин) по 3 млн. ЕД 3 раза в день, курс 10 дней;
— джозамицин (вильпрафен) по 500 мг 2 раза в сутки, курс 10-14 дней;
— рондомицин по 0,2 г однократно, затем по 0,1 г один раз в день, курс 14 дней;
— кларитромицин (клацид, фромилид) — по 300—500 мг таблетки 2 раза в сутки, курс 10—14 дней;
— рокситромицин (рулид, роксид, роксибид) по 300 мг 2 раза в сутки, курс 10—14 дней;
— эритромицин — по 500 мг 4 раза в сутки до еды внутрь, курс 10—14 дней;
— эритромицина этилсукцинат по 800 мг 2 раза в сути, курс одна неделя;
— клиндамицин (далацин С) по 300 мг 4 раза в сутки после еды, курс 7—10 дней или внутримышечно по 300 мг 3 раза в сутки, курс 7 дней.
Аминогликозиды
— канамицин по 1 г 2 раза в сутки внутримышечно, на курс потребуется 6г. Ото и нефротоксичен, нельзя назначать с антибиотиками с похожими осложнениями.
Цефалоспорины
— цефазолин по 0,5 г 4 раза в сутки внутримышечно или внутривенно, курс 5—7 дней;
— цефтриаксон по 1,0-2,0 г 2 раза в сутки, разводят в 2 мл лидокаина колют внутримышечно, курс 3 дня;
— цефатоксим (клафоран) по 1,0 г 2 раза в сутки, курс 5 дней;
— цефаклор капсулы по 0,25 г 3 раза в сутки, курс 7 дней;
— цефалексин по 0,5 г 4 раза в сутки, курс 7—14 дней.
Фторхинолоны
— офлоксацин (заноцин, таривид, офлоксин) по 200 мг 2 раза в сутки после еды, курс 7 дней;
— ципрофлоксацин (цифран,ципринол, ципробай, ципро-бид) по 500 мг 2 раза в сутки, курс 7 дней;
— пефлоксацин (абактал) по 600 мг 1 раз в сдень после еды, курс 7 дней;
— левофлоксацин по 400 мг 2 раза в сутки, курс 7—10 дней;
— ломефлоксацин (максаквин) по 400 мг 1 раз в день, курс 7—10 дней;
— гатифлоксацин(тебрис) по 400 мг 1 раз в день в течение 7—10 дней.
Схемы лечения гонореи у женщин
| Особенности течения болезни | Препараты и схема лечения | Примечание |
| Свежая гонорея нижних отделов мочеполовой системы без осложнений | • цефтриаксон по 250 мг внутримышечно однократно; • азитромицин по 2 г перорально однократно; • ципрофлоксацин по 500 мг перорально однократно; • цефиксим по 400 мг пероралььно однократно; • спектиномицин по 2 г внутримышечно однократно. Альтернативные схемы лечения гонореи: • офлоксацин по 400 мг перорально однократно; • цефодизим по 500 мг внутримышечно однократно; • канамицин по 2,0 г внутримышечно однократно; • триметоприм + сульфаметоксазол (80 мг + 400 мг) по 10 таблеток перорально 1 раз в день в течение трех дней. | Противопоказанием для применения фторхинолонов служит возраст до 14 лет, беременность, период лактации. Если используется альтернативная схема, то необходим постоянный контроль за изменение чувствительности гонококка. |
| Гонорея нижних отделов мочеполовой системы с осложнениями или гонорея верхних отделов и органов малого таза | • тцефтриаксон по 1 г внутримышечно или внутривенно через 24 часа в течение одной недели; • спектиномицин по 2,0 г внутримышечно каждые 12 часов в течение 7 дней. Альтернативные схемы лечения осложненной гонореи: • цефотаксим по 1 г внутривенно каждые 8 часов; • канамицин по 1 млн ЕД внутримышечно каждые 12 часов; • ципрофлоксацин по 500 мг внутривенно каждые 12 часов. Курс продолжается 48 часов, когда симптомы острой гонореи исчезнут можно перейти на пероральный прием препаратов: • ципрофлоксацин по 500 мг через каждые 12 часов; • офлоксацин по 400 мг через каждые 12 часов. | Во время лечения следует воздержаться от половых контактов, нельзя употреблять спиртные напитки. Если нет эффекта от терапии, нужно подключать другой антибиотик с учетом чувствительности. |
| Сочетание хламидийной инфекции и гонореи | • азитромицин по 1,0 г перорально однократно; • доксициклин по 100 мг 2 раза в сутки перорально, курс 7 дней; • джозамицин по 200 мг перорально, курс 7–10 дней. | К антибииотикам от гонореи добавляют препараты для лечения хламидиоза. |
| Сочетание трихомониаза и гонореи | • метронидазол по 250 мг перорально 2 раза в день, курс 10 дней; • секнидазол по 2 г внутрь однократно; • орнидазол по 500 мг утром и вечером с интервалом в 12 часов, курс 10 дней. | Если есть подозрение на трихомониаз у женщин, то к обычной схеме лечения добавляются антибиотики убивающие трихомонаду. |
Совместно с курсом антибиотиков или после него назначают вагинальные эубиотики для восстановления нормальной микрофлоры влагалища. Это такие препараты которые содержат лактобактерии, бифидумбактерии бифидум или ацидофильные лактобактерии.
Местное лечение гонореи у женщин
Местная терапия гонореи у женщин заключается в восстановление поврежденной слизистой оболочки влагалища и уретры, для этого применяют 1–2% раствор серебра протеината, 0,5% раствор серебра нитрата, а также микроклизмы с настоем ромашки (на 1 столовую ложку цветков ромашки 1 стакан кипяченной воды).
Иммунотерапия гонореи у женщин
Иммуномодулирующие препараты при гонорее используются довольно редко, так как их назначение должно быть реально обосновано. Иммунотерапию гонореи следует проводить после исчезновения симптоматики во время лечения антибиотиками или до антибиотикотерапии, когда заболевание носит подострый, торпидный или хронический характер. Иммунотерапия разрешена детям только после 3-х лет.
Иммунотерапия может быть:
— специфическая (использование гонококковой вакцины)
— неспецифическая (пирогенал, продигиозан, аутогемотерапия).
Физиотерапевтическое лечение гонореи у женщин
Больным женщинам проводят физиотерапевтические сеансы (индуктотермия, магнитотерапия, лазеротерапия, ультрафиолет, электрофорез и фонофорез медицинских препаратов).
Хирургическая операция при гонореи
При сальпингите и пельвиоперитоните пациентов лечат консервативными методами. Если терапия не дает желаемого эффекта в течение суток или двух, необходима лапароскопическая процедура. Она дает возможность провести точную диагностику, а также вскрыть и санировать очаг гнойного воспаления. Больным с диффузным или разлитым перитонитом выполняют лапаратомию. Объем такого вмешательства определяется исходя из возраста, степени патологических изменений в малом тазу, также учитывается репродуктивный анамнез.
Возможные осложнения
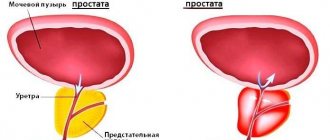
В течение нескольких недель воспаление может распространяться по стенкам уретры до мочевого пузыря, простаты и семявыносящих канальцев. Это вызывает осложнения гонореи в виде цистита и простатита. К симптомам присоединяются частые болезненные мочеиспускания, тянущая боль в промежности при половом возбуждении и эякуляции, неприятные ощущения в яичках. Простатит может привести к импотенции и снижению оплодотворяющей способности спермы.
Гонорейный эпидидимит появляется при вовлечении в специфический воспалительный процесс придатков яичка. Он обычно является острым и протекает бурно. При этом возникает лихорадка, покраснение и отечность мошонки, резкая боль в ней на стороне поражения. Эпидидимит бывает односторонним или же в разной степени поражает оба яичка. Развитие эпидидимита угрожает последующим рубцовым сужением просвета семявыносящего протока с развитием бесплодия.
Длительно протекающий уретрит, приводящий к глубоким поражениям стенки мочеиспускательного канала, может осложниться стриктурой уретры. Затруднение оттока мочи при этом способствует застойным явлениям в мочевом пузыре, забросу (рефлюксу) мочи в мочеточники и восходящей инфекции выделительной системы.
Массивное проникновение возбудителя в кровеносное русло приводит к генерализации гонореи. При этом развивается сепсис, появляются очаги воспаления в других органах, часто поражаются клапаны сердца.
Факторы, способствующие развитию осложненной гонореи у мужчин:
- наличие сопутствующих острых или хронических заболеваний мочеполовой системы (цистита, мочекаменной болезни, простатита, аденомы простаты);
- заражение другими ЗППП;
- ослабленный местный иммунитет, повторное заражение гонореей (реинфекция);
- употребление острой пищи;
- часто возникающее половое возбуждение;
- использование прерванного полового акта в качестве метода контрацепции;
- избыточные физические нагрузки;
- алкоголизм.
Нередко болеющий гонореей мужчина обращается к врачу не с начальными симптомами переднего гонорейного уретрита, а после развития осложнений. В этом случае даже после проведения интенсивной комплексной терапии часто развиваются последствия гонореи в виде сужения уретры, бесплодия и хронического простатита.
Лечение гонореи у беременных
Лечение гонореи при беременности можно проводить на любом сроке. К препаратам разрешенным во время беременности относятся:
• цефтриаксон по 250 мг внутримышечно однократно; • спектиномицин по 2 г внутримышечно однократно.
Беременным нельзя использовать для лечения гонореи тетрациклины, фторхинолоны, аминогликозиды, так как они негативно влияют на развитие плода.
При развитие осложнения гонорейного хорионамнионита беременную следует госпитализировать и лечить по следующей схеме: ампициллин по 0,5 г 4 раза в день в течение 7 суток или бензилпенициллин по 20 млн Ед в день до исчезновения симптомов. К антибактериальной терапии следует добавить местную терапию, физиотерапию и иммунотерапию особенно при хроническом течение гонореи.
Чтобы не допустить развития гонореи у новорожденных, младенцам закапывают 1-2 капли раствора сульфацетамида (30%) в конъюнктивальный мешок.
Методы лечения
Антибиотики – основа терапии при гонорее. После курса антибактериальной терапии удается полностью избавиться от патогенных бактерий и предупредить развитие осложнений. С этой целью назначаются цефалоспорины (например, «Цефтриаксон» внутривенно, внутримышечно или «Цефепим» внутрь) однократно. Это достаточно, чтобы избавиться от гонококка. При лечении экстрагенитальной инфекции курс антибиотиков может быть продлен до 3 дней.
При непереносимости цефалоспоринов или развитии устойчивости к ним назначают аминогликозиды («Спектиномицин») однократно.
Курс лечения назначается обоим половым партнерам
Важные аспекты:
- Обязательно проводится лечение полового партнера, иначе неизбежно повторное заражение.
- Через 14 дней после завершения курса антибиотиков сдается повторный анализ на выявление гонококков – контроль эффективности терапии.
При отрицательном результате пациент снимается с учета. Если гонококки вновь обнаруживаются, показан повторный курс другими антибактериальными препаратами.
Реабилитация после лечения гонореи у женщин
На этом этапе необходимо оценить результативность проведенной терапии (через 7-10 дней после ее завершения). Критерии излечения такие:
— отсутствие симптоматики,
— исчезновение гонококка в мазках при бактериоскопическом исследовании. С целью диагностики возможно выполнение провокационных проб, в том числе комбинированных. Второй контроль осуществляют во время ближайшей менструации. Материал для бактериоскопии берут из уретры, цервикального канала, а также прямой кишки (три раза с интервалом в сутки).
Третий контроль предполагает комбинированную провокационную пробу после менструации с бактериоскопическим и бактериологическим анализом. Если возбудитель не обнаружен, больную можно снимать с учета.
Кроме того, рекомендовано обследование на ВИЧ, сифилис, вирусы гепатита. (Если источник заражения не был выявлен).
Сегодня многие медики ставят под сомнение необходимость многократных провокационных проб. Они предлагают сократить длительность наблюдения после адекватной терапии. По мнению этих специалистов, современные методы отличаются высокой эффективностью, и проводимые контрольные мероприятия стали нецелесообразны.
В Европейском руководстве отмечается необходимость как минимум одного контрольного осмотра для оценки правильности лечения. А контрольные лабораторные анализы показаны только при затяжном течении болезни, вероятности повторного инфицирования, подозрениях на резистентность патогенного организма.
Как вылечиться
Лечение гонореи в настоящее время сильно изменилось. В основном это связано с развитием устойчивости гонококков к антибиотикам пенициллинового ряда, которые в прошлом составляли основу терапии. Основное значение имеют антибиотики, оказывающие бактерицидное и бактериостатическое действие на гонококки. Также необходима ферменто- и иммунотерапия (инъекции специфических и неспецифических препаратов), местные средства (ректальные свечи, микроклизмы, спринцевания). Во время беременности дозировка антибиотиков зависит от ее срока, характер процедур тоже меняется (например, непосредственно в канал шейки матки не вводятся лекарства).
Самостоятельное лечение гонореи в домашних условиях недопустимо. Это может привести к ее переходу в хроническую форму и возникновению необратимых процессов. Некоторые девушки считают, что достаточно найти в сети статью по этой теме или на медицинском форуме — и можно не утруждать себя визитом к врачу, сдавать анализы или «не тратить зря деньги». Но такие люди могут заплатить своим здоровьем за подобные взгляды. В скупых текстах опубликованных, даже очень правильных стандартах по лечению гонореи, часто упускаются многие нюансы, от которых зависит его результат.
Лечиться от гонореи нужно строго под контролем врача. Доказательством успешно проведенной терапии является исчезновение признаков болезни и отсутствие гонококков в анализах, проводимых через 1-2 недели после окончания приема антибиотиков. У женщин, кроме этого, проводится дополнительно 2 таких же исследования: во время ближайшей менструации и сразу после нее.
Иммунитет к этой болезни не вырабатывается. При неправильном ее лечении гонорея принимает хроническое, затяжное течение и обостряется под влиянием алкоголя, острой пищи, полового возбуждения, интимных сношений и т.д.
Международные стандарты в лечении
В настоящее время, согласно рекомендаций Всемирной Организации Здравоохранения (ВОЗ) и Центра по Контролю за Заболеваемостью США (CDC) антибиотиками выбора в схеме лечения гонореи считаются: цефтриаксон, цефиксим, ципрофлоксацин, офлоксацин, левофлоксацин, спектиномицин и азитромицин. От неосложненной формы с помощью этих антибиотиков можно вылечиться достаточно быстро.
Поскольку примерно в 30% случаев она сочетается с хламидиозом, согласно рекомендаций CDC, после приема однократной дозы противогонорейного препарата следует провести курс против него. При обнаружении микроба у одного из партнеров, в обязательном порядке следует пролечить и другого, даже если триппер у него не был диагностирован. Лечение хронической и осложненной формы осуществляется более высокими дозами тех же антибиотиков. Заболевшим всегда следует помнить, что учесть все особенности и определить максимально эффективный препарат, его дозу и продолжительность лечения (с учетом данных анализов), может только квалифицированный специалист.
Есть подозрение на наличие гонореи? Анализы, анонимное обследование и лечение в кратчайшие сроки в нашей клинике — запишитесь к гинекологу прямо сейчас!
Профилактика гонореи у женщин
Для снижения уровня заболеваемости очень важно вовремя выявлять случаи инфицирования и проводить таким пациентам адекватную терапию. Особую важность представляют регулярные профосмотры сотрудников детских учреждений и работников общественного питания.
Обследование на гонококковую инфекцию обязательно для всех беременных, а также для женщин, которые обращаются в гинекологическое отделение для прерывания беременности.
Кроме этого существуют способы персональной профилактики, которые должен соблюдать каждый человек, чтобы не допустить заражения. Прежде всего, нужно тщательно придерживаться правил личной гигиены и стараться избегать случайных сексуальных контактов. При половом акте рекомендуется использовать надежные средства защиты. К ним относятся презервативы или влагалищное применение химических веществ (хлоргексидин, мирамистин). Если появились подозрительные симптомы (патологические выделения, дискомфорт), необходимо немедленно обратиться к врачу.
Дата публикации 10.12.2016
Симптомы
Основное отличие женской гонореи от мужской заключается в том, что почти у половины пациенток признаки заболевания выражены слабо или остаются вообще незамеченными. Диагноз выясняется при обращении к врачу с жалобами, характерными для других воспалительных патологий мочеполовой системы.
Жалобы пациенток в основном связаны с болезненным мочеиспусканием, выделениями зеленого или желтого цвета, дискомфортом во время интимной близости, боли внизу живота, нарушение менструального цикла.
Инкубационный период
Первые признаки инфицирования у женщин появляются через 3-5 дней после попадания бактерий в организм, но на длительность инкубационного периода влияет ряд факторов.
Например, если одновременно с гонококками произошло также заражение другой патогенной микрофлорой, первые симптомы могут появиться только через две недели, а иногда и через месяц. За время инкубационного периода возбудитель проникает из слизистого слоя в подслизистый и далее в лимфатическую систему.
Период инкубации увеличивается, если женщина на момент принимала антибактериальные препараты. В этом случае активность возбудителя гонореи может быть подавлена, и заболевание будет протекать в бессимптомной форме.
Клинические проявления
Симптоматика гонореи различается в зависимости от локализации воспаления и формы заболевания.
Если же болезнь проявилась сразу после окончания инкубационного периода, то к наиболее общим симптомам гонококкового поражения относят:
- обильные гнойные или гнойно-слизистые выделения из влагалища;
- неприятные ощущения, зуд в области наружных половых органов и влагалища;
- болезненное мочеиспускание;
- гиперемия и отечность в области половых губ.
Эти симптомы характерны при попадании инфекции во влагалище.
При инфицировании ротовой полости развивается гонококковая ангина, симптомы которой – повышенная температура, боль в горле и гнойный налет на миндалинах.
Если гонококки проникли в прямую кишку, то пациентки жалуются на острую боль при дефекации и гнойные выделения из ануса.
При переходе заболевания в хроническую форму его симптомы сохраняются, но становятся менее заметными, проявляясь только в период обострения. Активизировать процесс могут:
- сексуальный контакт;
- менструация;
- употребление острых приправ и спиртных напитков;
- переохлаждение.
В период ремиссии симптомы патологии практически незаметны, женщина считает себя здоровой. Поскольку никаких внешних проявлений болезни нет, она может легко согласиться на незащищенный секс, заразив ничего не подозревающего партнера.
Группа риска
В группу риска по развитию заболевания входят:
- Сексуально активные люди, средний возраст которых в большинстве случаев это 20—35 лет.
- Также, кто не использует при случайных половых связях, а также при контакте с ненадежным половым партнером презерватив.
- Лица коммерческого секса.
- Люди, у которых имеется сразу несколько половых партнёров, или те, у которых их большое количество на протяжении определенного периода жизни.
- Женщины и мужчины, имеющие в анамнезе факт воспалительного заболевания от инфекции, которая передаётся половым путём, в частности гонорею.
Инкубационный период
В случае гонореи он имеет определенные особенности. Это связано в первую очередь с тем, какой пол у заболевшего человека.
У женщин гонорея протекает отличительно от мужского организма, и это связано с тем, что инкубационный период может значительно затягиваться и в некоторый случаях составляет больше чем месяц, в то время как у мужчины он составляет примерно неделю.
Кроме того, особое значение играет тот участок тела, где происходит заражение и проникновение возбудителя. Особенно это касается половых органов, для которых данный срок является действительным.
Самый длительный период от момента заражения до появления симптомов связан с тем, что возбудитель попадает на слизистую оболочку заднего прохода.
Так же почти такой период отмечается при попадании на слизистые ротовой полости. В подобных случаях время до развития клиники достигает нескольких месяцев.
Увеличить инкубационный период могут такие факторы, как:
- Лечения различными медицинскими препаратами, особенно антибактериальными. При этом большое значение уделяется неправильным срокам антибиотиков, которые чувствительны к данному возбудителю.
- В том случае, если гонорея передаётся бытовым путём.
При этом сроки инкубационного периода могут и сокращаться:
- Когда иммунитет женщины снижен из-за тяжелых заболеваний, как туберкулёз, эндокринные патологии.
- На фоне сочетания гонореи с венерологической патологии, такой как хламидии, микоплазмы, бактериальный вагиноз.
- Сочетание с вредными привычками, такими как курение, употребление алкоголя и наркотиков.
Как подготовиться правильно: анализ на триппер
Когда гинеколог назначает женщине исследование на гонорею, важно соблюдать некоторые правила, чтобы исключить недостоверность полученных результатов.
Подготовительные действия перед сдачей анализа на гонококки:
- Завершить прием антибиотиков и сдать анализ не ранее, чем через 3-4 недели после курса;
- За пару дней до забора биоматериала исключить сексуальные контакты;
- Не спринцеваться антисептическими растворами;
- Подмываться водой, без гигиенических средств;
- Исключить мочеиспускание за 1.5 — 2 часа до забора мазка.
Правильная подготовка рекомендована для получения правильного теста.