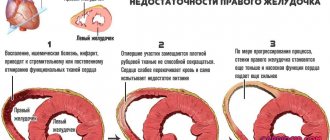
Инфаркт миокарда – серьезное заболевание, имеющее высокую летальность, не возникает спонтанно. Обычно ему предшествует развитие ишемической болезни сердца, основной причиной которой является атеросклероз.
Предынфарктное состояние – это острая недостаточность кровоснабжения сердечной мышцы, не сопровождающаяся гибелью клеток миокарда. Во врачебной среде такое заболевание называют нестабильной стенокардией, при отсутствии адекватной медицинской помощи может привести к инфаркту миокарда.
Рассмотрим основные причины развития предынфарктного состояния, симптомы, особенности диагностики и лечения, прогноз.
Патогенез
Продромальный период – предшественник развития инфаркта миокарда длится от нескольких минут до нескольких суток, причем различные симптомы могут возникать в разные периоды по-отдельности. Отсутствие трофики, её ухудшение вследствие нарушения притока крови в связи с сужением (стенозом) или закупоркой коронарных сосудов приводят к ишемии и некрозу тканей, фибрилляции желудочков. В результате наблюдается острая коронарная недостаточность, спровоцированная нарушением окислительных процессов в миокарде, к тому же происходит избыточное накопление недоокисленных продуктов метаболизма, включая молочную, пировиноградную, угольную, фосфорную кислоту и пр.
Сердечный приступ может даже начинаться внезапно, без видимых на то причин – физических нагрузок или стресса. Он не проходит даже после отдыха, больной так и испытывает сдавливающую боль в груди. Такое состояние может привести к потере сознания и даже остановке сердца.
Особенности лечения
Своевременная, адекватная медицинская помощь позволяет существенно сократить риск развития инфаркта миокарда. Поэтому при возникновении первых признаков нужно вызвать врача и оказать человеку первую помощь.
Категорически не рекомендуется прибегать к народным методам стабилизации состояния. Ведь если за симптомами стенокардии скрывается инфаркт, госпитализация должна быть проведена не позднее 6 часов с начала появления болевого синдрома. Более позднее введение некоторых препаратов уже бесполезно.
Тактика лечения предынфарктного состояния зависит от состояния пациента, вероятности инфаркта. Большинству людей показан прием лекарственных препаратов (консервативная терапия), а при высоком риске инфаркта – проведение хирургического вмешательства. После стабилизации состояния больному назначается диета, даются рекомендации по изменению образа жизни.
Первая помощь
Если приступ стенокардии длится дольше обычного, а боли более сильные – срочно вызывайте врача. До приезда скорой помощи нужно:
- открыть форточку, балкон;
- сесть или прилечь так, чтобы голова была значительно выше туловища;
- расстегнуть воротник;
- стараться не двигаться;
- принять таблетку аспирина;
- положить под язык нитроглицерин. Допускается выпить до 3 таблеток с интервалом 5-10 минут;
- не курить.
Лекарственные препараты
Целью медикаментозного лечения нестабильной стенокардии:
- снижение потребности сердца в кислороде;
- улучшение снабжения миокарда кислородом;
- профилактика возможных осложнений (аритмий, инфаркта миокарда).
Для достижения перечисленных целей больному назначаются лекарства, которые принадлежат к различным фармакологическим группам.
Антитромбоцитарные препараты
Предотвращают появление новых тромбов, помогают предупредить развитие инфаркта миокарда, снизить смертность. Самый известный представитель группы – аспирин. Доказано, что его прием уменьшает вероятность сердечного приступа, риск летального исхода почти на 50% (4). Другой препарат первого выбора – гепарин. Его применение также значительно снижает риск смерти.
После относительной стабилизации состояния пациенту назначают препараты тиклопидин или плавикс. Их также используют при непереносимости аспирина как препараты первого выбора.
Нитраты
Уменьшают напряжение стенки миокарда, кислородную потребность сердца, расширяют крупные, мелкие коронарные сосуды. Нитраты считаются лучшими лекарствами для устранения ангиальных болей. Препарат скорой помощи – нитроглицерин. Его дают, чтобы снять острую фазу заболевания. Для длительного лечения используют другие препараты, обладающие пролонгированным действием – изосорбид, нитросорбид. Между применением нитратов обязательно должен быть перерыв не менее 8 часов/сутки. Иначе организм привыкает к ним и престает реагировать на введение.
Бета-блокаторы
Уменьшают частоту, силу сердечных сокращений, угнетают сердечную проводимость. Характер работы сердца становится более щадящим, оно начинает потреблять меньше кислорода. Препараты также уменьшают напряжение стенки миокарда, что способствует перераспределению крови. Бета-блокаторы понижают артериальное давление, предупреждают слипание тромбоцитов. При лечении нестабильной стенокардии используются селективные препараты: атенолол, метопролол, бисопролол, небиволол.
Блокаторы кальциевых каналов
Антагонисты кальция препятствуют проникновению минерала внутрь мышечной клетки. Это обеспечивает уменьшение частоты, силы сердечных сокращений, раскрытие спазмированных артерий сердца. В результате потребность клеток сердца в кислороде уменьшается, а кровоток улучшается. Давление на фоне применения блокаторов кальциевых каналов снижается. Основные представители – верапамил, дилтиазем.
Ингибиторы АПФ (иАПФ)
Способствуют снижению артериального давления, улучшают кровоснабжение миокарда. Если иАПФ назначают вместе с нитропрепаратами, они усиливают их действие. Чаще всего применяют рамиприл, периндоприл. Их прием помогает снизить вероятность летального исхода, обширного инфаркта миокарда, остановки сердца на 20%.
Гиполипидемические средства
Назначаются для снижения уровня плохого холестерина, триглицеридов, повышения концентрации хорошего холестерина. Чаще всего людям с предынфарктным состоянием назначаются статины. Основные представители группы – аторвастатин, розувастатин, симвастатин. Эти препараты действуют не сразу. Выраженный эффект наблюдается через 30 дней. Однако их применение улучшает прогноз, особенно долгосрочный.
Если на фоне применения статинов уровень липидов нормализируется слабо, схему лечения дополняют гиполипидемическими средствами других групп: ингибиторами всасывания холестерина, секвестрантами желчных кислот, фибратами.
Хирургическое лечение
Цель оперативного вмешательства при предынфарктном состоянии – восстановить проходимость сердечных сосудов. Существует два варианта проведение процедуры:
Процедура стентирования.
- Аортокоронарное шунтирование – сложная операция, которая проводится на открытом сердце. При помощи сосуда взятого из другой части тела пациента хирург создает обходную дорогу для тока крови, пришивая один конец выше, другой ниже места сужения.
- Стентирования – малотравматичная процедура, не предполагающая разрезания грудной полости. Хирург вводит пациенту в крупный сосуд катетер, имеющий на конце сдутый баллон. Под контролем компьютера он проводит катетер к области сужения. Достигнув его, он несколько раз накачивает, сдувает баллон. Постепенно просвет сосуда расширяется. Чтобы закрепить результат к месту сужения доставляется стент – каркас, который в расправленном состоянии будет удерживать артерию «открытой».
Диета, изменение образа жизни
Независимо от способа лечения всем пациентам назначается диета, снижающая вероятность развития осложнений, а также рекомендуется пересмотр образа жизни.
Правильное питание предполагает ограничение потребления соли, холестерина, насыщенных жиров. Основу рациона должны составлять каши, овощи, фрукты, рыба, нежирные молочные продукты, бобовые, орехи, семечки. Употребление продуктов фаст-фуда, красного мяса, яичных желтков, жирных молочных продуктов, сладостей следует избегать.
Наш образ жизни во многом определяет вероятность развития приступов стенокардии и других сердечно-сосудистых заболеваний. Для снижения риска рекомендуется:
- бросить курить;
- больше двигаться, если состояние здоровья позволяет, нет противопоказаний – заниматься спортом;
- проявлять умеренность в алкоголе;
- контролировать уровень стресса;
- поддерживать здоровый вес;
- следить за давлением;
- заниматься лечением сахарного диабета.
Все перечисленные советы эффективны для профилактики сердечно-сосудистых заболеваний. Поэтому их рекомендуется соблюдать всем людям, а не только пережившим приступ нестабильной стенокардии.
Причины
Возникновению предынфарктного состояния способствуют:
- общие расстройства системы кровообращения, вызываемые сердечной недостаточностью, которые приводят к застою крови, скоплению большого количества углекислого газа, гипоксии тканей, ацидозу, изменениям артериального давления, сердечного ритма;
- атеросклероз артерий и другие заболевания, вызывающие утолщение интимы артерий;
- эмболия — закупорка сосудов пузырьками газа либо инородными частицами – эмболами, которые приносятся с кровотоком;
- тромбоз – нарушение нормального кровотока образованными сгустками крови;
- спазмы артерий – патологические сужения, вызванные избыточно интенсивными либо длительными сокращениями мускулатуры;
- артериит – воспаление стенок артерий посредством инфекций либо аутоиммунных реакций;
- травмы сердца – чаще всего тупые, приводят к ушибу мышц миокарда, разрыву сердечных камер и перегородок, повреждению клапанов;
- нарушение реологических свойств крови, например, повышение вязкости и агрегация эритроцитов;
- гиперлипопротеинемия – повышение концентрации липидов и липопротеинов в кровотоке, частая причина проблем с сердечно-сосудистой системой;
- гипертоническая болезнь приводит к постоянному напряжению сосудистых стенок, что может вызвать их утолщение, нарушение эластичности и трофики;
- переохлаждение;
- передозировка медицинскими препаратами.
Возможные причины предынфарктного состояния
Что это такое
Признаки надвигающегося острого некроза миокарда встречаются в 50–65% случаев. Ученые, которые исследовали это явление, связывают такое состояние с постепенным перекрытием просвета коронарного сосуда, в то время как сам инфаркт представляет собой полную остановку кровообращения в определенной зоне. При этом:
- Изменяется общая возбудимость организма, которая в конечном итоге приводит к спазму венечных артерий.
- Атеросклеротические отложения вызывают сокращение гладкомышечных волокон сосудов, повышая вероятность тромбозов и внутренних кровотечений.
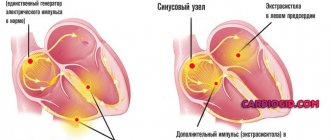
Сужение просвета коронаров на фоне спазмирования и приводит к некрозу. Но ему предшествует острый приступ стенокардии, которую можно увидеть на ЭКГ и которая сопровождается вегетативным проявлениями.
Симптомы предынфарктного состояния
Определить начало развития инфаркта миокарда несложно. Оно сопровождается сильными и внезапными болями в грудной клетке, переходящими в левую руку и отдающую в спину, челюсть. Кроме того, человек может испытывать:
- прилив тошноты;
- вялость;
- нарушения концентрации внимания;
- ощущение тревожности;
- усиленное сердцебиение;
- головокружение.
Определить предынфарктное состояние можно также по появлению липкой, холодной испарины, одышки, слабости, беспокойства. Признаки нарушения работы сердечной мышцы проявляются в виде тяжести в груди, сильного сжатия или давления на область сердца.
Симптомы предынфарктного состояния у женщин
У женщин признаки предынфарктного состояния бывают нетипичными и могут сводиться лишь к покалыванию, затруднению дыхания и головокружению.
Среди необычных признаков также выделяют боли в животе, но они могут быть симптомом и других заболеваний, поэтому перед оказанием медицинской помощи необходимы дополнительные обследования.
Симптомы предынфарктного состояния у мужчин
У мужчин признаки предынфарктного состояния обычно более выраженные – больной испытывает сильную боль в центре груди и за грудиной, сильное сдавливание, вплоть до жжения, нехватку воздуха.
Атипичными проявлениями может быть синюшность или бледность кожных покровов, сонливость или напротив — бессонница, отек нижних конечностей, состояние эйфории.
Инфаркт миокарда: клинические рекомендации
Сама по себе боль, воздействуя на симпатическую нервную систему, может существенно увеличивать частоту сердечных сокращений, артериальное давление (АД), а также работу сердца. Именно эти факторы обусловливают необходимость как можно быстрее купировать болевой приступ. Целесообразно дать больному нитроглицерин под язык. Это может ослабить боль в том случае, если больной не получал ранее нитроглицерин в связи с этим приступом. Нитроглицерин может быть в форме таблеток или аэрозоля. Не нужно прибегать к его применению при систолическом АД ниже 90 мм рт.ст.
Во всем мире для купирования болевого приступа используются морфин который вводят внутривенно дробно от 2 до 5 мг каждые 5-30 мин по необходимости до полного (по возможности) купирования боли. Максимальная доза составляет 2-3 мг на 1 кг массы тела больного. Внутримышечного введения морфина следует избегать, так как результат в этом случае непредсказуем. Побочные действия крайне редки (в основном, это гипотония, брадикардия) и довольно легко купируются путем придания ногам возвышенного положения, введения атропина, иногда плазмозамещающей жидкости.
У пожилых людей нечасто встречается угнетение дыхательного центра, поэтому у них морфин следует вводить в уменьшенной (даже половинной) дозе и с осторожностью.
Антагонистом морфина является налоксон, который также вводят внутривенно, он снимает все побочные явления, в том числе угнетение дыхания, вызванное опиатами. Не исключается применение и других наркотических анальгетиков, например промедола и иных препаратов этого ряда.
Предположение о том, что нейролептанальгезия (сочетание фентанила и дроперидола) обладает рядом преимуществ, не получило клинического подтверждения. Попытки замены морфина комбинацией ненаркотических анальгетиков и нейролептиков в этой ситуации неоправданны.
Анализы и диагностика
Необходимо проведение дифференциальной диагностики с инфарктом миокарда, а также контроль за изменениями температуры тела, СОЭ, лейкоцитарной формулы, ЭКГ (электрокардиограммой) и уровнем активности таких ферментов крови как креатинфосфокиназа, тропонин, лактатдегидрогеназа, аспартатаминотрансфераза, аланинаминотрансфераза.
Кроме того, для определения уровня артериальной гипоксемии проводят пульсоксиметрию.
Магнито-резонансная томография позволяет определить особенности кровоснабжения и работы сердца.
Коронографию проводят если консервативная медикаментозная терапия не эффективна и больному показано оперативное вмешательство для решения проблем сужения артерий, приносящих кровь к сердцу.
Возможные осложнения
При правильном подходе к лечению, прогноз благоприятный. Из 100% человек восстанавливается 85%. В 10% случаев происходит инфаркт, а в 5% — сердечный летальный исход. Медикаменты эффективны и дают высокие результаты – 75% человек из 100 избавились от состояния. Остальным потребовалось хирургическое лечение.
Если у пациента произошёл инфаркт, нужно подготовиться к возможным осложнениям:
| Название | Описание |
| Кардиогенный шок | Считается тяжёлым состоянием. Риск возникновения повышается, если у пациента есть сахарный диабет или рецидив инфаркта. В 20% случаев результатом шока является летальный исход. Основная причина – потеря времени. Многие не замечают симптомы, хотя состояние поддаётся терапии. Но потом становится слишком поздно |
| Митральная недостаточность | Встречается часто, используют медикаменты либо операцию |
| Разрыв сердца | Самое худшее осложнение их всех. Состояние не поддаётся лечению. Осложнение особенно опасно для женщин, потому что их сердце не может выдержать большую нагрузку или отсутствие терапии, происходит разрыв |
| Тромбоэмболия | Риск образования тромбов есть даже после проведения операции, а особенно в первые 5 суток. В целях профилактики вводится Гепарин. А на второй день дают Варфарин |
| Постинфаркт | Организм отвечает такой реакцией на некроз клеток. Лечение требует использование препаратов с гормональным составом |
К главному признаку прединфаркта у женщин можно отнести боль в груди. Из дополнительных симптомов проявляется одышка в состоянии покоя, тахикардия и другие. Важно распознать прединфарктное состояние и посетить врача. Если признаки проявляются остро, нужно вызвать Скорую помощь. При отсутствии заболевания, уделить внимание профилактике.
Первая помощь
При подозрении на сердечный приступ больного нужно усадить и успокоить, тугой галстук, рубаху – ослабить или снять. Далее следует измерить давление, если оно повышено, то целесообразно дать таблетку нитроглицерина. Также можно использовать аспирин – достаточно 300-600 мг в таблетках, которые следует разжевывать.
В случае потери сознания необходимо провести мероприятия сердечно-легочной реанимации. Если вы в общественном месте, возможно в учреждении (аэропорту, кафе) имеется портативный дефибриллятор, его использование многократно увеличивает шанс на выживание.
Можно ли помочь в домашних условиях?
Самостоятельно сделать нельзя ничего, отграничить сердечную боль и патологии кардиального профиля без специальных методов не выйдет. Необходимо вызвать неотложку.
Алгоритм до приезда медиков такой:
- Принять таблетку Нитроглицерина. Если эффекта нет, спустя 10-15 минут еще одну.
- Открыть форточку, окно. Обеспечить вентиляцию в помещении.
- Сесть, меньше двигаться. Не ложиться, возможно ухудшение состояния.
- Успокоиться. Эмоциональные проявления провоцируют выброс кортизола, адреналина. Рост артериального давления еще хуже скажется на общем состоянии человека.
Нельзя умываться, принимать пищу. Возможна потеря сознания, рвота и смерть от асфиксии. По прибытии врачей рассказать о самочувствии, кратко и четко.
От предложений по госпитализации отказываться не стоит. Это в интересах самого человека. Нужно предотвратить всеми силами развитие инфаркта.
Профилактика
Главным способом предупреждения инфаркта является отказ от вредных привычек и соблюдение диеты. Важно исключить из рациона животные жиры, жареное, копченое, мучное и добавить злаковые, фрукты, овощи, морепродукты.
Профилактика инфаркта
Также поможет предупредить проблемы с сердцем ежедневные умеренные утренние нагрузки, например, утренняя зарядка или вело-, пешие прогулки, отладка режима полноценного сна, труда и отдыха.
Как проявляется вторая стадия аденомы предстательной железы
Симптоматика доброкачественной гиперплазии сводится к тем или иным нарушениям мочеиспускания: частым позывам, болезненности при отведении урины, подтеканию мочи и неполному опорожнению мочевого пузыря. Эти процессы связаны с тем, что из-за опухоли и развивающегося спазма мышц перекрывается ход мочи, а также давление оказывает раздражающее действие на нервные окончания, вызывая позывы.Нарушения мочеиспускания при аденоме второй степени Выраженность и характер симптомов, а также изменения в предстательной железе и других органах мочеполовой системы и организма в целом могут отличаться на разных этапах развития аденомы простаты. Медиками выделяются 3 стадии течения доброкачественной гиперплазии предстательной железы.
Аденома иллюстрация Если первый этап может протекать долго и иметь слабые или даже незаметные симптомы, то на второй стадии состояние больного ухудшается из-за продолжающегося роста аденомы. Второй период отличается тем, что мочевой пузырь уже не справляется с нагрузкой, то есть мышцы не могут сокращаться с той интенсивностью, которая необходима для полного выведения мочи. На этом фоне развивается определенный симптомокомплекс.
- Мышечный слой истончается и теряет способность к сокращению. В освободившихся от мышц областях на стенках мочевого пузыря формируются выпячивания.
- Моча выводится не полностью. Объем остаточной урины может достигать 400 мл.Неполное выведение мочи и иные малоприятные симптомы и последствия аденомы
- Появляются зачастую и такие общие симптомы, как тошнота, рвота и сухость во рту.Тошнота и сухость во рту
- Высока вероятность развития острой задержки мочи. Это явление представляет собой невозможность отведения урины и сопровождается сильной болью.Задержка мочеиспускания
- Возникают затруднения и с поступлением мочи в мочевой пузырь, что в итоге может привести к осложнениям со стороны почек (почечной недостаточности, гидронефрозу, пиелонефриту).Почечная недостаточность и иные заболевания
- Еще одними последствиями аденомы, которые развиваются на второй стадии, являются мочекаменная болезнь, воспаления органов малого таза (цистит, уретрит, орхит и т. д.). Из-за этого в моче наблюдаются примеси гноя и крови.Мочекаменная болезнь
Устройство мочеполовой системы мужчины
Чтобы исключить дальнейшее разрастание опухоли, необходимо срочно начать лечение.
Не задумываясь отправляйтесь к врачу при первых признаках аденомы
Почему женщины заболевают реже, чем мужчины
Хотя в современной медицине инфаркт уже не считается типично «мужской» болезнью, мужчины страдают от этого недуга в два раза чаще, чем женщины. Это объясняется тем, что женское сердце бьётся немного быстрее, чем у мужчин. Кроме того, женский организм вырабатывает эстрогены, которые способствуют расширению сердечных сосудов, из-за чего кровь двигается по ним с большей интенсивностью. Риск заболевания повышается с возрастом, когда количество эстрогенов сокращается.
Ежедневно от инфаркта миокарда умирает более двухсот женщин по всему миру. Необходимо знать о том, как выглядят первые предвестники инфаркта, ведь чем раньше оказать врачебную помощь, тем выше вероятность пережить инфаркт.
Последствия для больного
Дальнейшее течение ишемической болезни сердца зависит от того, какие факторы риска сосудистой патологии имеются у пациента (возраст, мужской пол, наследственная предрасположенность, курение, высокое давление крови, избыток холестерина в питании), а также сопутствующие болезни.
Если начато своевременное лечение, устранены все причины, на которые можно воздействовать, то возможна длительная стабилизация состояния. Неблагоприятный прогноз отмечается у пациентов, которые имеют:
- инфаркт миокарда в прошлом;
- кардиосклероз;
- возраст после 55 лет;
- множественное нарушение сердечного кровотока;
- сужение основной ветви левой коронарной артерии;
- тяжелое течение стенокардии;
- никотиновую зависимость;
- пристрастие к алкоголю;
- слабую реакцию на препараты или отказ от лечения.
Этиология
Инфаркт миокарда – это прекращение питания сердечной мышцы из-за нарушения проводимости коронарных артерий. Предынфарктное состояние характеризуется сужением артерий, снабжающих сердечную мышцу. Просвет сосудов сужается на фоне спазма, закупорки атеросклеротической бляшкой или тромбом, кровоснабжение миокарда ухудшается.
Такое состояние вызывается:
- Стрессом;
- Нервным переутомлением;
- Гипертоническими кризами;
- Гриппом и другими респираторными инфекциями;
- Передозировкой спиртных напитков;
- Непривычными физическими сверхнагрузками;
- Тепловым ударом;
- Передозировкой медикаментозных средств;
- Переохлаждением;
- Курением.
Сыпь на локтях у ребенка: фото прыщей с пояснениями причин высыпаний, почему пупырышки на коленках?
Чистота кожных покровов характеризует внутреннее состояние здоровья
Зачастую люди сразу обращают внимание на прыщи, появившиеся на лице, а вот незначительные высыпания на локтях или коленках могут оставаться долгое время незамеченными
Спустя время, когда сыпь начинает чесаться и доставлять неприятности, человек обращается за помощью к врачу
Важно вовремя выявить причины ухудшения состояния кожи, так как это может быть вызвано серьезными инфекционными или грибковыми заболеваниями
Чем быстрее начато правильное лечение, тем легче будет бороться с основным недугом, вызвавшим появление сыпи.
Общая информация о патологии
Кожный покров на локтях и коленях практически не имеет сальных желез, поэтому из-за отсутствия естественного увлажнения кожа в этих местах очень сухая.
Отсутствие специального ухода и несоблюдение гигиенических мероприятий со временем приводят к образованию микроповреждений – сухие кожные участки трескаются и становятся «входными воротами» для различных инфекций. В результате появляются сыпь, светлые пупырышки, зуд и даже боль.
Особенно часто этот недуг беспокоит в теплое время, когда локти и колени не защищены одеждой и подвергаются прямому контакту с окружающей средой.
Сыпь на локтях у ребенка или взрослого может стать проявлением многих неприятных болезней, которые надо вовремя правильно диагностировать
Происхождение высыпаний может иметь различную природу (аллергическую, инфекционную, вирусную) – важно своевременно обратить внимание на этот симптом, чтобы не запустить основное заболевание
Симптоматика дерматита на локтях и коленях
В начале заболевания высыпания могут не беспокоить, поэтому человек не обращает на них внимания. Со временем появляется неприятный зуд, усиливающийся в ночное время. Кожа на пораженных участках грубеет, начинает шелушиться, облезать, покрывается светлой пленкой или засохшими корками.
Размер высыпаний – от мельчайших пузырьков до крупных конгломератов, когда несколько мелких красных точек сливаются в общие фигуры.
Причины сыпи на локтях и коленях
Высыпания на коленно-локтевых сгибах могут быть вызваны разными факторами. Основные причины, способствующие развитию сыпи:
- Механическое воздействие. Сидячий образ жизни, длительная работа за компьютером и с документами способствуют регулярному трению локтей о твердую поверхность, вызывая мелкие трещинки и появление прыщей.
- Укусы насекомых (рекомендуем прочитать: какое средство выбрать от укусов насекомых для детей от года?). Раздражение исчезнет самостоятельно при нанесении на пораженные участки успокаивающего крема.
- Нехватка витаминов и микроэлементов.
- Заболевания желудочно-кишечного тракта. Проблемы с пищеварением могут проявляться зудом и сыпью на сгибах конечностей.
- Прыщи на локтях могут быть предвестниками начинающейся ветряной оспы (пузырьки будто наполнены жидкостью), краснухи или опоясывающего лишая. Требуется медицинская помощь и лечение.
- Псориаз – заболевание неинфекционного характера (рекомендуем прочитать: псориаз у детей на начальной стадии: симптомы с фото ). Сыпь локально появляется на кистях и локтях, кожа шелушится и покрывается роговым слоем.
- Дерматиты различного происхождения. Характеризуются маленькими высохшими прыщами на локтевых сгибах и коленных чашечках, вызывают сильный зуд. Усиливаются при эмоциональном перенапряжении и стрессах.
- Кольцевидная гранулема – наиболее часто диагностируется в детском возрасте до 6 лет. Возникает по невыясненным причинам и может самостоятельно проходить. Белые или розовые высыпания плотной консистенции в виде колец располагаются на локтях, ступнях и внешней стороне кистей. Фото кольцевидной гранулемы представлено в статье.
- Изменения гормонального фона. Возникают при некоторых заболеваниях щитовидной железы или надпочечников.
- Аллергические реакции. Наиболее частая причина высыпаний, особенно в детском возрасте. Факторов, вызывающих аллергическую сыпь, очень много. Для выявления аллергенов следует обратиться к врачу.
ЧИТАЕМ ТАКЖЕ: как проводится лечение аллергического дерматита у детей?
Сыпь на коленях и локтях у ребенка: признаки аллергии
Прыщики на коленках и локтях у ребенка чаще всего бывают признаком аллергии (рекомендуем прочитать: прыщики на руках и ногах у ребенка: причины высыпаний и способы их устранения). Симптомы аллергических реакций сходны с клиникой других дерматологических заболеваний, что затрудняет диагностику.
Аллергия у малыша может возникнуть на введение новых продуктов в рацион питания, на стиральные порошки и прочую бытовую химию, пыльцу цветущих растений, при контакте на улице с травой или пылью (рекомендуем прочитать: как проявляется аллергия на порошок у ребенка?).
При контакте с аллергеном у ребенка опухают пораженные кожные участки, появляются папулы различного размера и цвета.
Высыпания могут мокнуть и лопаться, вызывая присоединение вторичной инфекции. Запрещается вскрывать пузырьки – это приводит к разрастанию воспаленных тканей на суставах. Формы аллергии различны, некоторые стадии требуют срочной антигистаминной терапии.
Диагностика и лечение высыпаний
Диагностикой высыпаний занимается врач-дерматолог. Специалист проводит визуальное изучение сыпи и собирает анамнез. В некоторых случаях может быть назначен общий анализ крови.
Проводится ряд лабораторных исследований: соскобы на наличие инфекций и грибковых паразитов.
Важно вовремя выявить начинающуюся ветрянку или краснуху, чтобы не допустить дальнейшего контакта со здоровыми членами семьи. https://www.youtube.com/embed/zbXDaR3-Oqk
ЧИТАЕМ ТАКЖЕ: как распознать ветрянку у ребенка на ранней стадии?
При выявлении аллергической природы сыпи может быть назначен анализ крови на иммуноглобулины, позволяющий установить конкретные аллергены.
До тех пор, пока основное заболевание не установлено, рекомендуется воздержаться от контактов с другими людьми, так как высыпания могут быть признаком заразного заболевания (ветрянка, краснуха, грибковые микозы).
ЧИТАЕМ ТАКЖЕ: каковы признаки с фото краснухи у детей?
Народная медицина
Народных способов для избавления от кожного зуда и сыпи довольно много, но следует понимать, что ни один старинный рецепт не заменит грамотную консультацию дерматолога.
Народная медицина может прийти на помощь, если у больного имеются незначительные высыпания на локтях и коленях, вызванные нарушением гигиены или чрезмерной сухостью кожи. Для увлажнения и дезинфекции эффективно протирать пораженные участки кожных покровов теплым оливковым или льняным маслом.
Эти масла помогают справиться с шелушением, засохшими корочками, а также быстро заживляют микротрещинки и ранки.
Сок алоэ и отвар ромашки обладают бактерицидным действием, а настой календулы или череды помогает устранить сильный зуд. Рекомендуется смачивать ватный тампон в отварах этих трав и прикладывать его к пораженным участкам на 10 – 15 минут. Мокнущую сыпь можно подсушивать перекисью водорода, после чего ополоснуть раны в отваре зверобоя.
Профилактические рекомендации
Особых профилактических мероприятий не существует, однако есть простые правила, которые следует соблюдать:
- поддерживать гигиену тела и своевременно увлажнять сухие участки кожи;
- избегать механических повреждений коленей и локтей;
- потреблять большое количество овощей и фруктов;
- курс витаминотерапии рекомендован дважды в год;
- избегать тактильных контактов с людьми, страдающими грибковыми заболеваниями;
- минимизировать контакт с аллергенами, особенно с ядохимикатами;
- работать с бытовой химией (чистящими порошками, средствами для мытья посуды) в плотных резиновых перчатках.
Для избежания аллергии у детей необходимо соблюдать простые меры. Прежде всего, правильно вводить прикорм малышам и следить за реакцией организма на введение новых продуктов в рацион питания грудничков. Часто у младенцев начинается сыпь на готовые каши и молочные смеси. Дети более старшего возраста не должны злоупотреблять шоколадом, цитрусовыми и фаст-фудом.
Кормящим матерям рекомендуется соблюдать диету: отказаться от большого количества кофе и шоколада, морепродуктов, концентрированных соков, апельсинов и мандаринов. Аллергены, полученные мамой при неправильном питании, могут не беспокоить женщину, но передаваться через грудное молоко ее малышу и вызывать у него атопическую сыпь.
Одежда для детей предпочтительна из натуральных тканей. Крупные производители бытовой химии разрабатывают детские серии противоаллергических средств по уходу за малышами: стиральные порошки, шампуни, гели для мытья. Не нужно дожидаться появления симптомов аллергического дерматита – лучше сразу, с рождения, пользоваться специальными средствами из детской линейки.
Височная доля
Работа этой области обеспечивает нормальную память, внутреннюю речь и мыслительную активность, слух вообще.
- Эпилептические припадки. Как и в случае с таковыми при поражении лобных долей, развиваются внезапно. Но продолжаются меньше по времени. В остальном разницы без инструментальных методик заметить не удается. Отличие в локализации патологического импульса.
- Отсутствие слуха. Так называемая корковая глухота. Пациентка полностью теряет способность ориентироваться в звуках. Это временное явление, лечение как таковое смысла не имеет.
- Отсутствие восприятия речи. Формально шумовой раздражитель есть, но оценить логику высказываний, смысл таковых и даже распознать слова невозможно.
- Вербальные галлюцинации психического типа. Так называемые псевдогаллюцинации в устаревшей терминологии. Пресловутые голоса в голове. Связаны с нарушением работы зоны Вернике.
Она отвечает за продукцию внутренней речи. В результате аномалии сигнал двигается в центр Брока.
Он в свою очередь выявляет внешние раздражители, воспринимает их как таковые, в качестве сторонней речи. Возникает парадоксальная реакция.
Нарушения памяти разных типов. Амнезии, провалы. Ощущение повторения некогда произошедшего (дежавю).