Что такое прободная язва желудка?
Прободная язва желудка относится к категории тяжёлых, опасных для жизни человека заболеваний. Происходит перфорация в стенке органа и содержимое напрямую вытекает в брюшную полость. В результате развивается перитонит, который требует немедленного вмешательства хирурга.
В настоящее время в России перфоративная язва диагностирована почти у 3 миллионов людей. Рецидивы случаются у 6% пациентов. Заболеванию подвержены чаще мужчины. Вырабатываемый женским организмом гормон эстроген оказывает сдерживающее влияние на деятельность секреторных желез слизистой желудка.
Содержание:
Профилактика
Необходимые меры по недопущению прободения язвы:
- соблюдение правильного режима питания;
- корректно подобранная диета;
- ведение здорового образа жизни;
- отказ от курения, алкоголя;
- постоянное обследование у гастроэнтеролога.
Список литературы: https://ru.wikipedia.org/wiki/Прободная_язва https://www.mgzt.ru/content/probodnaya-yazva-stereotipy-kotorye-nam-meshayut-0 https://www.10gkb.by/informatsiya/stati/probodnaya-yazva-zheludka-i-12-perstnoj-kishki https://www.aptekar76.ru/bolezni/detail/Probodnaya_yazva_zheludka_i_dvenadcatiperstnoj_kishki/ https://www.mediasphera.ru/issues/khirurgiya-zhurnal-im-n-i-pirogova/2015/11/downloads/ru/440023-12072015115 Вальданова М.Е., Жданова А.В. Прободная язва желудка и двенадцатиперстной кишки у пациентов старшей возрастной группы // Смоленский медицинский альманах. 2021. №1. https://medi.ru/klinicheskie-rekomendatsii/probodnaya-yazva-u-vzroslykh_14206/ Заметки автора статьи, основанные на личном опыте. Данный материал носит исключительно субъективный характер и не является руководством к действию. Определить точный диагноз и назначить лечение может только квалифицированный специалист.
Последнее изменение: 18.03.2020
Причины прободной язва желудка
Риску возникновения перфоративного дефекта подвергаются люди, страдающие хронической язвенной болезнью, а также – перенёсшие острую форму заболевания.
Инициировать перфорацию могут:
- Воспаления, возникающие вокруг основного очага повреждения слизистой;
- Переедание (желудок не справляется с большим объёмом пищи);
- Повышение кислотности желудочного сока (приводит к возникновению агрессивной среды);
- Чрезмерное употребление пищи, приправленной специями и алкоголя;
- Внезапная физическая нагрузка;
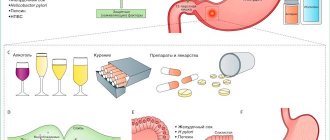
Современные исследования указывают, что возбудителем язвенной болезни является бактерия Helicobacterpylori (обладающая изначально агрессивными штаммами). Ею заражены почти 50% всего человечества. Но обсеменение не единственная причина возникновения язвенной болезни. Любое нарушение защитных функций организма активирует патогенное влияние микроорганизмов.
Факторы, повышающие риск заболевания язвенной болезнью:
- Подавленное состояние иммунной системы;
- Нарушение качества или продолжительности сна, работа в ночные смены;
- Длительный стресс;
- Приём некоторых лекарственных препаратов. Не допускается длительное лечение нестероидными противовоспалительными препаратами (включая аспирин), патогенное воздействие могут оказать приёмы, даже кратковременные антикоагулянтов (варфарина, гепарина), кортикостероидов (преднизолона), некоторых препаратов химиотерапии;
- Курение (оказывает опосредованное влияние на повышение содержания соляной кислоты и нарушение микроциркуляции в слизистых оболочках);
- Чрезмерное употребление алкоголя (приводит к непосредственному нарушению слизистых оболочек);
- Нарушение режима приёма пищи и качества питания. Слишком низкая или высокая температура пищи, продукты с повышенной жирностью, копчености и т.п., еда всухомятку излишне нагружают желудок и провоцируют возникновение заболеваний;
- Наследственные факторы;
- Наличие других патологий желудочно-кишечного тракта (например, гастрита);
Симптоматика
На разных стадиях перфоративной язвы 12-перстной кишки симптомы могут разниться. Для первой фазы характерно вытекание дуоденального содержимого в брюшину, что сопровождается сильным болевым синдромом. В зависимости от силы потока и размера перфорации период может длиться 3-6 часов. Боль способна отдавать в зону малого таза. Если пациент недавно принимал пищу, может возникнуть рвота с частичками желчи и крови. Дополнительно наблюдается снижение пульса и артериального давления, общая бледность и тонус мышц брюшной полости.
Во время второй фазы наступает ложное улучшение самочувствия, показатели приходят в норму, но при этом наступает ощущение жажды, сухости в ротовой полости, язык меняет цвет. На последней стадии состояние пациента ощутимо ухудшается, повышается температура тела, вздувается живот, начинается рвота. При пальпации можно ощутить жидкость в брюшине.
Симптомы прободной язвы желудка
Типичная форма протекания болезни сопровождается попаданием содержимого желудка в свободную брюшную область.
Существует три периода развития:
- Период химического перитонита. Длительность течения по времени составляет от 3 до 6 часов. Зависит от диаметра отверстия и объёма выделений из желудка. Сопровождается острой болью в области желудка. Возможны сильные болевые ощущения в околопупочном сегменте и в правом подреберье. Охватывают впоследствии область всего живота.Перфорация передней стенки желудка может проявиться в болях области левой стороны живота и левого предплечья. Болевые ощущения характеризуются длительностью проявления. Рвота появляется редко. Артериальное давление снижено, но пульс обычно в пределах нормы. Дыхание становится поверхностным и учащённым. Кожные покровы бледнеют, повышается потоотделение. Мышцы передней части живота напряжены, в брюшной полости наблюдается скопление газов.
- Период бактериального перитонита. Начинается, спустя 6 часов от прободения. Мышцы живота расслабляются, дыхание становится более глубоким и исчезают резкие боли. Человек чувствует облегчение. На этой фазе происходит повышение температуры, учащение пульса и дальнейшее изменение показателей артериального давления. Начинается период нарастающей токсикации, который приводит к увеличению объёма газов, параличу перистальтики. Язык становится сухим, с серым налётом на передней и боковых поверхностях. Меняется общее поведение больного. Он испытывает эйфорию и облегчение, становится некритичным к своему состоянию, не желает, чтобы его беспокоили. Если в период возросшей интоксикации не оказана скорая медицинская помощь, то человек переходит к третьей, самой тяжёлой стадии заболевания.
- Период острой интоксикации. Начинается, как правило, по истечении 12-ти часов с момента заболевания. Основное проявление – это неукротимая рвота, приводящая к обезвоживанию организма. Визуально можно отметить изменения в кожных покровах. Они становятся сухими. Происходит резкий перепад температуры тела. Повышение до 38°-40° сменяется понижением до 36,6°. Пульс доходит до 120 ударов в минуту. Верхнее артериальное давление опускается до 100 мм ртутного столба. Общее состояние больного характеризуется вялостью, безучастностью, замедленной реакцией на внешние раздражители. Происходит увеличение живота за счёт скопления свободного газа и жидкости. Нарушается процесс мочевыделения, со временем прекращается совсем. Если человек достиг этой фазы развития перитонита, то спасти ему жизнь практически невозможно.
Описание
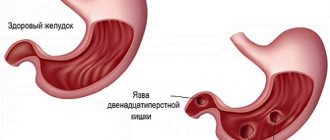
Перфоративная или прободная язва двенадцатиперстной кишки представляет собой тяжелое состояние с высокой летальностью. При изъязвлении 12-перстного органа зачастую затрагивается желудок. Этим образуется ход из органа в другие отделы ЖКТ или брюшину. Из-за постоянного воздействия раздражителей химико-физической и бактериальной природы, находящихся в дуоденальном содержимом. На фоне этого развивается перитонит. Такое последствие требует строжайшей диеты и срочного оперативного вмешательства.
Прободение язвы чаще возникает в передней стенке луковичной части дуоденального отростка. Такой исход в равной степени характерен для острого течения и обостренной хронической фазы язвенного процесса. Размер ран в среднем — 3 мм, реже — до 100 мм.
Классификация прободной язвы
- По клиническому протеканию заболевания:
- Типичная форма. Характеризуется вытеканием содержимого желудка в брюшную полость;
- Атипичная форма. Содержимое попадает в сальники или сальниковую сумку, возможно вытекание в забрюшинную клетчатку или межспаечную область;
- Перфорация с кровотечением в брюшную полость или желудочно-кишечный тракт;
- По стадиям развития перитонита:
- Стадия первичного болевого шока;
- Стадия развития бактериального перитонита, сопровождающаяся обсеменением микроорганизмами;
- Стадия воспалительного процесса, сопровождающаяся ощущениями мнимого благополучия;
- Стадия тяжёлого протекания заболевания, сопровождающаяся возникновением гнойных перитонитов;
- По патолого-анатомическим признакам:
- Прободение хронической язвы (осложнение язвенной болезни);
- Прободение острой язвы;
- Перфорация при поражении стенки полого органа опухолевым образованием;
- Перфорация при паразитарных заболеваниях;
- Возникновение дефекта из-за нарушения местного кровообращения;
- По локализации очага:
- Язва желудка (передней, задней стенки, малой или большой кривизны);
- Язва двенадцатипёрстной кишки;
- Пилородуоденальная язва;
- Язва сочетанная (желудка и двенадцатипёрстной кишки);
Возможные осложнения и последствия
При несвоевременном обращении за медицинской помощью могут развиться тяжелые гнойные осложнения прободной язвы, в том числе генерализованный сепсис. Подобные состояния несут угрозу жизни.
Послеоперационными осложнениями прободной язвы могут стать:
- бронхопневмония;
- перитонит;
- несостоятельность швов с повторным выходом кишечного содержимого в полость брюшины;
- желудочно-кишечные кровотечения;
- нарушение эвакуаторной функции желудка.
Более других подвержены риску развития послеоперационных осложнений прободной язвы пациенты с иммунодефицитом и лица преклонного возраста.
Методы диагностики прободной язвы
Для прободения характерен приступ резкой, внезапной боли. Если имеется анамнез язвенной болезни, гастрита и пр., то задача облегчается. Как правило, для диагностики применяют дифференциальный метод.
Он состоит в обследовании организма с учётом наличия/отсутствия следующих патологий:
- Острого аппендицита;
- Острого холецистита;
- Перфорации опухолевых образований;
- Печёночной колики;
- Острого панкреатита;
- Тромбоза;
- Расслаивающейся аневризмы аорты брюшного отдела;
- Инфаркта миокарда;
- Нижнедолевой пневмонии;
- Плеврита;
- Пневмоторакса;
Дополнительными методами исследования являются:
- Рентгенологические. Эффективность диагностики заполнения воздухом брюшной полости доходит до 80%. Но подобная картина может наблюдаться и в случае завоздушенности кишечника или атонии маточных труб;
- Электрогастроэнтерографические. Позволяют произвести качественный анализ эвакуационной функции желудка и двенадцатипёрстной кишки;
- Эндоскопия. Применяется при отрицательных результатах рентгенологических исследований, но при подозрении на прободение. Позволяет определить наличие язвенной болезни, локализацию очага. Исследование проводится при помощи накачивания воздуха, что помогает определить истинную клиническую картину;
- Общий анализ крови (показывает повышенное содержание лейкоцитов);
- Лапароскопия. Помогает качественному и количественному анализу выпота в брюшной полости. Имеет противопоказания к применению;
Лапароскопия не применяется, если у пациента выявлены:
- Ожирение;
- Спаечные процессы в области живота;
- Нарушение целостности диафрагмы;
- Патология свёртываемости крови;
- Наличие грыж больших размеров на передней стенке брюшинной области;
- Общее тяжёлое состояние;
Перфорация кишки снизу, сзади
Дуоденальное содержимое инфицирует забрюшинную клетчатку. Главный симптом — неожиданные, резкие боли под ложечкой с отдачей в спину. С течением времени боль ослабевает. Развивается острый воспалительный гнойный процесс в ретроперитонеальной клетчатке забрюшины. Период характеризуется развитием лихорадки с ознобом. У 10—12 грудного позвонка образовывается припухлость, которая при пальпации болит. При прослушивании ее области можно услышать характерный хруст — крепитацию. Рентген показывает повышенное газообразование в этом месте.
Лечение прободной язвы желудка
Прободные язвы лечатся хирургическим путём. Предоперационная подготовка заключается в выводе желудочного содержимого и восстановлении артериального давления. Также производится исследование для выбора дальнейших действий.
Оцениваются:
- Время, прошедшее с начала заболевания;
- Природа происхождения, размеры и локализация язвы;
- Степень выраженности перитонита и область его распространения;
- Возрастные особенности пациента;
- Наличие/отсутствие дополнительных патологий;
- Технические особенности стационара и уровень профессионализма врачей;
Разделяют органосохраняющие операции (ушивание) и радикальные (резекция, иссечение язвы и пр.).
Ушивание перфоративного отверстия показано при наличии распространенного перитонита, высоком операционном риске (связанном с наличием сопутствующих патологий или возрастом пациента), отсутствии язвенного анамнеза у лиц молодого возраста. Техника заключается в иссечении краёв язвы и последующем их сшивании двумя рядами швов. При таком способе решения проблемы сохраняются форма органа и диаметр его просвета. По окончании операции производится установка временных дренажей. Прописывается дальнейшее лечение противоязвенными препаратами.
Резекция желудка – операция, приводящая к потере значительной части органа. После перенесения её устанавливается инвалидность. Показаниями являются наличие хронических, большого диаметра язв, подозрения на наличие злокачественных опухолей, возраст больного менее 65 лет при отсутствии сопутствующих патологий в декомпрессионном периоде, развитие острого воспаления и гнойного перитонита, спустя 6-12 часов после начала заболевания.
При отсутствии перитонита можно проводить ушивание стенки перфорированного отверстия в сочетании с селективной проксимальной ваготомией.
Иссечение язвы с применением стволовой ваготомии и выполнением пиропластики используют при наличии язвы пилорического отдела желудка, сочетании перфорации с кровотечением, стенозом.
Отсутствие хирургического вмешательства обязательно приводит к летальному исходу в ближайшие недели после развития заболевания.
Статистика смертельных исходов после проведения операции показывает, что спустя 6 часов уходит не более 4% пациентов, спустя сутки – не более 40%.
Прогноз
Прободная язва является жизнеугрожающим состоянием, примерно в 8% случаев завершающимся летальным исходом даже при условии своевременной диагностики и вовремя проведенного хирургического лечения. Рецидивы при этом отмечаются менее чем в 2% случаев. При проведении хирургического вмешательства через 12 часов от момента дебюта заболевания и позже послеоперационная летальность увеличивается до 20–40%. Лечение прободной язвы на стадии разлитого перитонита часто является запоздалым и не имеет положительного эффекта.
Диета после операции прободной язвы желудка
Первое правило для выздоровления и снижения риска рецидива чёткое соблюдение предписаний врача. Исключение из правил «если нельзя, но очень хочется» не работает. В постоперационный период устанавливается строгая диета. Она может продолжаться от 3 до 6 месяцев. Рацион усложняется постепенно.
Основные принципы диеты:
- Суточное количество приёмов пищи до 6 раз, небольшими порциями.
- Все принимаемые продукты должны быть пюреобразными, либо полужидкими.
- Готовить пищу следует на пару или отваривать
- Соль следует принимать в ограниченном количестве
- Также следует ограничить приём простых углеводов (сахар, шоколад, выпечка) и жидкости.
На 2-й день после операции к приёму разрешены минеральная вода, фруктовые кисели, некрепкий, немного подслащенный чай.
По истечении 2-3 суток рацион пополняется отваром из шиповника, протёртыми супами и кашами из риса и гречи. Овощными супами-пюре из отварных моркови, тыквы, кабачков, картофеля или свёклы. Разрешается к приёму яйцо всмятку и паровое суфле из протертого творога.
На 10-е сутки после операции в рацион вводят пюре из отварной моркови, тыквы, кабачка или картофеля. Постепенно вводят паровые котлеты, суфле, пюре, кнели, фрикадельки или зразы из нежирных сортов мяса или рыбы. Добавляют сырники, пудинги, запеканки из творога. Также можно употреблять свежий протертый творог. Кроме того, вводятся цельное молоко и некислые молочные продукты (ацидофилин, йогурт, мацони).
Только спустя месяц становится возможным приём хлебных изделий: сушек, чёрствого хлеба, сухарей.
Через 2 месяца разрешено добавлять в пищу свежую сметану и употреблять кефир.
По теме: Диета при язве желудка — что можно и что нельзя есть?
Послеоперационный уход
В послеоперационном периоде пациенту в индивидуальном порядке подбирается специальное щадящее питание. Диета после операции при язве двенадцатиперстной кишки должна быть строгой и щадящей.
Питание должно быть дробным. Во избежание чрезмерной нагрузки необходимо принимать пищу через каждые 3 часа небольшими порциями. Диета после язвы двенадцатиперстной кишки включает в себя отварные или запечённые блюда.
Каждый диетический продукт необходимо измельчать с помощью блендера. Соли в пище должно быть минимальное количество. Диета после прободной язвы двенадцатиперстной кишки должна содержать такие продукты, которые не станут раздражать слизистую желудка и кишечника.
Противопоказаны слишком горячие или холодные блюда, алкоголь, газированные напитки, наваристые бульоны, грубая растительная клетчатка.
Диагностирование болезни
Используемые методы диагностики перфоративной язвы включают:
- проведение общего осмотра с пальпацией и выявлением жалоб;
- рентген, который может обнаружить воздух в районе брюшины;
- общий и биохимический анализ крови. Это помогает определить присутствие воспаления в организме и уровень интоксикации;
- эндоскопическое исследование. Оно определяет место расположения перфорации и размеры повреждения. При проблемах с диагностикой применяют расправление стенок желудка при помощи воздуха;
- КТ органов брюшной полости (информативность почти 100%) помогает увидеть свободную жидкость и газ, утолщение дуоденальных связок и желудочной стенки, язву желудка;
- электрокардиограмма. Ее выполняют для определения сбоев в функционировании сердечно-сосудистой системы, что необходимо знать при подготовке к операции;
- эзофагогастродуоденоскопия;
- УЗИ. Оно помогает увидеть абсцесс, который скрыт в межспайковом пространстве, выявляет наличие жидкости в брюшном пространстве;
- диагностическая лапароскопия. Лапароскопическое исследование относят к самым чувствительным способам обнаружения прободной язвы. Дифференцировать заболевание следует с аневризмой брюшной аорты, острым аппендицитом, панкреатитом, холециститом, инфарктом миокарда.