Пролежни – это серьезное осложнение многих заболеваний, связанных с нарушением питания тканей либо возникающее вследствие их внешнего сдавления со смещением. В медицинской практике пролежни часто именуют язвами.
Это осложнение отнюдь не участь только лишь лежачих больных, пролежни могут формироваться при любом внешнем сдавлении, особенно часто на местах костных выступов.
Пролежням подвержены больные, страдающие нарушением иннервации тканей вследствие патологии или повреждения спинного мозга. У таких больных актуальным становится лечение пролежней на пятках, на ягодицах, т.е. местах, получающих наибольшее давление от веса тела.
У лежачих больных происходит сдавление кожи и сосудов, в результате происходят застойные процессы и отмирание тканей в местах максимального соприкосновения тела с твердыми частями постели, поэтому пролежни образуются в зависимости от положения тела:
- При положении лежа на животе — поражаются лобок и скулы
- При положении на боку — колени, бедро, лодыжки
- Лежа на спине – крестец, пятки, седалищный бугор, локти, лопатки, затылок
Способствуют такому процессу пересушивание или наоборот, чрезмерное увлажнение кожных покровов. Сухость приводит к отшелушиванию рогового (защитного) слоя кожи, а влажность провоцирует инфицирование пораженных участков, все это усугубляется нарушением кровоснабжения областей сдавления.
Такое осложнение как пролежни, их профилактика и лечение актуальны по нынешний день – постоянно ведется поиск новейших средств терапии и предупреждения этих образований. Пролежни формируются достаточно быстро, а вот лечение их проблематично и не всегда приносит желаемый эффект.
70% пациентов, у которых возникают пролежни — это пожилые люди:
- 66% — пожилые люди с переломами бедра (шейки бедра)
- 60% — больные с тетраплегией
- 33% пациенты в реанимационных отделениях
- 9% госпитализированных больных
- 3-25% — люди, находящиеся дома (лежачие больные)
Причины образования пролежней
Пролежни развиваются как результат давления твердых поверхностей, на которых находятся лежачие больные, на их выпирающие участки тела с незначительной мышечной и жировой прослойкой, чаще всего на лопатки, грудной отдел позвоночника, крестец, пятки, затылок и т.д. У больных, вынужденных длительное время находиться в сидячем положении, образуются пролежни на спине, на крестце, пятках, пальцах, стопах и лопатках.
Повреждения тканей обусловлены следующими причинами:
- перегибом кровеносных сосудов, которые доставляют в клетки мышц и кожи кислород и питательные компоненты. Вследствие кислородного голодания (гипоксии) и недостаточного питания угнетается жизнедеятельность клеток, что приводит к их гибели;
- сдавлением нервных волокон, отвечающих за регуляцию обмена веществ в тканях, в результате чего ухудшается жизнеспособность клеток;
- сдавлением лимфатических сосудов, которые выводят продукты жизнедеятельности клеток из межклеточного пространства, в результате чего в нем происходит накопление шлаков и токсинов, снижение жизнеспособности клеток их отравление и гибель. Кроме того, одной из функций лимфатической системы является утилизация мертвых клеток: сдавленные лимфатические сосуды приводят к накоплению погибших клеток в тканях, что благоприятствует развитию инфекции.
Кроме того, развитие пролежней связано с трением, вследствие которого происходит механическое повреждение и слущивание кожных клеток, смещение глубоколежащих тканей и разрыв сосудов.
Вероятность развития пролежней увеличивает повышенная влажность, в силу которой кожа набухает и увеличивается трение. Особенно большой риск образования пролежней у пациентов, страдающих недержанием мочи и кала, которые содержат вещества, провоцирующие раздражение кожи.
Какие медикаменты используют
Выбор способа лечения пролежней на копчике варьируется с учетом степени поражения и тяжести течения заболевания. Врач может рекомендовать антисептики, ранозаживляющие средства и препараты, улучшающие циркуляцию крови. Для обработки кожи используют хлоргексидин или другой антисептический раствор, но не в каждом случае можно обрабатывать открытую рану.
Классический подход к лечению включает несколько этапов:
- Дезинфекция и очистка тканей на поврежденном участке и вокруг него.
- Нанесение специального крема или мазевой повязки, способствующей отторжению отмерших клеток.
- Применение средств, предотвращающих бактериальное поражение (антисептические повязки и др.).
- Если выявлено бактериальное поражение, врач выпишет антибиотики. От воспаления — противовоспалительные препараты. От боли — анальгетики.
- Нанесение ранозаживляющих средств в виде мазевых повязок и кремов.
Без консультации с врачом обрабатывать пролежни на ягодицах не рекомендуется.
Осложнения пролежней
Пролежни, оставленные без должного внимания, могут существенно ухудшить состояние пациента и привести к развитию тяжелых последствий. В большинстве случаев заболевание может осложняться следующими патологиями:
- сепсисом;
- флегмоной;
- остеомиелитом;
- гнойным артритом;
- раневым миазом (может развиваться в теплые времена года, при активном размножении насекомых и откладывании ими своих личинок в раны);
- арозивными кровотечениями;
- раком кожи.
Своевременная терапия и правильный уход за пациентами высококвалифицированного медицинского персонала Юсуповской больницы, знающего, как вылечить пролежни, обеспечивают предупреждение развития подобных осложнений.
Анализы и диагностика
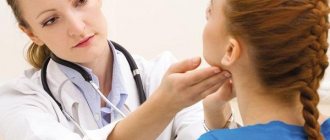
Врач устанавливает диагноз, руководствуясь симптомами, которые определяются у больного. Гнойный хирург, травматолог или другой специалист проводит внешний осмотр больного, опрос его или родственников, ухаживающих за больным. Также проводится забор и лабораторное исследование мазка из раны, лабораторный анализ крови. Специальных методов диагностики не требуется. В некоторых случаях проводится дифференциальная диагностика пролежня с раком кожи, для уточнения используют биопсию.
Пролежни: лечение в домашних условиях луковым составом
При наличии у больного покраснения кожного покрова, можно приготовить луковую смесь, в которую, кроме лука, входят оливковое масло и свечной воск.
Хорошо измельченный репчатый лук (две головки среднего размера) смешивают с двумя столовыми ложками оливкового масла, после чего полученную кашицу нужно прогреть на водяной бане около 20 минут. Затем смесь процедить через марлю, добавить воск из растопленной церковной свечи, дать остыть. Полученную мазь наносить на покрасневший участок кожи два раза в сутки, (утром и перед сном). Благодаря мягкому разогреванию дискомфорт у больных отсутствует, происходит активизация кровотока, что положительно влияет на процесс регенерации.
Помимо того, данное средство обладает дезинфицирующим действием, предотвращая инфицирование пролежней при наличии микротрещин на поверхности поврежденной кожи.
Диета
Диета при кожных заболеваниях
- Эффективность: лечебный эффект через месяц
- Сроки: три месяца и более
- Стоимость продуктов: 1400-1500 рублей в неделю
Чтобы предупредить появление таких поражений, важно ввести в рацион больного достаточное количество белковых продуктов. Выбирать следует диетические, обезжиренные продукты – молочку, яйца, постное мясо, рыбу. Также следует ввести в рацион продукты, содержащие витамины А, С, группы В. Рекомендуется готовить таким больным блюда из печени, сердца, риса, гречки.
Следует обязательно спланировать режим питания больного – он должен получать пищу маленькими порциями 4-6 раз в день. Важен и питьевой режим – больному нужно пить достаточно жидкости.
Сухие пролежни: лечение нашатырем
Одним из средств, как обрабатывать пролежни в домашних условиях, является нашатырь. Для предотвращения усугубления пролежней и перехода заболевания в более тяжелую стадию, покрасневший участок кожи следует тщательно протереть нашатырном спиртом. Прежде чем лечить пролежни у лежачих больных нашатырем, кожу необходимо тщательно обработать. Уже на третьи-четвертые сутки подобного лечения покраснение исчезает, происходит полное восстановление кожных покровов, так как быстро вылечить пролежни на ранних стадиях, не сопровождаемых некротическим процессом, довольно просто.
Список источников
- Воробьев А.А., Цуриков Ю.М., Поройский С.В. Лечение пролежней у спинальных больных // Бюллетень Волгоградского научного центра РАМН. — 2007.- №2. — С. 33-34.
- Климиашвили А.Д. Профилактика и лечение пролежней. // Русский медицинский журнал. — 2004. — Т. 12, №12. — С. 40-45.
- Пауков B.C., Мусалатов Х.А., Салтыков Б.Б., Шашлов С.В„ Ермакова Н.Г., Елизаров М.Н. Иммуноморфологическая характеристика пролежней // Архив патологии. 1997. — №6. — с.40-44.
- Профилактика и лечение пролежней. Ассоциация врачей общей практики (семейных врачей). — М., 2004. — С. 44-64.
Можно ли вылечить пролежни другими средствами
При первых признаках развития пролежней применяется следующий состав: в кипяченую воду (250мл) добавить одну столовую ложку уксуса (9%). Обрабатывать пораженный участок полученным раствором необходимо каждый час в течение суток, делая перерыв на ночь. Покраснение исчезает, как правило, на 4-5 день лечения.
Отличной эффективностью на ранних стадиях заболевания обладают листья сирени. Компресс из размятых свежих листьев следует наложить на покрасневший участок кожи, после чего зафиксировать его пластырем. Через три часа компресс снять, наложить новый. Курс лечения продолжать не менее пяти суток.
Правила ухода
Что делать, если начинаются пролежни, частый вопрос родственников, столкнувшихся с такой ситуацией. Кроме медикаментозных препаратов необходимо соблюдать правила ухода:
- Поддерживайте чистоту кожных покровов, пусть больной чаще принимает воздушные ванны.
- Жирную кожу протирайте средствами, содержащими спирт, сухую – увлажняйте детским кремом.
- При покраснении участка эпидермиса делайте массаж вокруг него, усиливая кровообращение.
- При недержании используйте памперсы и присыпку под них.
- Последствия обильного потоотделения устраняйте раствором столового уксуса.
- Переворачивайте больного каждые 2 часа.
- Проветривайте помещение и следите за температурой воздуха.
Ежедневный уход, лекарственные препараты и витамины помогут укрепить иммунитет, улучшить кровообращение, вернуть трофику тканей на начальной стадии заболевания.
Обработка пролежней в домашних условиях раствором соды
Гнойные пролежни можно обрабатывать обычной пищевой содой. В крутой кипяток (250мл) добавить 1 чайную ложку соды, раствор остудить. Кусок льняной ткани смочить в растворе, немного отжать и приложить на пораженный участок кожи. Данное средство способствует активному отхождению гнойного содержимого пролежней, которое остается на салфетке. Салфетка должна находиться на ране не менее 10 минут. За одну процедуру нужно сменить три салфетки. В сутки необходимо выполнить четыре процедуры. Продолжать лечение от пяти до десяти суток, до полного заживления раны.
Классификация
Выделяют четыре стадии пролежней по степени их тяжести:
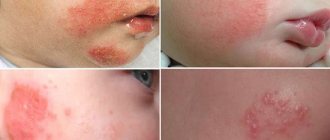
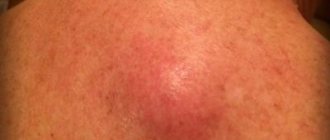
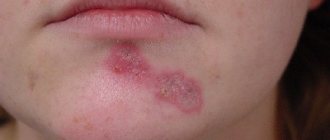
- Первая стадия – кожные покровы остаются целыми. Наблюдается покраснение пораженных мест, и когда к ним прикоснуться, то кожа не становится светлой. Если сравнивать эти участки со здоровыми, то кожа на них более твердая и чувствительная. Отличается и ее температура – она более горячая или холодная.
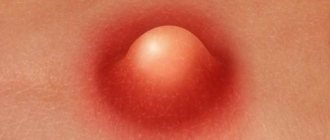
- Вторая стадия – развивается повреждение наружного слоя кожи и дермы (слоя, расположенного под наружным). На этой стадии рана еще неглубокая, она розовая или красная. Также может появиться волдырь, заполненный жидкостью, который потом лопается.
- Третья стадия – на пораженном месте образуется глубокая рана, в которой видно подкожную жировую клетчатку. Язва похожа на кратер, на ее дне находится мертвая ткань желтого оттенка. Патологический процесс распространяется на соседние участки кожи.
- Четвертая стадия – отмечается массивное повреждение тканей. Рана становится настолько большой, что может достигать мышц, сухожилий и даже кости. Дно раны покрывает корка, она желтая или имеет темный цвет.
Пролежни третей и четвертой степени можно лечить только хирургическим методом.
Также пролежни классифицируют с учетом размеров образовавшихся поражений:
- Небольшой — до 5 см в диаметре.
- Большой – 10-15 см.
- Гигантский — больше 15 см.
Отдельно выделяют свищевую форму, когда в мягких тканях образуется большая полость, через отверстие на коже сообщающаяся с наружной средой. Полость может находиться на относительно большом расстоянии от раны. При такой форме часто развивается остеомиелит подлежащей кости.
Профилактика развития пролежней в Юсуповской больнице
Благодаря профессиональному подходу, большому опыту и высокой квалификации специалистов Юсуповской больницы, развитие пролежней у пациентов, вынужденных находится в обездвиженном состоянии (в период реабилитации), практически исключено.
Для лежачих больных в стационаре Юсуповской больницы предусмотрены специальные ортопедические матрасы, которые обеспечивают пассивный массаж тела и способствуют правильному распределению веса пациента, регулярно проводятся гигиенические процедуры, смена постельного белья, предоставляется полноценное питание.
Благодаря всем этим услугам, а также профессионализму и внимательному отношению медицинского персонала к каждому пациенту, риск развития пролежней у лежачих больных сводится к минимуму.
Задать интересующие вопросы об условиях госпитализации, узнать стоимость медицинских услуг можно по телефону Юсуповской больницы или на сайте клиники, у врачей-координаторов.
Хирургический метод
Если заболевание запущено до появления глубоких пролежней на крестце, то удалением гноя и отмерших клеток занимается хирург. После операции врач назначает:
- антибактериальные препараты;
- средства для улучшения кровообращения;
- ранозаживляющие повязки и мази;
- противовоспалительные средства;
- минералы и витамины при неправильном питании;
- иммуномодуляторы.
Когда у пациента слишком глубокие пролежни на крестце, лечение может включать в себя пересадку собственной кожи со здоровых участков на поврежденные.
Правильный уход пациенту с пролежнями можно обеспечить перевязочными средствами «ПАУЛЬ ХАРТМАНН». При сильной экссудации рекомендовано применять «Сорбалгон» и уходовые средства « Моликар Скин». После очистки раны добавляют повязку «Гидроколл», обеспечивающую нормальную среду для грануляции раны. Перед применением мазей, повязок и других средств обязательна консультация врача.