Что чувствует человек во время приступа стенокардии?
Симптомы, которые испытывает человек во время приступа стенокардии:
- Боль. Она сосредоточена за грудной клеткой, с левой стороны. Иногда боль отдает в шею, в зубы, в нижнюю челюсть. Реже болит промежуток между лопатками, локтевые и лучезапястные суставы, сосцевидные отростки.
- Боль может быть глухой, давящей, сжимающей. Иногда человек испытывает тяжесть в груди, ему не хватает воздуха.
- Приступ длится не более 5 минут. Часто он имеет взаимосвязь с эмоциональной и физической нагрузкой.
- Повышение артериального давления. Его скачок провоцирует возникновение головной боли, головокружения и слабости. Этот симптом при стенокардии развивается не всегда.
- Одышка, которая указывает на кислородное голодание миокарда. У человека усиливается потливость, без видимых на то причин.
- Нарушения в работе сердца, которые человек хорошо ощущает.
- Тошнота и рвота.
- Чувство страха, повышение двигательной активности.
Гипергидроз
Повышенная потливость. Выступает следствием чрезмерной стимуляции гипоталамуса. В результате нарушения питания миокарда падает сократительная способность сердца.
Может быть повышение ЧСС, но продуктивность систол (сокращений) минимальна. Поэтому кровяной выброс падает, значит, мозг недополучает кислорода и питательных веществ.
Гипоталамус в условиях ишемии (кислородного голодания) начинает посылать хаотичные сигналы всему организму.
Поскольку именно в этой структуре расположен центр теплопродукции и отдачи, субъективно стенокардия проявляется как ощущение холода, при этом периферические сосуды расширяются. Тело активно охлаждается. Затем возможен обратный процесс и так по кругу пока не восстановится кровообращение.
Означают ли приступы стенокардии приближающийся инфаркт?
При стенокардии боль бывает резкой и не столь продолжительной, как при инфаркте. К тому же, при инфаркте наблюдаются тошнота, слабость организма. Также болевые ощущения при инфаркте не проходят после приема таблеток или отдыха.
Однако если боли при стенокардии возникают достаточно часто и долго не проходят, то это вполне может привести к инфаркту.
Не следует думать, что любая боль в области сердца – это признак развития стенокардии. К примеру, если боль утихнет менее чем через тридцать секунд, после приема воды или глубокого вдоха, то это не стенокардия.
Описание болезни
Для стенокардии напряжения, или грудной жабы, хронического заболевания кардиоваскулярной системы, характерны загрудинные боли при физических или гастрономических нагрузках, в стрессовых состояниях, резком переохлаждении. Этим она отличается от другой формы – стенокардии покоя. Давящие, сжимающие или жгучие боли появляются из-за того, что клетки сердечной мышцы пребывают в состоянии резкого дефицита кислорода (ишемии).
Боли при грудной жабе быстро уменьшаются и пропадают практически сразу после того, как человек кладет под язык таблетку Нитроглицерина или прекращает выполнять какую-либо физическую работу. Это главное отличие «стенокардических» болей от других.
Стенокардия напряжения считается наиболее распространенной разновидностью ишемической болезни сердца и находится под кодом МКБ I20.8.
По данным Всемирной организации здравоохранения (ВОЗ) во всем мире стенокардией страдают около 300 000 000 человек. Средний возраст начала заболевания – 45-50 лет. Соотношение мужского и женского пола составляет 2,5:1. Однако это касается только женщин в пременопаузальном периоде. После наступления менопаузы этот показатель сравнивается с мужчинами. Этому факту есть вполне конкретное объяснение.
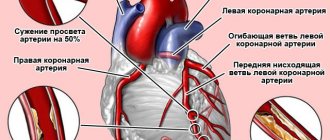
Основной причиной стенокардии напряжения является ухудшение прохождения крови по сосудам, питающим сердечную мышцу (коронарным артериям) вследствие атеросклероза. Он возникает из-за того, что в стенках сосудов откладывается холестерин, а именно, так называемая «плохая» его разновидность (липопротеиды низкой и очень низкой плотности). Женские половые гормоны (эстрогены) обладают способностью снижать уровень этой фракции, что уменьшает степень формирования атеросклеротической бляшки. А при наступлении менопаузы содержание защитных гормонов в крови женщины резко снижается, что повышает кон холестерина и, соответственно, скорость развития патологии.
Если вовремя не распознать и не начать лечить стенокардию напряжения, то она может привести к инфаркту миокарда – «убийце номер один» среди всех заболеваний.
Классификация стенокардии
Современная медицина различает 3 вида преходящей ишемии миокарда: стабильная стенокардия, вариантная стенокардия, безболевая ишемия миокарда.
Стабильная стенокардия
Стабильная стенокардия – это стенокардия напряжения. Обычно она проявляется после сильного стресса или усиленных физических нагрузок.
Стабильная стенокардия напряжения делится на четыре функциональных класса, которые зависят от тяжести течения болезни:
- Первый функциональный класс.
Выполнение обычных действий не вызывает приступа стенокардии. Речь идет о ходьбе или подъеме по лестнице. Приступ может случиться при выраженной физической нагрузке. Она может быть либо слишком интенсивной, либо слишком длительной.
- Второй функциональный класс.
У человека приступ стенокардии может случиться при быстрой ходьбе, во время быстрого подъема по лестнице, после приема пищи, при времяпрепровождении на холоде или на ветру. Спровоцировать стенокардию может стрессовая ситуация. Иногда приступы повторяются в первые несколько часов после ночного отдыха. Опасно для больного совершать пешие прогулки более чем на 200 метров.
- Третий функциональный класс.
Больной вынужден ограничиваться физическую активность, так как приступы стенокардии случаются после ходьбы на расстояние 100 метров или немного более, во время подъема на один лестничный проем, на улице, независимо от погодных условий.
- Четвертый класс функциональной активности.
Человек утрачивает способность выполнять многие действия, так как приступ может случиться в любое время, даже когда больной находится в покое.
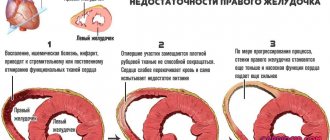
Нестабильная стенокардия
Нестабильная стенокардия – стенокардия покоя. Возникает при любых нагрузках и независимо от стрессовых ситуаций. Имеет продолжительный характер и часто проявляется. Симптомы нарушения развиваются из-за того, что миокард недополучает кислород на фоне сужения артерий, а не из-за возросшей физической нагрузки.
Некоторые особенности диагностики, течения и лечения вариантной стенокардии:
- На ЭКГ ангинозные приступы сопровождаются преходящим повышением сегмента ST.
- Иногда сильные сердечные боли могут возникать после физической нагрузки, которую человек получал в утренние часы. Вечером и днем аналогичная физическая нагрузка болью не проявляется.
- Справиться с ангинозными приступами можно приемом АК и нитратов. Эффект от бета-блокаторов проявляется не так сильно. У части пациентов, страдающих ангиоспастической стенокардией, бета-блокаторы способны оказать противоишемический эффект.
Безболевая ишемия миокарда
Очень часто ишемия миокарда развивается без каких-либо явных симптомов. Человек не ощущает проявлений стенокардии. При этом интенсивность приступов может быть довольно высока, вплоть до развития инфаркта миокарда.
Обнаружить безболевую ишемию удается во время проведения проб с физической нагрузкой и при выполнении суточного ЭКГ.
Можно выделить 3 типа немой ишемии миокарда:
- Первый тип.
Изменения миокарда по ишемическому типу происходят без каких-либо симптомов. Они проявляются при физической нагрузке, также их можно обнаружить во время проведения суточного ЭКГ.
- Второй тип.
Ишемия регистрируется у пациентов с приступами стенокардии.
- Третий тип.
Ишемия развивается у пациентов без стенокардии, но после перенесенного инфаркта миокарда.
Третий и четвертый тип стенокардии требует оказания экстренной медицинской помощи. Если проигнорировать эту рекомендацию, то повышается вероятность развития инфаркта миокарда или тахикардии.
Факторы риска
Как бы ни хотелось избежать стенокардии, важно понимать — не все факторы риска можно скорректировать. К сожалению, шансы заболеть передаются по наследству. Приступы стенокардии почти неизбежно проявляются у пожилых людей.
Однако, есть немало факторов риска, с которыми можно и нужно бороться. Из жизни человека, склонного к заболеваниям сердца, достаточно исключить всего несколько опасных привычек — и свое разрушительное действие прекратит целый ряд факторов-провокаторов. Например, если человек изменит свои пищевые пристрастия, отдав предпочтение легкой, питательной, правильно приготовленной пище, его вес придет в норму. Снизится холестерин и артериальное давление. А значит, станет меньше факторов риска, из-за которых сердцу тяжелее справляться со своими задачами.
Среди факторов риска, которые можно устранить:
- повышенное содержание холестерина и других липидных фракций в крови. Это провоцирует отложение холестерина в артериях и еще большее сужение коронарного просвета, образование тромбов;
- избыточная масса тела;
- малоподвижный образ жизни;
- курение. Никотин вызывает кислородное голодание и искусственное сужение артерий. У курильщиков повышается артериальное давление и стенокардия наступает раньше, чем у тех, кто не имеет вредных привычек.
- высокие психоэмоциональные нагрузки и стресс. При этом происходит ангиоспазм и резкое повышение давления. Следствием может стать не только приступ стенокардии, но и инфаркт.
- прием женщинами гормональных контрацептивов.
Гораздо сложнее справиться с болезнью, если у вас наблюдаются следующие патологии:
- повышенное давление. Оно вызывает напряжение мышцы миокарда;
- общая слабость, интоксикация. Ослабленный организм плохо справляется с поставкой кислорода в сердечную мышцу, поэтому анемия часто влечет приступы учащенного сердцебиения;
- сахарный диабет;
- повышенная вязкость крови. Это приводит к возникновению тромбов, еще большему сужению просвета сосудов и слабости миокарда;
- дисфункция эндотелия;
- ранняя менопауза.
Особенно опасен метаболический синдром, когда у пациента присутствует сразу несколько факторов риска: лишний вес, высокое артериальное давление, повышенное содержание холестерина в крови.
Диагностика стенокардии
Человек с симптомами стенокардии должен обратиться за консультацией к терапевту или кардиологу. Врач выслушает жалобы больного, соберет анамнез. Важно уточнить, какие факторы становятся основанием для развития болевого приступа, как долго он длится, насколько интенсивен болевой симптом. Следует выяснить у больного, какие именно препараты позволяют ему справиться с нарушением.
После осмотра пациента, доктор даст ему направление на сдачу лабораторных анализов. В первую очередь изучают кровь больного. В обязательном порядке определяют уровень холестерина, ЛПНП и ЛПВП, триглицеридов, АЛТ, АСТ. Осуществляют забор крови на сахар, на электролиты. Важно учесть показатели свертываемости крови.
Еще один важный маркер повреждения миокарда – это тропонины. Если их уровень повышен, то это указывает на перенесенный инфаркт.
Следующий этап обследования – это инструментальная диагностика.
Она включает в себя такие процедуры, как:
- Электрокардиограмма.
При этом будет отмечено снижение сегмента ST и отрицательный зубец Т в некоторых отведениях. Также врач может диагностировать нарушения проводимости миокарда.
- ЭХО-КГ.
Это исследование позволит определить нарушения в сократимости миокарда, а также его локальную ишемию.
- Суточное ЭКГ.
При этом кардиограмму снимают в течение суток. Человек должен записывать все свои действия, которые он выполняет. Физические нагрузки в этот период должны быть умеренными. Это позволит оценить, каким образом сердце реагирует на них, случаются ли у больного ишемические изменения в миокарде, нарушается ли сердечный ритм. Если перед приступом сердечной боли наблюдался учащенный пульс, то это с высокой степенью вероятности указывает на стабильную стенокардию. Если учащения пульса не происходило, то, скорее всего у больного спонтанная стенокардия.
- Коронарография артерий.
Эта диагностическая методика позволяет оценить степень поражения коронарных артерий, а также подобрать оптимальный метод лечения. Назначают это исследование пациентам со стенокардией 3 и 4 функционального класса, а также больными с симптомами ишемии миокарда и людям у которых в анамнезе прослеживались эпизоды внезапной смерти от остановки сердца. Большинству таких больных требуется операция, так как консервативная терапия не позволяет добиться положительных результатов.
Обмороки, нарушения сознания
Считается крайне неблагоприятным признаком. Возникает в результате падения интенсивности кровообращения в церебральных структурах. Это ответ организма на снижение питания головного мозга.
Таким странным способом тело старается перевести себя в «законсервированное» состояние, снизить расход энергии, а значит и потребность в таковой и пережить неблагоприятный период. Пока все не наладится.
Нередко наблюдается на фоне развивающегося инсульта. В результате длительного отклонения трофики возникают необратимые изменения в головном мозге.
Неврологический дефицит не корректируется уже никогда, остается с пациенткой на всю жизнь. Среди возможных вариантов — нарушения речи, обоняния, зрения, органов чувств, стойкие параличи и парезы.
Инвалидность как минимум, как максимум — скорый рецидив и смерть от повторения неотложного состояния.
Лечение стенокардии
Лечение стенокардии предполагает прием лекарственных средств. Существуют препараты, которые людям с таким диагнозом назначают в обязательном порядке, так как они улучшают прогноз заболевания.
К ним относятся:
- Антиагреганты:
Тромбо асс, Кардиомагнил, Клопидогрель. Их прием позволяет не допустить формирования тромбов в сосудах и уменьшить вероятность развития инфаркта миокарда на 30%.
- Бета-блокаторы:
Бисопролол, Метопролол, Небиволол. Они снижают потребность миокарда в кислороде, позволяют расширить просвет коронарных артерий, уменьшают количество сердечных сокращений. Их прием позволяет нормализовать процесс поставки кислорода по узким сосудам.
- Статины:
Аторвастатин, Розувастатин. Эти лекарственные средства дают возможность стабилизировать атеросклеротические бляшки, уменьшить уровень холестерина в крови, что снижает вероятность развития инфаркта миокарда.
- Ингибиторы АПФ:
Лизиноприл, Периндоприл, Эналаприл. Прием этих лекарственных средств уменьшает вероятность развития сердечной недостаточности, а значит, снижает риск гибели больного.
Стенокардия требует комплексного подхода к терапии. Больным назначают несколько лекарственных средств, которые дополняют лечебный эффект друг друга.
Нитраты
Препараты из группы нитратов расслабляют сердечную мышцу, снижают ее потребность в кислороде, уменьшают боль в сердце, обусловленную спазмом мышцы. Их прием способствует расширению расположенных на периферии сосудов, поэтому отток крови усиливается.
- Нитроглицерин (15-51 рубль).
Нитроглицерин – это один из самых эффективных препаратов, уменьшающих сердечную боль, которая возникает на фоне приступа стенокардии. Основное достоинство лекарственного средства сводится к его быстрой абсорбции слизистыми тканями.
Нитроглицерин кладут под язык. Эффект можно будет ощутить спустя несколько минут: у человека уменьшается боль в сердце, так как отток крови от него стабилизируется, а дилатация сосудов нормализуется.
Нитроглицерин назначают как с лечебной, так и с профилактической целью. Врач подбирает дозу в индивидуальном порядке. Во многом она зависит от давления больного, так как препарат способствует его снижению. Также необходимо учитывать, от каких еще заболеваний страдает человек. Значение имеет анемия, почечная и печеночная недостаточность, гипертиреоз.
Нитроглицерин способен вызывать привыкание, поэтому его регулярное использование для купирования приступов стенокардии способствует ослаблению лечебного эффекта. Если больной вынужден принимать препарат на постоянной основе, время от времени нужно делать перерывы. При этом Нитроглицерин заменяют средствами с аналогичным эффектом.
Нитроглицерин позволяет после первого приема уменьшать интенсивность сердечной боли. Если этого не происходит, можно принять еще одну таблетку. Когда повторное рассасывание препарата не позволяет купировать приступ, необходимо вызывать скорую помощь, так как высока вероятность того, что у больного развивается инфаркт миокарда.
- Нитросорбид (28 рублей).
Лекарственное средство способствует уменьшению давления в малом круге кровообращения, тем самым разгружая миокард. У человека, принимающего Нитросорбид, повышается терпимость к физическим нагрузкам. Однако усваивается препарат дольше, чем Нитроглицерин, поэтому чтобы купировать приступ стенокардии, потребуется больше времени. Нитросорбид расширяет венозную стенку, но на артерии и на аорту он не оказывает выраженного влияния. Его можно принимать внутрь, закладывать за щеку или под язык в дозе 10 мг. Препарат накапливается в организме с течением времени, поэтому его длительный прием приводит к уменьшению терапевтического эффекта. Не следует увеличивать дозу, лучше на время отказаться от приема Нитросорбида, заменив его другим препаратом из группы нитратов.
- Трансдермальные наклейки (1550 рублей).
Если человек вынужден на постоянной основе принимать нитраты с профилактической целью, то можно воспользоваться пластырем. Он медленно поставляет в организм нитраты в нужной дозировке. Пластырь приклеивают на кожу. Такое лечение позволяет уменьшить вероятность развития приступа стенокардии. Дозировка лекарственного средства зависит от размера наклейки.
Блокаторы адренорецепторов
Препараты этой группы позволяют снизить потребность сердечной мышцы в кислороде, так как уменьшают частоту сердечных сокращений. Сами по себе лекарственные средства не сказываются на работе миокарда, если человек находится в состоянии покоя. Лечебный эффект развивается лишь при физической нагрузке.
- Анаприлин (17-79 рублей).
В первые дни Анаприлин назначают в дозировке 20 мг (препарат принимают 3 раза в сутки). Затем дозу плавно увеличивают и доводят до 240 мг в сутки. Лекарственное средство можно назначать пациентам с патологиями почек. Если человек страдает от болезней печени, то дозу подбирают в индивидуальном порядке. Анаприлин имеет ряд побочных эффектов. В них входят нарушения в работе органов пищеварительной системы, аллергия, мигрень, бессонница. Если пациент жалуется на ухудшение самочувствия, то терапию следует пересмотреть.
- Бетаксолол (235 рублей).
Лекарственное средство отличается пролонгированным эффектом, поэтому его достаточно принимать 1 раз в день в дозировке 10 мл. Спустя 2 недели лечения дозу повышают до 20 мл в сутки. Это делается в том случае, если лечебный эффект слишком слаб. Препарат с осторожностью назначают пациентам с выраженными нарушениями в работе почек, больным сахарным диабетом, людям с патологиями крови. Опасна передозировка Бетаксолола, которая грозит спазмом бронхов, судорогами и головокружениями.
- Атенолол (48 рублей).
Препарат назначают пациенту со стенокардией 1 раз в сутки. Принимают его утром после еды. Стартовая дозировка приравнивается к 50 мг. Спустя 14 дней ее увеличивают до 100 мг. При условии, что лечебный эффект отсутствует, от использования Атенолола отказываются. Лекарственное средство имеет противопоказания, среди которых: сердечная недостаточность, гипертензия, брадикардия, беременность.
Блокаторы адренорецепторов должен назначать доктор с учетом всех возможных противопоказаний.
Антагонисты кальциевых каналов
Эти препараты блокируют выработку белков, которые приводят к спазму артерий и вен, что положительным образом отражается на работе сердца. Снижается количество его сокращений, происходит отток крови на периферический круг кровообращения. Как итог, человек начинает чувствовать себя лучше.
- Дилтиазем 107 рублей).
Дилтиазем – лекарственное средство 3 поколения. Несмотря на это, препарат имеет множество побочных эффектов. Его рекомендуют к приему пациентам со стенокардией и спазмом сосудов. Максимальная суточная доза составляет 360 мг, но лечение начинают с минимальных дозировок (180 мг). Если у больного развиваются побочные эффекты, то от приема лекарственного средство отказываются, так как повышается вероятность отека легких и коллапса.
- Галлопамил (250 рублей).
Это лекарственное средство относится к препаратам второго поколения. Его назначают людям со стенокардией, а также пациентам, перенесшим инфаркт миокарда. Препарат разгружает сердечную мышцу, способствует снятию спазма с сосудов. Дозу рассчитывают в индивидуальном порядке, она может варьироваться в пределах 50-100 мг. Принимают препарат 2-4 раза в сутки. Запрещено назначать лекарственное средство пациентам с низким артериальным давлением, беременным женщинам и детям, а также больным с нарушениями в работе почек.
- Верапамил (40-155 рублей).
Верапамил является антагонистом кальциевых каналов первого поколения. Он положительным образом сказывается на работе сердца, стабилизирует его ритм, расширяет сосуды. Чтобы не допустить развития стенокардии, больным назначают 320 мг препарата в сутки. Эту дозу разбивают на четыре раза. Она является профилактической. Если приступ уже случился, то дозировку увеличивают до 500 мг. Препарат нужно с осторожностью назначать пациентам с заболеваниями почек и печени, а также людям с гипертонией.
Диуретики
Диуретики усиливают мочеотделение и позволяют избавиться от отеков, снимают спазм с сосудов. Их назначают в комплексной схеме лечения с блокаторами и антагонистами.
- Хлорталидон (200 рублей).
Это малотоксичный препарат, который способствует уменьшению артериального давления. Его принимают 1 раз в 24 часа. Он не вымывает натрий и калий из организма, что является его основным преимуществом. Если стенокардия имеет тяжелое течение, то доза может быть повышена в 2 раза.
- Лазикс (55 рублей).
Это сильное мочегонное средство, которое используют для быстрого снижения артериального давления. Параллельно пациент должен получать препараты магния, натрия и кальция. Суточная доза – 1 таблетка. Диуретики быстро снижают артериальное давление, поэтому если человек принимает гипотензивные препараты, их доза должна строго контролироваться.
Диета
Стенокардия – напряжение, которое представляет собой вариант течения ИБС. Приступ может возникать на фоне неправильного питания. Первый признак, который говорит о том, что вы неправильно питаетесь при стенокардии это появление жжения в области груди.
Основная задача питания состоит в предотвращении приступов. При помощи определенных продуктов, есть возможность нормализовать обмен веществ, а также улучшить свертываемость крови.
Список запрещенных и разрешенных продуктов
Диетическое питание должно быть правильное и сбалансированное. В рацион входят только те продукты, которые богаты на витамины и микроэлементы. Для нормализации обмена веществ, а также для восстановления не только мышц, но и сосудов, врачи назначают пациенту диету №10.
Список разрешенных продуктов:
- Кушать свежие овощи.
- Постные супы, приготовленные из овощей.
- Фрукты (несладкие).
- Яичный желток. Разрешается употреблять не более 2-х раз в неделю.
- Хлеб: ржаной или же пшеничный.
- Каши. Исключением является рисовая и манная.
- Мясо: кролик, нежирная индейка.
- Морская рыба.
- Напитки: некрепкий чай, овощные или фруктовые соки.
- Орехи.
Готовить блюда можно на сливочном масле пониженной жирности.
Исключить из рациона:
- Не употреблять насыщенные бульоны, приготовленные из рыбы или мясной продукции.
- Исключить печень.
- Сладкие и сдобные продукты.
- Запрещается при стенокардии кушать копченые, острые, а также соленые блюда.
Под строгим запретом колбасные изделия и разнообразные продукты с высокой жирностью.
Необходимо отметить, что стенокардия может протекать совместно с артериальной гипертензией или с сахарным диабетом. В этом случае больному нужно снизить потребление соли. Суточная дозировка соли должна составить 2-3 г.
При стенокардии, которая угрожает развитием инфаркта (нестабильная), в том числе и для хронических сердечников, необходимо соблюдать нормы калорийности. При нормальном весе употреблять 2900 ккал:
- Белков не более 100г.
- Жиры 90 г в день.
- Самая большая доза приходится на углеводы, в день не более 350 г.
При избыточном весе калорийность снижена, поэтому она составляет от 2000-2100 ккал в день.
- Жиров 70 г.
- Углеводов 300 г.
Включить рацион питания продукты богатые на:
- йод;
- цинк;
- калий;
- витамины из группы В;
- метионин;
- марганец.
Продукты, которые употребляет человек с ишемией сердца, должны быть богаты на витамин С.
Ретинол помогает предотвратить сужение сосудов. Витамин С способен быстро снизить давление. Помимо этого он оказывает хорошее расслабляющее действие, непосредственно на артерии. К дополнительным положительным качествам можно отнести способность уменьшать проницаемость сосудов.
Хирургическое лечение
Баллонная ангиопластика.
Эта операция, во время которой через бедренную артерию в организм человека вводится катетер, оснащенный баллоном. Его доводят до коронарных артерий и устанавливают в том месте, где имеется сужение. Сосуд расширяется, атеросклеротическая бляшка разрушается.
Объемы баллона рассчитывают заранее. Для этого пациенту показано проведение коронарной ангиографии. После операции исследование проводят еще раз, что позволяет проконтролировать эффект процедуры.
Ангиопластика позволяет снизить число приступов стенокардии. Однако есть вероятность повторного сужения сосуда, либо формирование стеноза на других его участках. Операцию назначают больным с нестабильной стенокардией, при выраженном стенозе сосудов, а также в случае неэффективности лекарственной терапии.
Аортокоронарное шунтирование.
В ходе операции между артерией и аортой устанавливают шунт. Это позволяет нормализовать приток крови к сердцу. Такое вмешательство проводят пациентам, у которых стенокардия имеет тяжелое течение, например, при стенокардии покоя.
Шунт можно установить лишь на крупных артериях, либо на стволе коронарных сосудов. Если есть необходимость, пациенту может быть внедрено сразу несколько шунтов. Эта процедура позволяет восстановить кровоток во всех отделениях миокарда.
Нарушения менструального цикла и фертильности
Неспецифичные и неочевидные признаки у женщин не старше 50 лет. Пациентки приходят на прием к гинекологу с жалобами на отклонения в длительности, задержки и прочие явления со стороны репродуктивной системы.
После тщательного гормонального обследования, визуальной оценки матки, половых ходов, УЗИ яичников ничего не выявляется. По признакам все должно быть нормально.
Врач в тупике, в медицинской карте красуется диагноз «нарушение менструального цикла неуточненное», то есть идиопатический процесс. На поверку оказывается, что речь о сердечнососудистых заболеваниях.
Связь действительно неочевидная. Для нормальной овуляции, созревания яйцеклетки, ее выхода, требуется достаточная трофика тканей области малого таза.
Ишемия не дает возможности нормальному развитию естественного процесса. Даже при сохранности менструального цикла велика вероятность бесплодия. Яйцеклетка оплодотворяется, на ранних сроках наступает спонтанное прерывание беременности, выкидыш.
Коррекция состояния проходит под присмотром врачей сразу двух специальностей. Гинеколог также нужен, но его роль второстепенная, контроль эффективности, динамики, незначительные поправки в схему лечения.
Неотложная помощь при стенокардии
Иногда случаются ситуации, при которых нужно вызывать бригаду медиков.
К ним относят:
- Приступ стенокардии развивается впервые.
- Приступ длится дольше 10 минут, у больного усиливается слабость, развивается рвота.
- Приступ не удалось купировать приемом Нитроглицерина. В норме эффект должен развиваться через 5 минут.
Пока бригада медиков не приехала, пациенту нужно оказать следующую помощь:
- Усадить больного таким образом, чтобы его ноги располагались внизу.
- Не давать человеку вставать
- Дать ему таблетку Аспирина.
- Дать больному таблетку Нитроглицерина, которую держат под языком.
- Через 3 минуты дать пациенту еще одну таблетку Нитроглицерина.
- Больше 3 раз препарат принимать нельзя, так как это приведет к резкому снижению артериального давления.
Тревога, паническая атака
Возникает как ответ на травмирующую ситуацию.
Интересно:
Исследования показывают, что психические реакции на приступ стенокардии наблюдаются у 95% пациенток. Более того, пол не имеет значение.
Субъективно человек ощущает страх, панику, возникает психомоторное возбуждение, падает скорость мышления. В такие моменты женщина может быть опасна для самой себя, возможны травмы.
Состояние купируется транквилизаторами, либо седативными препаратами. В зависимости от тяжести проявления.
Астенические признаки, прочие психические отклонения
Возникают в позднюю фазу приступа. Проявляются слабость, сонливостью, невозможностью сосредоточиться на одном конкретном предмете. Падает скорость и продуктивность мышления.
Когнитивные и мнестические отклонения отступают по мере компенсации состояния, они не влекут стойкого неврологического дефицита. Это симптоматическое проявление, не осложнение.
Помимо, наблюдается апатичность, нежелание чего-либо, отсутствие выраженных реакций на внешние раздражители, стимулы. Падение эмоционального фона по типу депрессии. Усталость, снижение работоспособности как дополнительные признаки.
Специального растормаживающего воздействия не требуется, но при падении активности пациента диагностика существенно усложняется из-за отсутствия интереса к беседе с врачом и безразличия больного.
Столь тяжелые варианты психически расстройств нечасты, но возможны. В некоторых случаях даже при большом желании пациентка не сможет отвечать на вопросы из-за полубессознательного состояния или полноценной комы.
Витамины
При лечении стенокардии и ишемической болезни важную роль играют витамины и микроэлементы, обеспечивающие нормальное функционирование сердца и сосудистой системы.
Основные витамины, необходимые при сердечно-сосудистых заболеваниях:
- Витамин А — препятствует развитию атеросклероза (рыбий жир, молоко);
- Витамины С и В6 — способствует растворению холестерина (цитрусы, болгарский перец, шиповник, бобовые культуры, молоко, мясо);
- Витамин Р — укрепляет стенки кровеносных сосудов (цитрусы, яблоки);
- Витамин F — предотвращает образование холестериновых бляшек (морепродукты, рыба, растительные масла).
Курс витаминов разрабатывается лечащим врачом на основе специфики проявленной патологии, если в нем есть острая необходимость. Самостоятельный прием витаминов может быть неэффективным.
Во время лечения стенокардии большое внимание уделяется сбалансированности питания пациента, которое составляется на основе необходимых организму витаминов и микроэлементов. Придерживаясь установленной диеты прием отдельных витаминов становится нецелесообразным.
Больше подробностей о формах стенокардии вы можете узнать из видео:
Диета при стенокардии
Лечение стенокардии осуществляется не только приемом лекарственных препаратов. Правильно подобранная и сбалансированная диета играет важную роль как в профилактике заболевания, так и при реабилитации после хирургического вмешательства.
Главной целью диеты является снижение количества потребляемых насыщенных жиров. Они увеличивают уровень холестерина. Количество таких жиров не должно превышать 40% от общей калорийности употребляемой пищи.
В первую очередь из рациона исключаются шоколад, энергетические и газированные напитки, крепкий черный чай. Альтернативным источником сахара выступают мед, сухофрукты, пастила и зефир.
Рекомендуется употреблять минимальное количество соли, так как она имеет свойство задерживать воду в организме, что создает дополнительные сложности для работы сердца. Категорически запрещается питаться фастфудом.
При стенокардии рекомендуется включать в диету следующие продукты:
- гречневая каша, рис с сухофруктами;
- свежие овощи и фрукты, в особенности бананы;
- кисломолочные продукты;
- морская рыба и морепродукты растительного происхождения.
Морская рыба содержит большое количество ненасыщенных жиров, которые препятствуют тромбообразованию, образованию атеросклеротических бляшек и улучшают артериальное давление.
Правильное питание — лучшая профилактика от большинства заболеваний, поэтому после достижения 35-40 летнего возраста рекомендуется консультироваться с квалифицированным диетологом.