СПЕЦИАЛИСТЫ Гинеколог Гинеколог-эндокринолог Детский гинеколог Маммолог-онколог Дерматолог Гирудотерапевт Интимный хирург Врач контурной пластики Врач УЗИ УСЛУГИ И ЦЕНЫ Гинекология Маммология УЗИ диагностика Платные анализы Интимная хирургия Контурная пластика Лечение по-женски АКЦИИ И СКИДКИ Студентам Коллективам Друзьям и подписчикам Жителям района Пенсионерам Акции в клинике
Одним из чудес человеческого организма является то, что каждая клетка со временем обновляется и заменяется новыми здоровыми клетками. Это дает нам возможность работать над изменением наших проблем с фертильностью, питая и заботясь о нашем теле сейчас, чтобы у этих новых клеток был наилучший шанс быть живыми и здоровыми!
На другой странице сайта Вы узнали что предлагает клиника полезного для здоровья и работы яичников, прочитали о правильном питании, продуктах и витаминах для поддержки нормальной функции придатков. Но знаете ли вы, что женщине также важно иметь и здоровую матку для принятия оплодотворенной яйцеклетки? Многие пациентки говорят, что не могут забеременеть, так как «яйцо просто не прилипает». Или «врач говорит, что моя матка недостаточно здорова для имплантации»…
Поэтому мы предлагаем Вам руководство к действию по улучшению здоровья матки. Многие из этих средств могут быть так или иначе знакомы вам, но после прочтения этой информации вы сможете взглянуть на них совершенно по-новому. Это то, что они обладают удивительной способностью предупреждать и исцелять различные части нашего тела, а также оказывать профилактический и общий оздоравливающий эффект.
Строение и размеры
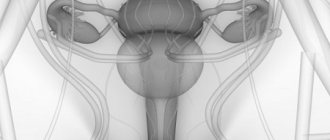
Матка представляет собой непарный женский половой орган, преимущественно состоящий из разнонаправленных гладких мышечных волокон, снаружи покрытый видоизмененной брюшиной (периметрием), а изнутри выстланный слизистой оболочной (эндометрием).
Взрослая матка нерожавшей женщины имеет грушевидную форму и приплюснута в передне-заднем направлении. Анатомически выделяют три части:
- Дно – верхняя порция, располагающаяся над линией входа маточных труб в полость матки.
- Тело – имеет треугольную форму. Широкая часть тела направлена вверх, в сторону брюшной полости.
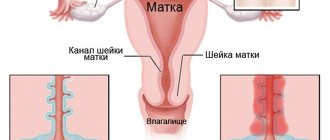
- Шейка – непосредственное продолжение тела матки. В шейке различают два отдела:
- Влагалищный отдел (экзоцервикс), выстланный многослойным плоским неороговевающим эпителием.
- Надвлагалищный участок (эндоцервикс, канал шейки матки, цервикальный канал), состоящий по большей части из гладкомышечных волокон, по кругу охватывающих шейку матки, с включениями волокон коллагена и эластина. Эндоцервикс выстлан однослойным цилиндрическим эпителием.
Так должна выглядеть здоровая матка у небеременной женщины. При наступлении беременности форма начинает меняться. На поздних сроках беременности матка выглядит как шаровидное мышечное образование с тонкими стенками. В некоторых случаях пальпация и ультразвуковое исследование на ранних сроках беременности выявляют ее небольшую асимметрию. Это является вариантом нормы и не влечет никаких последствий.
Во время беременности меняются также размеры матки. К концу второго месяца беременности размер увеличиваются вдвое, а к концу третьего – в четыре раза.
Схематично матку женщины можно изобразить в виде треугольника, углами которого являются отверстия маточных труб и шейки матки.
Форма шейки отличается у рожавших и нерожавших женщин. Канал шейки у нерожавших напоминает веретено (то есть сужен у концов и расширен в середине), а маточный зев (граница между каналом шейки и влагалищем) имеет округлый или овальный вид. У рожавших женщин канал шейки имеет равномерную ширину на всем протяжении, а зев представляет собой поперечную щель с надорванными зажившими краями.
Размеры матки могут различаться в зависимости от периода жизни женщины и количества перенесенных беременностей и родов. По данным УЗИ определяют три размера тела и шейки матки.
| Категория женщин | Размеры тела матки, мм | Размеры шейки матки, мм | ||||
| Длина | Ширина | Толщина | Длина | Ширина | Толщина | |
| «Девственная матка» | 37 – 49 | 26 – 38 | 40 – 50 | 25 – 35 | 23 – 30 | 25 – 35 |
| После однократных родов | 45 – 58 | 35 – 45 | 46 – 56 | 28 – 39 | 25 – 32 | 28 – 37 |
| После вторых и последующих родов | 50 – 65 | 40 – 50 | 50 – 60 | 30 – 44 | 26 – 36 | 30 – 40 |
| Ранняя постменопауза (до 5 лет) | 33 – 45 | 27 – 35 | 31 – 41 | 25 – 34 | 20 – 30 | 23 – 33 |
| Поздняя постменопауза (больше 5 лет) | 28 – 38 | 20 – 31 | 27 – 37 | 20 – 30 | 16 – 26 | 20 – 29 |
Диагностика
Врач выясняет жалобы пациентки, изучает анамнез, задает вопросы о менструальном цикле, проводит осмотр на гинекологическом кресле.
При подозрении на двурогую матку осуществляются такие диагностические мероприятия:
- осмотр матки с зондированием через цервикальный канал;
- ультразвуковая сонография органов малого таза;
- гистероскопия – осмотр с помощью оптического прибора;
- гистеросальпингоскопия под ультразвуковым контролем;
- диагностическая лапароскопия.
Двурогость матки дифференцируют с внутриматочной перегородкой. При необходимости проводят магнитно-резонансную томографию.
Расположение
Местом расположения матки является малый таз, где своей передней стенкой она примыкает к мочевому пузырю, а задней поверхностью соприкасается с прямой кишкой.
Матка обладает определенной степенью подвижности, и ее положение зависит от уровня жидкости в мочевом пузыре. Если он опорожнен, то дно матки направлено в сторону живота, а передняя поверхность – вперед и немного книзу. При этом матка образует с шейкой острый угол, открытый кпереди. Это состояние называется антеверсией. По мере заполнения мочевого пузыря матка начинает наклоняться кзади, образуя с шейкой угол, приближенный к развернутому. Подобное положение матки называется ретроверсией.
Лечение
Двурогость матки можно устранить только хирургическим путем. Показаниями к радикальному лечению служат бесплодие и привычное невынашивание (подробнее о лечении бесплодии читайте в этом материале — примеч. altravita-ivf.ru) . При операции удаляется рудиментарный рог или перегородка, что позволяет восстановить маточную полость.
Проводится вмешательство лапаротомическим методом или при гистероскопии. При лапаротомии рассекается дно матки, перегородка удаляется, оболочки органа сшиваются. Постоперационная реабилитация заключается в соблюдении контрацепции на протяжении 6-9- месячного периода, чтобы детородная функция могла полностью восстановиться. Для этого используют специальный внутриматочный контрацептив.
Анатомия
Стенка матки имеет трехслойное строение:
- Внутренняя мукозная оболочка – эндометрий. Выстилая матку изнутри, эндометрий не имеет складок, выстлан мерцательным эпителием и богат железами. Эпителий также хорошо кровоснабжается, что объясняет его чувствительность к травмам и воспалительным процессам. На фото и видео, сделанных во время гистероскопии, матка изнутри представляет собой ровное гладкое пространство различных цветов – от розового до сероватого в зависимости от фазы женского цикла и возраста женщины.
- Средняя мышечная оболочка – миометрий. Этот слой состоит из гладкомышечных клеток, переплетенных между собой во всех направлениях. Поскольку мышечные клетки гладкие, женщина не способна регулировать сокращения матки. Согласованность сокращения различных участков миометрия в различные периоды цикла и во время родов подчиняется вегетативной нервной системе.
- Наружный слой – периметрий, представляющий собой брюшину. Эта серозная оболочка покрывает всю переднюю стенку тела, а на границе с шейкой изгибается и переходит на мочевой пузырь. Здесь образуется пузырно-маточное пространство. Шейка матки спереди не прикрыта брюшиной и отграничена от мочевого пузыря слоем жировой клетчатки. Помимо всей задней поверхности тела, брюшина покрывает небольшой участок заднего свода влагалища. После этого оболочка изгибается и перекидывается на прямую кишку, образуя прямокишечно-маточный карман. В этом пространстве может скапливаться жидкость при асците. Сюда могут распространяться гнойное воспаление, эндометриоз или злокачественные опухоли. Через заднюю стенку влагалища осуществляется доступ в это пространство при проведении диагностической процедуры – кульдоскопии.
Предназначение связок
Матка – это орган, для которого принципиальное значение имеет четкое относительно постоянное положение. Это достигается за счет связок матки.
Связочный аппарат выполняет три основных функции:
- Подвешивающая – прикрепление органа к костям таза с целью фиксации матки в стабильном положении.
- Фиксирующая – удержание матки в физиологичном положении во время вынашивания плода за счет растяжимых связок.
- Поддерживающая – формирование опоры для внутренних органов.
Характеристика подвешивающего аппарата
Подвешивающая функция матки осуществляется благодаря четырем парам связок:
- Круглые маточные связки, содержащие в своем составе гладкие миоциты и соединительнотканные волокна. По внешнему виду они напоминают тяжи 100 – 120 мм длиной, идущие от углов матки до пахового канала. Благодаря такому направлению круглые связки наклоняют дно матки кпереди.
- Широкие маточные связки, которые являются производными брюшины. Имеют вид «паруса», натянутого от боковых поверхностей матки к стенкам таза. В верхней части этих связок лежат трубы, а на задней поверхности располагаются яичники. Пространство между двумя между двумя листками заполнено клетчаткой, в которой расположены сосудисто-нервные пучки.
- Подвешивающие связки яичников, которые являются частью широких маточных связок. Они берут свое начало от труб матки и фиксируются к стенкам таза.
- Собственные яичниковые связки, которые фиксируют яичник к боковой поверхности матки.
Строение и расположение фиксирующих связок
Фиксирующими связками матки являются:
- Кардинальные (поперечные) маточные связки, представляющие собой мощные, богатые сосудами и нервами пучки, состоящие из гладких мышц и волокон соединительной ткани. Эти связки являются видоизмененными усиленными широкими связками, для которых поперечные связки служат опорой.
- Маточно-пузырные (шеечно-пузырные) связки – это мышечно-соединительнотканные волокна, берущие начало от шейки матки и огибающие мочевой пузырь. За счет такого направления связки препятствуют смещению матки в заднем направлении.
- Маточно-крестцовые связки представлены гладкомышечными и соединительнотканными волокнами, начинающимися от задней стенки матки, огибающими прямую кишку и прикрепляющимися к крестцу. Эти волокна не дают шейке матки сместиться в направлении лобка.
Поддерживающий аппарат: мышцы и фасции
Поддерживающий аппарат матки представлен промежностью – мышечно-фасциальной пластиной. В состав промежности входят мочеполовая и тазовая диафрагмы, состоящие из двух слоев мышц, а также фасции промежности.
Строение яичников
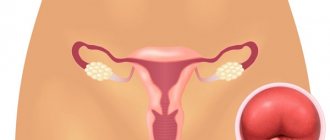
Яичники – это парные железистые органы, расположенные в женском организме по обеим сторонам матки и связанные с ней маточными трубами.
По своей форме яичники напоминают приплюснутое спереди яйцо. Масса этого органа составляет приблизительно 7 – 10 г, длина – 25 – 45 мм, а ширина – около 20 – 30 мм. Цвет здорового яичника может быть от розовато-синего до сине-лилового.
С внешней стороны яичник покрыт целомическим (зародышевым) эпителием. Под ним располагается фиброзная белочная оболочка, составляющая каркас яичника. Еще глубже располагается функционально-активное вещество органа – паренхима. Она состоит из двух слоев. Снаружи располагается корковый слой, в котором находятся фолликулы. Внутренний слой – зернистый (мозговое вещество) содержит яйцеклетку.
Помимо созревания яйцеклеток, яичники выполняют гормональную функцию, синтезируя эстрогены (эстрадиол, эстриол), гестагены (прогестерон) и тестостерон.
Маточные трубы
Маточная (фаллопиева) труба – парный полый мышечный орган, связывающий полость матки с яичником.
Фаллопиевы трубы имеют длину от 100 до 120 мм. Диаметр трубы различен на всем ее протяжении и варьируется от 2 – 5 до 8 – 10 мм.
В маточной трубе выделяют маточную часть, сообщающуюся с полостью матки, а также перешеек, ампулу и воронку.
Воронка содержит бахромки. Самая длинная из них – яичниковая – подходит к трубному концу яичника. Эта бахромка направляет яйцеклетку в трубу.
Стенка фаллопиевой трубы представлена по большей части гладкими миоцитами, расположенными в два уровня. Клетки слоя, расположенного более поверхностно, расположены продольно. Миоциты глубжележащего слоя обхватывают стенку маточной трубы по кругу.
Благодаря такому строению стенки фаллопиевых труб обладают способностью к сокращению (перистальтике). Это необходимо для перемещения яйцеклетки в маточную полость.
Но при воздействии некоторых неблагоприятных факторов оплодотворенная женская половая клетка не эвакуируется в матку, а прикрепляется к стенке трубы. Развивается внематочная (трубная, эктопическая) беременность. Увеличение размеров зародыша (эмбриона) вызывает разрыв стенки фаллопиевой трубы. Это приводит к развитию массивного внутреннего кровотечения.
Как узнать?
Главный метод диагностики миомы – УЗИ, исследование безопасное и безболезненное. Хотя крупные узлы врач может обнаружить и руками. УЗИ позволит выяснить причину кровотечения: на самом деле оно вызвано миомой или дело в эндометрии – слизистой матки. УЗИ покажет характер расположения узлов – находятся они снаружи матки, в ее стенках или внутри детородного органа.
Узлы могут быть разных размеров – от нескольких миллиметров в диаметре до гигантских опухолей в несколько килограмм. Нашему эксперту Ларисе Николаевне Улятовской приходилось удалять миомы весом до 8 кг! Обычно чем реже женщина ходит к гинекологу, тем большего размера миому у нее находят.
Строение кровеносной системы
Матка с придатками – это органы, имеющие большую кровеносную сеть. В связи с этим патология женской репродуктивной сферы нередко сопровождается обильным кровотечением, представляющим опасность для жизни пациентки.
Основными артериями являются:
- Маточная артерия, которая является ветвью внутренней подвздошной артерии. Этот сосуд снабжает кровью не только саму матку, но и отдает ветви, кровоснабжающие трубу, широкую маточную связку, часть влагалища и яичник. В стенке матки артерия образует обильную сеть, связанную с маточной артерией противоположной стороны.
- Яичниковая артерия слева отходит от аорты. Правая яичниковая артерия чаще является ветвью почечной артерии. Этот сосуд кровоснабжает в основном яичники, но принимает участие также в питании матки за счет анастомозов с маточной артерией.
Влагалище получает кровь из трех источников:
- Ветви маточных артерий питают порцию влагалища, примыкающую к шейке;
- Нижние пузырные и средние прямокишечные артерии кровоснабжают центральную часть;
- Средние прямокишечные и внутренние срамные артерии доставляют кровь к нижним отделам влагалища.
От верхних отделов матки, труб и яичников справа венозный отток осуществляется в нижнюю полую вену, а слева – в левую почечную вену. Кровь от нижних отделов матки, шейки и влагалища оттекает во внутреннюю подвздошную вену.
Отток лимфы от внутренних половых органов
Основными коллекторами для тела матки, труб и яичников являются поясничные лимфоузлы. Подвздошные и крестцовые лимфатические узлы отводят лимфу от шейки и нижней части тела матки. Незначительная часть лимфы от матки может собираться в паховые лимфоузлы.
Далее вся лимфа от внутренних репродуктивных органов поступает в поясничные лимфатические стволы и млечную цистерну, откуда через грудной проток попадает во внутреннюю яремную и левую подключичную вены.
Иннервация матки и других репродуктивных органов женщины
Чувствительную иннервацию наружных половых органов и кожи промежности обеспечивает срамной (половой) нерв, который является ветвью крестцового сплетения. Этот же нерв отдает двигательные ветви мышцам, образующим промежность.
Внутренние репродуктивные органы имеют только вегетативную иннервацию. Это значит, что движения матки не подчиняются волевым усилиям, а осуществляются под влиянием нейро-вегетативных изменений. Тело матки имеет в основном симпатическую иннервацию, а шейка – преимущественно парасимпатическую.
Особенность вегетативной иннервации внутренних половых органов состоит в том, что происходит через сплетения. Матка получает иннервацию от маточно-влагалищного сплетения, яичник – яичникового, а маточные трубы – яичникового и маточно-влагалищного.
Функциональные изменения в течение месячного цикла
Месячный (менструальный) цикл – это комплекс периодических изменений в эндокринной системе, яичниках и эндометрии, направленный на зачатие. Продолжительность цикла может отличаться и составляет от 3 до 5 недель (или 28 ± 7 дней).
Функциональные изменения в организме женщины происходят в три стадии.
| Фаза цикла | Изменения в яичниках | Изменения в эндометрии |
| I Длится от 7 до 22 суток | Фолликулярная фаза | Менструальная фаза |
| В гипофизе под действием гонадолиберина начинается синтез и выброс в кровь ФСГ1 и ЛГ2. Под влиянием ФСГ в яичниках созревают несколько фолликулов, один из которых становится основным (доминантным). Этот фолликул начинает в больших объемах синтезировать эстрадиол, который, в свою очередь, вызывает увеличение синтеза гонадотропинов. Концентрация гонадолиберинов увеличивается пропорционально росту доминантного фолликула до тех пор, пока не произойдет резкий выброс ЛГ из аденогипофиза. | Если яйцеклетка не была оплодотворена, происходит отслоение эпителия. Это проявляется менструальными кровянистыми выделениями. | |
| II Продолжительность – около 3 суток | Доминантный фолликул продолжает расти и выделять эстрадиол. Фолликул, который достиг степени зрелости и готовый к овуляции, носит название граафова пузырька (ГП). Выброс ЛГ является финальным этапом развития ГП. Происходит выброс растворяющих ферментов, которые разрушают стенку фолликула. Зрелая, готовая к оплодотворению яйцеклетка выходит из полости ГП. | |
| III Длится 13 – 14 суток | Лютеиновая фаза | Секреторная фаза |
| После разрыва стенки ГП спадаются, и образуется новый эндокринный орган – желтое тело (ЖТ). ЖТ выделяет эстрадиол, прогестерон и андрогены. Если яйцеклетка была оплодотворена и успешно прикрепилась к стенке матки, ЖТ секретирует прогестерон до того момента, когда плацента не сформируется и не начнет выделять эстроген и прогестерон. Если беременность не наступила, ЖТ разрушается, что вызывает снижение уровня прогестерона и эстрогена. | Эстроген и прогестерон вызывают созревание желез эндометрия. Эти железы начинают активно секретировать, подготавливая эндометрий к прикреплению (имплантации) оплодотворенной яйцеклетки. Если беременность не наступила, в отсутствие влияния эстрогена и прогестерона желтого тела эндометрий начинает отекать и некротизироваться. В конечном итоге происходит его отторжение, и цикл запускается заново. | |
ФСГ – Фолликулостимулирующий гормон.
ЛГ – Лютеинизирующий гормон.
Меняйте образ жизни
В чем причина заболевания? Чем дольше врачи ищут ответ на этот вопрос, тем труднее им дать на него ответ. Предполагается, что миома реагирует на избыточное количество женских половых гормонов – эстрогенов, относительно другого полового гормона – прогестерона. Она появляется только в репродуктивном периоде, когда яичники вырабатывают эстрогены. Пока яичники функционируют, миома ничего другого не делает, как только растет. В лучшем случае – пребывает в стабильном состоянии. В постменопаузе миомы уже не возникают, а те небольшие узлы, которые к этому моменту у женщины есть, начинают уменьшаться в размерах.
Но почему все-таки миомы стали возникать чаще? Очевидно, это связано с нашим образом жизни – с высоким темпом, большими нагрузками. Организм как бы предупреждает, что он не справляется, потому и болеет. Доказательством правоты такого взгляда служат примеры, когда женщинам из-за крупных узлов удаляли матку, они не меняли после операции своего образа жизни, и фибромы впоследствии появлялись у них в молочных железах.
Миомы могут возникнуть после стрессов. Врачи говорят, что если у вас произошли неприятные изменения в жизни – вы развелись с мужем, потеряли работу, ссоритесь с ребенком, который вступил в сложный возраст, – через месяц-другой сходите к гинекологу. Увы, в это время у вас обязательно что-то обострится или появится.
Жара и смог этого лета нам тоже принесли неприятные сюрпризы. Гинекологи зафиксировали случаи сверхбыстрого роста миом за один месяц.
Есть также теория, что миомы – это последствия неудовлетворенности личной жизнью. Они возникают у несчастных женщин.
Патологии и аномалии
В результате различных неблагоприятных воздействий может нарушаться строение матки или ее положение в полости таза.
Среди аномалий строения матки выделяют следующие формы:
- Удвоение органа.
При этом всегда идет и удвоение влагалища. Чаще всего одна из маток развита лучше другой. При этом в обеих матках происходит нормальный месячный цикл, и в каждой из них возможно развитие беременности. - Двурогая матка.
При этой аномалии в области дна происходит разделение органа на два рога, соединяющихся в районе шейки. Клинически это отклонение проявляется нарушением менструального цикла, выкидышами и бесплодием. Один из рогов может быть недоразвитым (в этом случае он выглядит как шнур или полостное образование, сообщающееся с маткой). - Седловидная (дугообразная) матка.
Является вариантом двурогой матки, при котором разделение дна выражено минимально. Чаще всего эта аномалия протекает бессимптомно и является случайной находкой. - Внутриматочная перегородка.
Это порок развития органа, при котором матка оказывается разделенной на две полости, которые либо полностью изолированы друг от друга (полная перегородка), либо сообщаются друг с другом в области шейки (неполная перегородка). Клинически перегородка матки проявляется привычными выкидышами, реже – невозможностью забеременеть.
Самыми частыми формами аномального расположения матки являются следующие:
- Опущение матки.
При этом влагалищная часть шейки не выстоит за границу половой щели. В противном случае говорят о выпадении матки. - Элевация матки.
В данном случае дно матки располагается выше верхней плоскости таза. Поднятие органа может быть вследствие спаечного процесса, скопления менструальной крови при атрезии девственной плевы, при опухолях прямой кишки. - Поворот матки. При этой аномалии происходит разворот шейки и тела матки в одну сторону. В отличие от поворота, при перекручивании матки шейка остается на месте, а разворот совершает только тело.
- Смещение всей матки.
Эта аномалия может проявляться в различных формах: смещение вперед (антепозиция), назад (ретропозиция), влево или вправо (синистропозиция или декстропозиция).
Заболевания
Патологические новообразования — первая разновидность болезней матки.
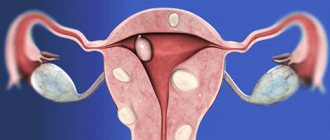
Миома матки.
Это доброкачественная опухоль, происходящая из мышечного слоя. Различают несколько типов миоматозных узлов:
- Субмукозные. Встречаются чаще всего у женщин фертильного возраста;
- Интрамуральные узлы располагаются глубоко в миометрии;
- Субсерозные узлы локализуются снаружи матки, примыкая к периметрию.
Основными симптомами миомы матки являются обильные менструации, выкидыши, бесплодие.
Фиброма матки.
Если миома матки содержит в своей структуре в основном миоциты, то фиброма – это доброкачественная опухоль, состоящая из клеток соединительной ткани. Выделяют те же формы фибромы, что и при классификации миомы. Отдельно выделяют фибромиому матки – опухоль, содержащую в своем составе мышечные клетки, но с обязательным включением фиброзной ткани. Клинические проявления фибромиомы идентичны таковым при миоме матки.
Полипы эндометрия– доброкачественное разрастание сосудов, покрытое эпителием. Выделяют несколько типов полипов:
- фиброзные – бледные, округлые или овальные, плотные, гладкие образования на ножке, размером до 15 мм;
- железисто-кистозные – крупные (до 60 мм), продолговатые, гладкие, бледно-розового, серо-розового или желтоватого цвета;
- аденоматозные – тускло-серого цвета образования размером до 15 мм.
Полипы могут протекать бессимптомно или вызывать кровотечения, боль и бесплодие.
Выпадение детородного органа
Пролапс (выпадение) органов женской репродуктивной сферы – это перемещение влагалища, шейки или тела матки за пределы половой щели.
Выделяют три степени выпадения половых органов:
- I степень (не является истинным пролапсом): происходит опущение шейки матки, но она не выходит за пределы входа во влагалище;
- II степень: неполный пролапс – перемещение шейки матки за границу половой щели, но матка находится в полости малого таза;
- III степень: полный пролапс – происходит выпадение всей матки наружу.
Основная причина выпадения матки – дисфункция связочного аппарата. Это может быть вызвано дисплазией соединительной ткани, воспалительными и спаечными процессами в малом тазу, нарушением иннервации и кровоснабжения половых органов.
На первой стадии выпадения жалобы могут отсутствовать. Иногда женщины отмечают чувство тяжести в промежности, дискомфорт при ходьбе, боль в пояснице и крестце.
Самый характерный симптом второй и третьей стадии – выпавшее за пределы половой щели образование.
При осмотре выпавшие части шейки и тела матки имеют синюшный оттенок. Причиной этого является нарушение кровообращения в выпавших участках органа.
Консервативное ведение пролапса органов женской репродуктивной сферы невозможно! Единственный способ лечения этой патологии – хирургическое вмешательство.
Операция направлена на возвращение органов в физиологическое местоположение, восстановление и укрепление поддерживающих структур матки и лечение сопутствующей патологии.
«Бешенство матки»
Под этим термином скрываются два заболевания, относящиеся скорее к области патологической психологии, чем гинекологии.
Нимфомания («болезнь лесных нимф») – женская гиперсексуальность, чрезмерное влечение к мужчине. Это расстройство проявляется постоянной сексуальной неудовлетворенностью, стремлением к постоянной смене половых партнеров.
Истерия («обезьяна всех болезней») – это расстройство, характеризующееся патологической необходимостью привлекать к себе внимание. Несмотря на то, что это состояние встречается и у мужчин, наиболее ярко оно протекает у женщин. Проявляться истерия может практически любыми известными симптомами – неконтролируемым смехом и/или плачем, судорожными припадками, обмороками, слепотой, глухотой, немотой, потерей чувствительности. Отличить истерию от истинного расстройства не сложно. Достаточно запомнить, что истерия проявляется только в присутствии людей, внимания которых пациентка пытается добиться.
Как нимфомания, так и истерия требуют лечения у психиатра и психотерапевта. Но иногда эти расстройства достигают такой выраженности, что требуют дифференциальной диагностики с заболеваниями нервной системы (эпилепсией, поражение лобных долей головного мозга, инсульт).
«Плотная матка»
Плотная матка – это не самостоятельное заболевание, а симптом, сопровождающий развитие многих патологических состояний. Уплотнение матки означает очаговое или тотальное утолщение её стенок, выявленное при гинекологическом обследовании. Наиболее частыми причинами развития плотной матки являются миоматозные узлы и очаги аденомиоза.
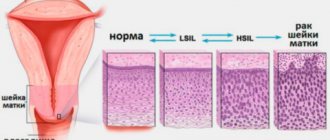
Аденомиоз (внутренний эндометриоз) – это доброкачественное заболевание, в основе которого лежит прорастание эндометрия в мышечный слой матки. Основными симптомами, позволяющими заподозрить аденомиоз, являются нарушения менструального цикла, интенсивные тупые боли внизу живота, боль при сексуальном контакте, выделения «шоколадного» цвета в середине цикла.
Если во время осмотра гинеколог выявил уплотнение матки, следует провести УЗИ для выявления причины.
Профилактика заболевания
Специфической профилактики лечения заболеваний детородного органа не существуют, но гинекологи советуют женщинам:
- жить полноценной и регулярной половой жизнью;
- стараться избегать абортов и грубых операционных вмешательств;
- не поднимать тяжести;
- использовать во время сомнительных сексуальных контактов барьерные методы предохранения
- тщательно следить за своим здоровьем и регулярно проходить плановые медицинские и гинекологические осмотры.
Особенно внимательными нужно быть женщинам, недавно родившим ребенка и ли находящимся на пороге климакса, поскольку именно они из-за нестабильного гормонального фона наиболее подвержены развитию эндокринологических дисфункций, провоцирующих патологические процессы детородного органа.
Матка – это основа женской репродуктивной системы, чьей основной задачей является детородная функция женского организма. Созданный для вынашивания и развития ребенка орган, имеющий на фотографиях форму перевернутого к низу треугольника, отвечает за нормальное функционирование гормональной системы и стабильное протекание менструального цикла.
Развивающиеся под воздействием инфекционных, эндокринных или врачебных патологий заболевания матки могут стать причиной появления сильных болей и кровотечения, а также являются основной причиной женского бесплодия.
Удаление матки и послеоперационный период
Показаниями для удаления (ампутации, экстирпации) матки (гистерэктомии) являются миоматозные узлы больших размеров, злокачественные опухоли матки, распространенный аденомиоз, обильное маточное кровотечение, выраженный воспалительный процесс эндометрия.
При благоприятном исходе удается сохранить яичники и шейку матки. Это дает женщине возможность вести нормальную половую жизнь и избежать применения заместительной гормональной терапии. Кроме того, яйцеклетки, сохраненные в яичниках, могут быть использованы для суррогатного материнства.
В послеоперационном периоде гистерэктомии всегда возникают боль и кровянистые выделения.
Болевые ощущения беспокоят женщину примерно на протяжении недели и носят тянущий характер. Если боли усиливаются и становятся резкими, схваткообразными, это свидетельствует о развитии осложнений.
Кровянистые выделения возникают вследствие существования раневой поверхности. К концу второй недели они постепенно прекращаются.
Отдаленные последствия связаны с нарушением расположения органов в малом тазу. Мочевой пузырь смещается назад, что может проявляться различными нарушениями мочеиспускания. Кишечник смещается книзу, что в конечном итоге может вызвать выпадение геморроидальных узлов.
Если вместе с маткой были удалены регионарные лимфоузлы, нарушается отток лимфы от нижних конечностей, что приводит к развитию лимфостаза. Это проявляется отеком, тяжестью, болью, нарушением питания тканей.