Общие сведения
Амилоидоз — это группа заболеваний, характеризующихся отложением патологических нерастворимых белков со своеобразной фибриллярной структурой в органах и тканях. При системном заболевании нарушается не только процесс белкового обмена, но и нормальное функционирование иммунной системы. Специфический белково-сахаридный комплекс амилоид может откладываться во всех тканях организма, постепенно вытесняя здоровые и нормальные клетки из поражённого органа. Всё это приводит к функциональной дисфункции органа, а при длительном течении развивается полиорганная недостаточность с летальным исходом.
Только 1% населения страдает таким редким заболеванием, однако частота выявления определённых форм амилоидоза неодинакова. Чаще всего диагностируется вторичный амилоидоз. В странах Средиземноморского бассейна преобладает генетически обусловленный, наследственный амилоидоз. Аналогичная тенденция наблюдается среди лиц еврейской и армянской национальности.
Среди клинических форм часто встречаемой является нефропатическая форма с преимущественным поражением почечной системы, а также генерализованная форма, при которой поражаются все органы и системы. Заболеваемость среди мужчин в 2 раза выше, чем среди женщин.
Некоторые факты:
- При разных формах заболевания химическая структура амилоида сильно отличается. Амилоидоз — это группа заболеваний, которые схожи по клинической симптоматике, механизму развития и патологоанатомическим проявлениями, а сам белок-амилоид может быть разным.
- Заболевание может никак себя не проявлять десятилетиями.
- Кардинальных методов терапии, позволяющих одномоментно избавиться от патологии, нет.
- Истинные причины развития некоторых форм амилоидоза науке пока неизвестны.
Патогенез
Механизм образования амилоида:
- Формирование амилоидоюластов. На начальном этапе происходят мутационные изменения в различных клетках иммунной системы. Моноциты, клетки системы макрофагов и лимфоциты мутируют, превращаясь в совершенно новые клетки – амилоидобласты. Количество амилоидобластов увеличивается по мере прогрессирования заболевания, накапливаясь постепенно в определённых органах (печень, селезёнка, лимфатические узлы, костный мозг).
- Синтез фибриллярного белка. Каркас амилоида формируется из длинных, тонких нитевых структур, в основе которых лежит фибриллярный белок, образованный внутри амилоидобласта. Для организма фибриллярный белок является чужеродным, поэтому запускается защитные механизмы в ответ на их появление. Амилоидобласты начинают окружать другие клетки, которые разрушают путём поглощения фибриллярный белок, выделяющийся из амилоидобластов. Такие процессы в организме могут проходить неопределённо долгое время в виде скрытой, латентной фазы, что в конечном итоге всё равно разовьётся иммунологическая толерантность, что спровоцирует ещё большее поступление фибриллярного белка в ткани.
- Отложение амилоида в тканях. Амилоид образуется в межклеточном пространстве после соединения фибриллярного белка с нуклеопротеидами и белками тканей и крови. Такая связь считается очень прочной и разрушить её практически невозможно, что приводит к накоплению амилоида в тканях, вытесняя постепенно здоровые, нормальные клетки определённого органа.
Клетки, которые могут превращаться в амилоидобласты:
- кардиомиоциты (амилоидоз сердца);
- с-клетки щитовидной железы;
- в-клетки поджелудочной железы, вырабатывающие инсулин (инсулярный амилоидоз);
- кератиноциты (амилоидоз кожи);
- гладко-мышечная мускулатуры (амилоидоз крупных сосудов);
- клетки APUD-системы.
Вышеописанный механизм характерен не для всех форм амилоидоза, но для большинства. В определённых случаях амилоид образуется по другому механизму, который до конца на сегодняшний день еще не изучен.
Связанные расстройства
Следующие расстройства могут быть связаны с амилоидозом. Амилоидоз может появляться в сочетании или в результате следующих расстройств:
Множественная миелома, лимфома, лимфома Ходжкина, медуллярная карцинома щитовидной железы, болезнь Уиппла, болезнь Крона, остеомиелит, ревматоидный артрит, анкилозирующий спондилит, синдром Рейтера, псориатический артрит, туберкулез, макроболезность, врожденная гнойно-венозная болезнь (врожденная гиперплазия кишечника, наследственный врожденный ригидроцитогенез)
Классификация
Современная классификация основывается на специфичности основного белка, который формирует амилоид. Первоначально указывается тип амилоида, далее белок-предшественник, а следом – клиническая форма заболевания с описанием поражённых органов-мишеней. Тип амилоида во всех названиях начинается с буквы «А», которая подразумевает «амилоид», далее указывается конкретный фибриллярный белок в виде аббревиатуры:
- АА-амилоидоз. Здесь второе «А» обозначает острофазный белок, который вырабатывается в ответ на наличие новообразования или воспалительный процесс.
- AL-амилоидоз. Здесь «L» — лёгкие цепи иммуноглобулинов.
- ATTR-амилоидоз. Здесь «TTR» — транспортный белок транстиретин для тироксина и ретинола.
- A-бета2-M-амилоидоз. Здесь зашифрован бета-2-микроглобулин, формирующий диализную форму заболевания.
АА-амилоидоз. АА-амилоид образуется из сывороточного острофазового белка, представляющего собой глобулин, который синтезируется гепатоцитами, нейтрофилами и фибробластами. Его количество повышается многократно при воспалении или наличии опухолей. Однако участвуют в образовании амилоида лишь отдельные его фракции, поэтому амилоидоз развивается лишь у части пациентов с воспалительными или опухолевыми заболеваниями. Конечный этап амилоидогенеза – полимеризация растворимого предшественника в фибриллы – до конца не выяснен. Считается, что этот процесс происходит на поверхности макрофагов при участии мембранных ферментов и тканевых факторов, что и определяет органное поражение.
Для АА-амилоидоза характерно 3 формы:
- Вторичный реактивный амилоидоз, возникающий на фоне опухолевых заболеваний и воспалительных процессов. Считается самой часто встречаемой формой. Среди причин развития вторичной формы на первый план вышли: ревматоидный артрит; заболевания системы крови (лимфогранулематоз, лимфома); псориатический аритрит; болезнь Крона, язвенный колит. Заболевание может развиться на фоне остеомиелита, туберкулеза и другой гнойно-обструктивной патологии.
- Семейная средиземноморская лихорадка (периодическая болезнь) с аутосомно-рецессивным наследованием. Этническая предрасположенность отмечается у армян, арабов, цыган и евреев. Выделяют 4 формы: суставная; лихорадочная; абдоминальная; торакальная. Заболевание начинается с необъяснимой лихорадки и проявлений артрита. У 40% пациентов развивается амилоидоз почек.
- Семейная нефропатия с глухотой и крапивницей (синдром Макла-Уэльса). Заболевание наследуется аутосомно-доминантно. Сначала появляется сыпь, крапивница, отёк Квинке, снижается слух. В завершении развивается амилоидоз почек. Этот вариант считается самым распространённым среди наследуемого амилоидоза.
Органы-мишени при АА-амилоидозе: почки; печень; селезёнка; надпочечники; кишечник.
АL-амилоидоз. Патология формируется из лёгких путей иммуноглобулинов, в которых нарушена последовательность аминокислот, которые вызывают дестабилизацию молекул и ведут к формированию фибрилл амилоида. В развитии патологического процесса принимают участие местные факторы, в зависимости от которых поражается тот или иной орган. Синтез иммуноглобулинов осуществляется аномальным клоном бета- и плазматических клеток в костном мозге, которые вероятнее всего появились в результате мутации либо Т-иммунодефицита.
Выделяют 2 формы:
- идиопатический первичный амилоидоз, которому не предшествовали какие-либо заболевания;
- амилоидоз при бета-клеточных опухолях и миеломной болезни.
Органы-мишени при AL-амилоидозе:
- пищеварительный тракт;
- сердце;
- нервная система;
- почки;
- кожные покровы.
При AL-амилоидозе дефицит Х-фактора свёртывающей системы крови приводит к развитию геморрагического синдрома со специфическими кровоизлияниями вокруг глаз, известными, как «глаза енота».
При дифференциальной диагностике учитывается, что АА-тип самый молодой и поражает людей со средним возрастом 40 лет, а для AL-формы средний возраст составляет 65 лет. В обоих случаях среди пациентов преобладают лица мужского пола.
ATTR-амилоидоз включает 2 варианта:
- Семейная нейропатия (редко – нефропатия и кардиопатия). Наследуется аутосомно-доминантно. Амилоид формируется из мутантного транстиретина, который синтезируется печёночными клетками гепатоцитами. Для мутантных белков характерна нестабильность и в определённых условиях они переходят в фибриллярные структуры, формируя белок амилоид.
- Старческий семейный амилоидоз. Встречается только у лиц пожилого возраста. В основе патологии лежит немутантный, нормальный по аминокислотному составу транстиретин, у которого изменены физико-химические свойства. Фибриллярные структуры образуются под влиянием возрастных метаболических сдвигов в организме. Заболевание поражает чаще всего нервную системы, реже – сердце и почечную систему.
A2М-амилоидоз. Новое проявление системного амилоидоза, который появился после внедрения хронического гемодиализа в практику. Белком-виновников считается бета-2-микроглобулин, который при гемодиализе не поддаётся фильтрации и задерживается в организме пациента. Амилоидоз развивается в среднем через 7 лет регулярного гемодиализа. Органами-мишенями являются периартикулярные ткани и костная система.
Локальный амилоидоз. Может развиться в любом возрасте и поразить любой орган или ткань. В практике рассматривается амилоидоз островков поджелудочной железы у пожилых пациентов. Описаны факты, подтверждающие, что практически все случаи сахарного диабета 2 типа у пожилых так или иначе патогенетически связаны с амилоидозом островков поджелудочной железы, который формируется из полипептида бета-клеток.
Церебральный амилоидоз считается основой деменции Альцгеймера. Сывороточный белок откладывается в мозговых нейрофибриллах, атеросклеротических бляшках, сосудистых стеках.
Затронутые группы населения
По оценкам, ежегодно регистрируется около 4000 новых случаев амилоидоза AL, хотя фактическая заболеваемость может быть несколько выше в результате недостаточного диагноза. Хотя считается, что заболеваемость одинакова у мужчин и женщин, около 60% пациентов, поступивших в центры, являются мужчинами. AL амилоидоз отмечается у людей в возрасте 20 лет, но обычно диагностируется в возрасте 50-65 лет.
Люди с риском развития АА амилоидоза включают людей с хроническими воспалительными заболеваниями, такими как ревматический артрит, псориатический артрит, хронический ювенильный артрит, анкилозирующий спондилит у детей, воспалительные заболевания кишечника.
Люди с хроническими инфекционными заболеваниями, такими как туберкулез, проказа, бронхоэктазия, хронический остеомиелит и хронический пиелонефрит, также находятся в группе риска. Вторичный амилоидоз (АА) встречается у менее чем 5% людей с этими состояниями.
Причины
Амилоидоз может быть самостоятельным заболеванием либо развиться на фоне другой патологии организма. По причинам развития принято выделять:
- идиопатический (первичный) амилоидоз;
- реактивный (вторичный) амилоидоз;
- амилоидоз при опухолевых новообразованиях;
- старческий амилоидоз;
- наследственный амилоидоз;
- амилоидоз у пациентов, получающих гемодиализ.
Первичный амилоидоз
При первичном амилоидозе истинную причину образования амилоида выяснить невозможно. Почти во всех случаях при первичной форме заболевания регистрируется перерождение клеток иммунной системы по мутационному механизму с образованием AL-амилоида, который накапливается преимущественно в тканях мезодермального генеза (нервы, сердечно-сосудистая система, кожные покровы, мышечная система и т.д.).
AL-амилоид может образовываться и при плазмоцитоме (миеломная болезнь) – опухолевая патология, для которой характерно злокачественное перерождение и размножение дифференцированных В-лимфоцитов (плазмоцитов). Именно эти клетки выделяют в огромных количествах аномальные глобулины, которые вступают в реакцию с плазматическими нуклеопротеидами и образуют белок-амилоид.
Вторичный амилоидоз
Для данной формы характерно образование АА-амилоида. Заболевание развивается на фоне длительно прогрессирующего воспалительного процесса в организме, являясь по сути осложнением другого заболевания.
Причины вторичного амилоидоза:
- хронически протекающие гнойные заболевания (длительное нагноение ран, остеомиелит);
- хронические очаги инфекции (сифилис, туберкулёз, лепра, пиелонефрит и т.д.);
- опухоли, новообразования (лейкозы, лимфогранулематозы и другие опухолевые поражения системы крови);
- неспецифический язвенный колит (заболевание толстого кишечника воспалительного генеза);
- ревматологические заболевания (анкилозирующий спондилоартрит, ревматоидный артрит и т.д.).
При вторичном амилоидозе могут поражаться абсолютно любые органы и системы человека. Только через несколько лет от начала заболевания появляется выраженная клиническая симптоматика в виде функционального нарушения поражённого органа (селезёнка, печень, лимфатические узлы, надпочечники, почки). Полиорганная недостаточность развивается постепенно и может стать причиной летального исхода.
Наследственный амилоидоз
Каждая из 23 пар хромосом, образующих генетический аппарат человека, содержит в себе огромное число генов. И каждый из генов отвечает за образование определённых специфических белков в клетке, что определяет в дальнейшем её функциональность и строение. Наследственный амилоидоз обусловлен генетическими мутациями в иммунных клетках организма, которые передаются от поколения к поколению и отвечают за формирование амилоидобластов. Наследственная форма выявляется у лиц определённых этнических групп либо у проживающих на определённых территориях людей.
Заболевания, которые относятся к наследственным формам амилоидоза:
- Болезнь Макла и Уэллса (английский амилоидоз, семейный нефропатический амилоидоз). Характерны приступы лихорадки, изменения слухового восприятия (вплоть до глухоты), крапивница.
- Семейная средиземноморская лихорадка (периодическая болезнь). Патология регистрируется у армян, евреев и арабов. У пациентов отмечается воспаление серозных оболочек, повышение температуры тела выше 39 градусов, лихорадка и психические отклонения.
- Наследственный кардиопатический амилоидоз. Клинически очень схож с генерализованным первичным амилоидозом и встречается в основном у жителей Дании.
- Наследственный нейропатический амилоидоз. Поражается нервная система, иннервирующая работу рук, ног, глаз, почек и т.д.
Старческий амилоидоз
У лиц старше 80 лет может наблюдаться характерное отложение белка-амилоида в различных тканях и органах. Патологический процесс чаще всего связан с другими заболеваниями и носит локальный характер. Формы старческого амилоидоза:
- Церебральный амилоидоз (старческий, мозговой). Характеризуется отложением белка-амилоида типа Ab в тканях головного мозга и встречается при болезни Альцгеймера.
- Старческий сердечный амилоидоз. Поражает сердечную мышцу, виновником могут быть разные типы амилоида (какие-то откладываются в предсердиях, а какие-то – в желудочках). В обоих случаях амилоид может накапливаться параллельно и в других органах (лёгочная система, селезёнка, поджелудочная железа).
Амилоидоз при опухолях
Для некоторых опухолей характерно перерождение клеток в поражённом органе, что ведёт к выработке специфического фибриллярного белка. В таких случаях амилоидоз носит локальный характер. Причины амилоидоза:
- Опухоль островков поджелудочной железы. Островки представляют собой скопление специфических клеток, вырабатывающих различные гормоны (глюкагон, инсулин, соматостатин и т.д.). При злокачественном перерождении таких клеток вырабатывается фибриллярный белок, который в дальнейшем и превращается в амилоид.
- Медуллярный рак щитовидной железы. Новообразование формируется из С-клеток щитовидной железы, которые в нормальном состоянии вырабатывают гормон кальцитонин, контролирующий обмен кальция в организме. При этом образуется амилоид АЕ-типа, который состоит из фрагментов кальцитонина с изменённым синтезом.
Амилоидоз у пациентов на гемодиализе
Под гемодиализом понимается искусственное очищение крови человека от побочных продуктов метаболизма, которые выводятся через почечную систему при нормальном её функционировании. «Искусственная почка» показана пациентам с почечной недостаточностью острой и хронической формы. Суть процедуры заключается в прохождении крови через специальный аппарат, что способствует удалению из пропускаемой крови лишней жидкости и различных вредных веществ. После очистки крупные белки и клетки крови попадают обратно в организм.
При длительном гемодиализе амилоид формируется из В2-микроглобулина, который в норме удаляется исключительно через почечную систему, но не фильтруется через мембрану диализатора, задерживаясь и накапливаясь в организме человека. Пациенты с почечной недостаточностью находятся на гемодиализе долгие месяцы и годы, что способствует повышению уровня белка микроглобулина-В2 в несколько раз. После связывания с плазменными нуклеопротеилами комплекс выпадает в осадок в тканях и органах (в том числе и в почках, усугубляя течение почечной недостаточности).
Причины амилоидоза – кто в группе риска?
Спровоцировать рассматриваемое заболевания могут следующие патологические состояния:
- Миеломная болезнь. Плазмоциты при данной патологии видоизменяются и продуцируют атипичные глобулины. Амилоид образовывается вследствие вступления дегенеративных глобулинов в химическую реакцию с нуклепротеидами плазмы.
- Онкопатологии крови.
- Инфицирование органов дыхательной системы, почек, что приобретает хронический характер: туберкулез, пиелонефрит.
- Малярия.
- Ревматологические болезни.
- Хронические недуги, которые характеризуются образованием гнойных выделений: остеомиелит и пр.
- Болезнь Альцгеймера. В данном случае, амилоид сосредотачивается в мозговых тканях.
- Острая, либо хроническая почечная недостаточность, при которой больной пребывает в течение нескольких месяцев/лет на гемодиализе.
- Злокачественные новообразования, независимо от места их расположения.
Важным фактором риска развития рассматриваемого недуга является естественное старение организма. С возрастом люди подвержены некоторым старческим болезням, которые могут повлечь за собой отложение вредоносного вещества в мозговых тканях организма, а также в сердце.
Видео: Амилоидоз почек и периодическая болезнь
Симптомы амилоидоза
Учитывая, что для амилоидоза характерно поражение любого органа и ткани, клиническая картина может быть самой разнообразной. На начальных этапах заболевание может никак себя не проявлять, постепенно регистрируются нарушения функционального состояния определённого органа, и развивается органная недостаточность.
По мере прогрессирования амилоидоза в патологический процесс вовлекаются другие органы и ткани. Крайне редко регистрируется локальный амилоидоз, для которого характерно поражение исключительно одного органа.
Что поражается при амилоидозе:
- почечная система;
- сердечно-сосудистая система;
- надпочечники;
- селезёнка;
- суставы;
- мышечная ткань;
- пищеварительный тракт;
- печёночная система;
- кожные покровы;
- нервная система.
Амилоидоз почки
Чаще всего амилоидоз поражает именно почечную систему, и поражение почки считается самым опасным проявлением заболевания. Симптомы амилоидоза почек зависят от стадии заболевания.
Принято выделять 4 стадии:
- Скрытая (латентная) стадия. Клинически у пациента нет никаких проявлений. При вторичной форме преобладают симптомы основного заболевания, а симптомы амилоидоза почек проявляются через несколько лет или десятилетий. В медицинской практике описаны случаи быстрого развития патологии – через 3-4 месяца.
- Протеинурическая стадия. Депозиты амилоидоза откладываются в клубочках, мелких сосудах, межклеточном пространстве. Стадия может длиться 10 или более лет. По мере прогрессирования патологии происходит сдавливание тканей, их атрофия и последующая гибель нефронов. В результате нарушения фильтрационной способности почек с мочой начинает выделяться белок. На данной стадии выделительная функция почек нарушена, но продолжает функционировать, что затрудняет диагностику заболевания. Подтвердить диагноз удаётся только лабораторно.
- Нефротическая стадия. Характеризуется дальнейшим разрушением почечного фильтра, что ведёт к формированию нефротического синдрома с выделением большого количества белка с мочой (больше 3 г/л) и снижением концентрации протеинов в крови. Белки принимают участие в задержке жидкой части крови — плазмы в сосудистом русле, поддерживая коллоидно-осмотическое давление. Поэтому при их снижении наблюдается задержка жидкости в организме и развиваются генерализованные отёки, позволяющие заподозрить амилоидоз на данном этапе. Отёчность наблюдается в любое время суток и не зависит от положения тела. Сначала отекает лицо и веки, затем отёк спускается в область живота, поясничной области и половых органов. По мере прогрессирования патологии развивается анасарка, кожа становится бледной, а ноги и волосы становятся сухими, ломкими. В моче может обнаруживаться кровь. Нефротическая стадия может продлиться 4-6 лет, после чего переходит в следующую.
- Азотемическая стадия. Почечная система выполняет свою работу только на 25%. Происходит задержка продуктов обмена (мочевая кислота, мочевина и т. д.).
Клинические проявления почечной недостаточности:
- Изменения мочеобразования. В норме человек должен выделять 800 мл мочи, а при почечной недостаточности объём уменьшается до 50 мл.
- Ухудшение общего самочувствия. Проявляется чрезмерно быстрой утомляемостью, слабостью.
- Изменения в работе пищеварительного тракта. Появляется рвота, неприятный запах изо рта, сухость во рту, тошнота.
- Изменения на кожных покровах. Пациенты жалуются на кожный зуд, бледность, расчёсы; изменения в сердечно-сосудистой системе. Появляется аритмия, повышается кровяное давление, увеличиваются полости сердца.
- Повреждения мозга. Высокие концентрации мочевой кислоты и мочевины оказывают негативное воздействие на структуры головного мозга, что проявляется нарушениями памяти, бессонницей, раздражительностью, изменениями умственных способностей и психики.
- Анемия. Количество эритроцитов и концентрация гемоглобина снижается из-за недостатка эритропоэтина — специфического вещества, которое синтезируется почечной системой, и активирует образование эритроцитов в костном мозге.
Микропрепарат почки, поражённой амилоидозом, окрашивают в конго-рот. При малом увеличении можно увидеть отложения белка в виде небольших глыб самой разной формы, окрашенных в красный или кирпичный цвет. В клубочковом аппарате регистрируется наибольшее количество амилоида, а вне клубочков и в стенках артерий амилоид содержится в меньших количествах.
Амилоидоз печени
Поражение печёночной системы часто регистрируется при генерализованной форме амилоидоза. В результате отложения амилоида происходит сдавливание клеток печени, кровеносных сосудов печени и желчевыводящих путей с нарушением их функции.
Отложение депозитов амилоида приводит к увеличению печени в размерах, что можно обнаружить пальпаторно при первичном осмотре пациента. Поверхность печени остаётся гладкой, её нижний край ровный, болезненности нет. Крайне редко развивается печёночная недостаточность, даже при длительном течении процесса, что связано с высокими регенераторными способностями печени.
Симптомы амилоидоза печени:
- Увеличение размеров органа — гепатомегалия. Пальпаторно определяется увеличенная и плотная печень.
- Признаки портальной гипертензии. Кровь от внутренних органов (селезёнка, кишечник, желудок) поступает в портальную (воротную) вену, после чего направляется в печень, где осуществляется процесс детоксикации с последующим возвращение в системный кровоток. В результате сдавливания кровеносных сосудов отложениями белка-амилоида происходит повышение кровяного давления в системе портальной вены, что компенсаторно приводит к расширению венозной системы внутренних органов, вплоть до их разрыва. Всё это может привести к отечности нижних конечностей, асциту, кровотечениям из пищеварительного тракта, нарушению стула.
- Желтуха. Крайне редко встречается при амилоидном отложении. Развивается на фоне нарушенного оттока желчи по желчевыводящим путям из-за сдавливания отложениями извне.
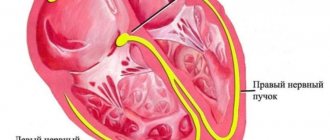
Амилоидоз сердца
Миокард поражается при некоторых формах наследственного амилоидоза и при первичной форме. Белок-амилоид может откладываться не только в сердечной мышце, но и в оболочках сердца (эндокард, перикард). Депозиты амилоида сдавливают коронарные артерии и негативно влияют на кровообращение сердца, что ведёт к непосредственной гибели мышечных клеток. Клинические проявления:
- рестриктивная кардиомиопатия;
- нарушения ритма;
- сердечная недостаточность.
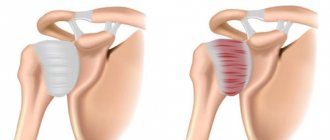
Амилоидоз селезёнки
В результате отложения депозитов происходит увеличение селезёнки в размерах, что делает орган доступным для пальпации (в норме селезёнку пропальпировать невозможно). Поверхность органа гладкая и ровная, структура плотная, безболезненная. Симптомы амилоидоза селезёнки:
- тромбоцитопения;
- анемия;
- лейкопения.
Микропрепарат имеет сальный блеск. Выделяют сальную (амилоид выпадает диффузно) и саговую (амилоид выпадает крупинками) селезёнку. Обычно белок выпадает по ходу ретикулярных волокон.
Амилоидоз кишечника
Поражение кишечника при генерализованной форме амилоидоза носит распространённый характер, что негативно сказывается на процессах всасывания витаминов, питательных веществ и минералов.
Симптомы амилоидоза кишечника:
- частый жидкий стул;
- мышечная слабость;
- снижение веса (вплоть до кахексии);
- быстрая утомляемость;
- общая слабость, вялость, апатия.
- выпадение волос, ломкость ногтей;
- анемия;
- умственные, психические расстройства;
- отёчность (из-за сниженного содержания белка в крови).
При локальном амилоидозе белок может скапливаться в одной области, имитируя новообразование или опухоль, которая сдавливает кишечник, нарушая его перистальтику. Первые симптомы:
- боли в эпигастральной области;
- вздутие живота;
- запоры;
- рвота каловыми массами (в крайне тяжёлых случаях).
Амилоидоз кожи
Амилоид меняет структуру кожи и её кровоснабжение, что проявляется в виде шелушений, сухости и бледности. При некоторых формах патологии появляется сыпь в виде множества плотных, мелких пузырьков красного или жёлтого цвета. Возможно слияние пузырьков, что приводит к увеличению площади поражения. Болезненность и зуд встречаются крайне редко. Над поверхностью узелков может быть шелушение. Фото амилоидоза кожи ниже.
Амилоидоз нервной системы
При отложении белка-амилоида нарушается передача импульса по нервным волокнам, что проявляется определённой симптоматикой в зависимости от области поражения. Для старческого амилоидоза характерно поражение тканей и структур головного мозга, что проявляется снижением умственных способностей, интеллекта, внимания и памяти. Возможны психические отклонения. При семейной форме поражается периферическая нервная система, что проявляется ощущением ползания мурашек, зудом, болезненностью и нарушением чувствительности в определённых участках. В тяжёлых случаях отмечается паралич – полная потеря двигательной активности.
Амилоидные тельца в секрете простаты
В анализе секрета простаты выявляются специфические сгустки. Амилоидные тельца имеют овальную форму и в норме не должны обнаруживаться. Их наличие свидетельствует о воспалительном процессе. При застойных явлениях в предстательной железе количество амилоидных телец увеличивается. Выявление патологических элементов может указывать на развитие аденомы простаты. Чаще всего амилоидные тельца диагностируются у лиц пожилого возраста.
Стандартная терапия
Стратегия лечения зависит от типа амилоидоза и клинического состояния больного. При амилоидозе AL причиной является аномальная лейкоцитарная клетка (как правило, плазменная клетка), и поэтому в основу терапии этого типа амилоидоза входит химиотерапия, направленная на искоренение этих клеток.
На протяжении многих лет использовались мелфалан и дексаметазон с пероральным или внутривенным путем введения, нередко сочетающиеся с аутологичной поддержкой стволовых клеток.
Оба препарата одинаково эффективны, но лечение и побочные эффекты различны. Высокая доза мелфалана с поддержкой стволовых клеток — это курсовое лечение, которое часто включает 2-3-недельное пребывание в больнице и несколько месяцев восстановления. Использование пероральной формы мелфалана ежемесячными курсами менее токсично, но связано с более высоким риском развития лейкемии.
Более новые препараты, активные в отношении множественной миеломы (другое заболевание аномальных плазматических клеток), такие как бортезомиб или леналидомид, также очень эффективны в отношении AL и, как было доказано, дают некоторое преимущество пациентам с рецидивирующим заболеванием. Часто эти препараты включаются в предварительное лечение.
В настоящее время большинство пациентов, не используемых мелфалан с высокой дозой с поддержкой стволовых клеток, получают авангардную терапию. Комбинация бортезомиба, циклофосфамида и дексаметазона связана с хорошей переносимостью и быстрыми ответами. Лечение амилоидоза для любого больного должно быть составлено персонально с учетом особенностей ситуации.
Два наиболее важных фактора долговременной выживаемости с AL — это наличие / степень поражения сердца и гематологический ответ на терапию.
Есть несколько новых лекарств, предназначенных для стимуляции резорбции амилоида из пораженных органов. Их применение может обеспечить способность лечить больные органы напрямую. Наиболее продвинутый из этих исследований — с NEOD001, который показал некоторую пользу для пациентов, чья основная болезнь клеток плазмы уже лечилась. В настоящее время метод изучается в сочетании с терапией на основе бортезомиба в начальной стадии.
Поддерживающая терапия (лечение застойной сердечной недостаточности, внимание к питанию, лечение вегетативной нейропатии и т. д.) является очень важным элементом лекарственного воздействия. Учитывая сложность заболевания, рекомендуется, чтобы лечение проводилось в специализированном центре по амилоидозу или, по крайней мере, больной должен пройти первоначальную оценку в таком медицинском учреждении с продолжением лечения по месту жительства.
Семейный амилоидоз устраняется, если это возможно, путем удаления первопричины аномальной ТТР-продукции. Поскольку доминирующим источником является печень, трансплантация органа в настоящее время является предпочтительным выбором у тщательно отобранных пациентов, болезнь которых находится на допустимых стадиях развития. Тафамидис — препарат, недавно одобренный для терапии семейной амилоидной полинейропатии. Это лекарство тестируется в текущих испытаниях для других форм заболевания. Патисиран и ревусиран также тестируют в отношении воздействия на ATTR форму амилоидоза, при этом ориентация направлена на снижение уровней TTR, который образует амилоид.
Консультация у генетика рекомендуется всем лицам с наследственным амилоидозом и членам их семей.
При старческом амилоидозе терапия является благоприятной, но как для этой формы заболевания, так и для ATTR активно изучаются фармакологические методы лечения, направленные на стабилизацию молекулы транстиретина, что позволит предотвратить образование амилоидов.
Вторичное лечение амилоидоза основывается на терапии главного заболевания. Например, может проводится трансплантация почек при почечной недостаточности вследствие вторичного амилоидоза.
В марте 2015 года Управление по контролю за препаратами и лекарствами США (FDA) разрешило использовать медицинское устройство под названием Aheresis Column Lixelle Beta 2-microglobulin для лечения амилоидоза бета2-микроглобулина, связанного с диализом. Работа устройства основывается на удалении бета-2-микроглобулина из крови.
Анализы и диагностика
Учитывая, что амилоидоз может маскироваться под разными масками в виду чрезмерного разнообразия клинической симптоматики, диагностика заболевания считается очень сложной. Для оценки функционального состояния внутренних органов проводятся такие методы обследования, как:
- ЭКГ;
- ЭхоКГ;
- УЗИ;
- Рентгенография;
- Ректороманоскопия;
- ФГДС.
Амилоидоз, который был заподозрен по клинической симптоматике и лабораторным показателям, требует подтверждения путём анализа патологического субстрата – амилоида. Именно для этой цели применяются красочные пробы. По одной из существующих модификаций краситель (конго-красный, синька Эванса) вводится внутривенно и накапливается в амилоидных массах, снижая тем самым его концентрацию в крови.
Еще одним методом диагностики является подкожное введение 1%-го свежеприготовленного раствора метиленового синего в объёме 1 кубический сантиметр в подлопаточную область. Далее производится оценка цвета мочи. Цвет мочи не меняется, если амилоидные массы захватили и накопили краситель. В таком случае анализ считается положительным, а диагноз подтверждённым. Однако при неизменённом цвете мочи и отрицательном анализе диагноз не исключается.
Основным методом диагностики является биопсия поражённого органа (печени, почки и др.). В 90-100% случаев достигается положительный результат. Чем сильнее инфильтрация органа-мишени амилоидом, тем легче выявить белок и установить точный диагноз. Первоначально биоптаты берут из прямой кишки или со слизистых оболочек ротовой полости в области 3-4 моляра.
При подозрении на AL-амилоидоз проводится биопсия костного мозга. Также возможно проведение аспирационной биопсии подкожно-жировой клетчатки из передней брюшной стенки (уровень чувствительности достигает 50%). Биопсия периартрикулярных тканей проводится при подозрении на диализный амилоидоз.
Сейчас очень распространенная сцинтиграфия меченым йод-сывороточным Р-компонентом для оценки распределения белка амилоида в организме in vivo. Данный метод позволяет чётко отследить динамику тканевых отложений по ходу лечебного процесса. Диагностически важно не просто выявить амилоид в тканях, но и произвести его типирование посредством красочных методов и антисывороток (моно- и поликлональные антитела) к основным белкам амилоидных фибрилл.
Все методы диагностики амилоидоза сегодня
Диагностика рассматривающего недуга предусматривает следующие мероприятия:
- Беседа с больным по поводу длительности тревожных симптомов. На данном этапе важно выяснить, имела ли место какая-либо инфекционная патология незадолго до появления жалоб.
- Анализ истории болезни и условий проживания/работы пациента. Врач интересуется о наличии в прошлом ревматических заболеваний, сифилиса, туберкулеза, остеомиелита и пр.
- Первичный осмотр больного: измерение артериального давления и пульса; изучение состояния кожных и слизистых покровов, языка; пальпация живота.
- Клиническое тестирование образцов крови и мочи. При амилоидозе повышается уровень гемоглобина, лейкоцитов, ускоряется СОЭ. Концентрация тромбоцитов в крови снижается. Моча при амилоидозе почек и жкт содержит белок, лейкоциты, кровь, а также слизь.
- Биохимический анализ крови на уровень белков, креатинина, мочевины, а также холестерина.
- Ультразвуковая диагностика внутренних органов. Дает возможность оценить их структуру и качество функционирования. Посредством данной методики можно изучить структуру печени, селезенки, органов желудочно-кишечного-тракта, сердца, крупных сосудов.
- Рентгенография с барием. Актуальна при подозрении на амилоидоз кишечника. Посредством указанной методики можно оценить уровень проходимости кишечника, выявить суженные участки, дефекты в структуре кишки.
- Биопсия пораженного органа – золотой стандарт в диагностике амилоидоза. Забор необходимого материала можно производить из слизистой желудка, лимфоузла, почки, прямой кишки, десны, печени, мышечной ткани, селезенки, а также иных органов.
Оцените
—
Лечение и лекарства
Основная терапия направлена на подавление процесса синтеза и доставки белков-предшественников, из которых образуется амилоид.
Лечение АА-амилоидоза
Терапия направлена на лечение того заболевания, которое привело к амилоидозу. Применяются химиопрепараты, антибиотики, оперативное вмешательство и т.д.
Предпочтение отдаётся 4-аминохинолиновым производным (Резохин, Плаквенил, Делагил). Действие медикаментов направлено на подавление синтеза амилоидных фибрилл на самых ранних стадиях амилоидогенеза путём ингибирования нескольких ферментов. Препарат Делагил в дозе 0,25 г назначается длительно (несколько лет).
В белковых фибриллах, которые формируют амилоид, содержится огромное количество SH-свободных сульфгидрильных групп, которые принимают активное участие в агрегации белков до стабильных структур. Для их блокирования применяется 5% Унитиол внутримышечно в дозе 3-5 мл ежедневно с постепенным увеличением дозировки до 10 мл в сутки в течение 30-40 дней. Повторный курс проводится 2-3 раза в год.
Обязательно употребление кулинарно обработанной или сырой печени в течение 6-12 месяцев ежедневно по 100-150 г. Допускается употребление печёночных гидролизатов, таких, как Сирепар. 40 г печени соответствуют 2 мл Сирепара. Рекомендуемая схема предполагает чередование внутримышечного введения Сирепара дважды в неделю по 5 мл (2-3 месяца) с употреблением сырой печени на протяжении 1-2 месяцев.
Хорошо зарекомендовали себя иммуномодуояторы:
- Левамизол или Декарис;
- Т-активин;
- Тималин.
Положительное влияние оказывает Димексид, благодаря своему рассасывающему воздействию. Медикамент применяется в виде 10-20% перорально по 10 мг, курс на 6 месяцев.
Колхицин обладает антимитотическим эффектом и применяется при периодической болезни. Положительное действие препарата объясняется его способностью замедлять амилоидогенез. При своевременном назначении можно предупредить развитие амилоидоза почек, который считается самым опасным осложнением. Колхицин назначается длительно, а в некоторых случаях пожизненно.
Лечение AL-амилоидоза
Цель лечения – уменьшить выработку предшественников – лёгких цепей иммуноглобулинов, именно поэтому показана полихимиотерапия. Стандартная схема включает Преднизолон и Мелфалан. Более агрессивные схемы содержат Доксорубицин, Винкристин, Циклофосфан.
Для улучшения работы Т-супрессоров назначают Левамизол и другие иммуномодуляторы. При ATTR-амилоидозе показана трансплантация печени.
При диализном амилоидозе и AB2М форме назначается высокопоточный гемодиализ с иммуносорбцией и гемофильтрацией. Благодаря своевременно проведённым процедурам удаётся снизить уровень бета2-микроглобулина. В критических случаях показана пересадка почек.
Не всегда назначенная терапия даёт ожидаемый эффект из-за поздней диагностики и вовлечения сразу нескольких органов в патологический процесс. Решающее значение имеет именно своевременная, максимально ранняя диагностика, основанная на знании всех симптомов амилоидоза.
Лекарства
- Резохин.
- Плаквенил.
- Делагил.
- Сирепар.
- Унитиол.
Процедуры и операции
Трансплантация донорского органа является единственно возможным способом сохранить жизнь пациенту с развившейся на фоне амилоидоза органной недостаточностью. Важно понимать, что пересадка это лишь симптоматический метод лечения, который не способен устранить истинную причину и замедлить прогрессирование амилоидоза. Даже после трансплантации возможен рецидив заболевания.
Что можно пересаживать при амилоидозе:
- сердце;
- почку;
- кожу;
- ткани печени.
Донорский орган может быть получен как от живого донора, так и от человека, у которого диагностирована смерть мозга, но при этом сохранилась функциональная активность внутренних органов. На сегодняшний день разработано искусственное сердце, которое представлено в виде полностью механизированного аппарата, перекачивающего кровь в теле человека. После трансплантации назначается пожизненное применение иммуносупрессоров, что позволяет предотвратить отторжение «чужеродной» ткани или органа.
У взрослых
Как было сказано выше, болезнь может быть в пожилом возрасте. Среди людей среднего возраста она тоже встречается. Как вылечить болезнь на вторичной стадии? Важен рацион взрослого человека. Данная диета касается взрослых людей.
— больше углеводов;
— ограничение соли;
— значительное количество витаминов
Используют медикаментозную терапию. Назначают гемодиализ. Мочегонные препараты для уменьшения отеков. Препараты, снижающие давление. Переливание плазмы или же пересадка почки. Стоит учесть, что лечение отеков, переливание плазмы недостаточны, это дает лишь временный эффект. Если же амилоидоз почек вызван инфекционной болезнью, то важно устранить ее распространение и дальнейшие рецидивы.
перейти наверх
При беременности
Беременность при амилоидозе допускается только в том случае, если функциональная активность жизненно важных органов женщины позволяет выносить и родить здорового ребёнка. В ином случае, наступление беременности может стать причиной летального исхода не только плода, но и самой матери.
Определённые локальные формы амилоидоза не препятствуют наступлению и вынашиванию беременности. Роды могут протекать без осложнений и завершиться рождением здорового малыша при скоплении белка амилоида лишь в одном определённом органе или ткани (стенка кишечника, мышечная ткань). При генерализованной форме прогноз для матери и плода определяется резервами поражённого органа и длительностью заболевания.