| Парагрипп относится к группе вирусов под названием антропонозная острая респираторная вирусная инфекция (HPIV — общепринятая аббревиатура или АОРВИ). Эта группа включает четыре вируса, каждый из которых вызывает различные симптомы и болезни. Все формы HPIV вызывают инфекции верхних или нижних дыхательных путей человека. |
Быстрый переход:
- Типы вирусов парагриппа
- Патогенез парагриппа
- Пути передачи парагриппа
- Симптомы парагриппа
- Диагностика парагриппа
- Лечение парагриппа
- Лекарства от парагриппа
- Профилактика парагриппа
- Насколько опасен парагрипп?
Симптомы HPIV очень похожи на симптомы обыкновенной простуды, а когда признаки довольно слабые, вирусы часто диагностируют неправильно. Большинство здоровых людей, инфицированных HPIV, выздоравливают без медикаментозного лечения. С другой стороны, человек с ослабленной иммунной системой пребывает в группе основного риска, поскольку вирус может спровоцировать целый ряд серьезных осложнений.
Что такое парагрипп и как он развивается?
Парагрипп – заболевание инфекционно-вирусного происхождения, поражающее преимущественно верхние дыхательные пути, охватывая нижние органы только при наличии осложнений.
Парагрипп способен протекать по-разному. Пациенты с легким течением болезни часто считают, что у них самая обычная простуда, но у некоторых больных возникают тяжелые симптомы, которые человек, далекий от медицины может принять за грипп.
Внимание! Грипп, парагрипп – болезни схожие по названию, они относятся к ОРВИ, но имеют существенные отличия — спровоцированы они разными возбудителями и отличаются клиническими появлениями.
Парагрипп – высоко контактное заболевание, передающееся от больного человека, который считается заразным с первых дней инкубации до окончания острого периода. Парагрипп становится причиной высокого уровня заболеваемости в детских садах – среди всех ОРВИ около 30% детей в осенний период переносят именно парагрипп.
Эпидемиология парагриппа
Парагрипп распространен повсеместно. Подъем заболеваемости — в осенне-весенний период, спорадические случаи регистрируются в течение года. Источник инфекции — больной человек в первые дни болезни, когда катаральные симптомы (кашель, ринит) наиболее выражены.
Путь передачи — воздушно-капельный, возможен контактно-бытовой. Болеют люди всех возрастов, но больше подвержены инфицированию дети. Вирус парагриппа-2 изолируется чаще в случае неосложненного течения, вирус парагриппа-3 — при осложненной форме (бронхит, пневмония).
Вирус возбудителя парагриппа
Возбудитель парагриппа — вирус, содержащий рибонуклеиновую кислоту и относящийся к семейству Парамиксовирусов. Отличается высокой тропностью к слизистой оболочке верхних дыхательных путей. Быстро разрушается вне человеческого организма – при температуре выше 50°С погибает в течение получаса, а при 30°С гибнет за 2-4 часа.
Вирус парагриппа не способен мутировать, образуя новые серотипы, поэтому заболевание носит спорадический характер и не вызывает масштабных эпидемий. Но, имея высокую контактность, быстро распространяется в кругу близко контактирующих людей.
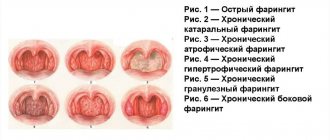
Парагрипп
Признаки
Инкубационный период заболевания зависит от типа вируса и длится 2-7 дней. Потом пациент жалуется на несильную головную боль, слабость, небольшой озноб, ломоту в мышцах. Температура чаще субфебрильная, но иногда повышается до значительных цифр. Замечено, что максимума температура достигает на 2-3 сутки.
Почти с начала заболевания нос у страдающего заложен, горло болит, голос охрипший, кашель сухой, часто «лающий». Также пациента беспокоит сильный насморк с серозным отделяемым.
У взрослых заболевание протекает легче, чем у детей. У детей, страдающих парагриппом, могут быть галлюцинации и менингеальный синдром, но, к счастью, это случается редко. Увеличиваются миндалины и краснеет горло у них часто.
Описание
Парагрипп вызывает РНК-содержащий вирус парагриппа семейства Paramyxoviridae. Специалисты выделяют 5 видов этого вируса, два из которых для человека не опасны. Остальные три вида распространены повсеместно. Все они нестойкие во внешней среде, при комнатной температуре погибают в течение 4 часов, а при нагревании до 50°С – через полчаса.
Вирус парагриппа был открыт в 1952 году Н. Курода. Произошло это в японском городе Сендай, и вирус первоначально назывался вирусом гриппа D Сендай. Позже, в 1954-м и в 1957 годах были выделены другие вирусы, очень похожие на вирус гриппа. И в 1959 году их назвали парагриппозными.
Вспышки парагриппа обычно регистрируются осенью и зимой, хотя стать причиной болезни они могут и в другие сезоны. Страдают в основном дошкольники и младшие школьники. Часто врачи диагностируют не конкретно парагрипп, а ОРВИ. По статистике, примерно 20 % ОРВИ у взрослых и 30 % ОРВИ у детей вызывается парагриппом.
Источник инфекции – страдающий парагриппом, причем он опаснее всего – на 2-3-й деньс начала болезни. Передается заболевание воздушно-капельным путем. Вирусы попадают на слизистые оболочки носа, горла, гортани, внедряются в клетки эпителия и размножаются в них. Из-за этого эпителий постепенно разрушается. Медленно развивается воспалительная реакция, слизистая оболочка отекает. Проникает вирус и в кровь, но вирусемия (нахождение вируса в крови) обычно непродолжительна.
У маленьких детей часто парагрипп осложняется ложным крупом. Это происходит из-за быстро нарастающего отека гортани и скопления слизи в ее просвете. Ложный круп чаще развивается ночью. Ребенок при этом становится беспокойным, дыхание его затруднено, голос хриплый, кожа носогубного треугольника приобретает синеватый оттенок.
У взрослых парагрипп часто осложняется пневмонией, ангиной, отитом или синуситом. Кроме того, на фоне парагриппа могут обостряться хронические заболевания.
Диагностика
Диагноз «парагрипп» ставит участковый терапевт или инфекционист. Диагностировать это заболевание сложно, так как у него нет характерных признаков, оно похоже на остальные ОРВИ. Пациента направляют на общий и биохимический анализы крови, общий анализ мочи. Вирус парагриппа идентифицируют методом иммунофлюоресценции. На анализ при этом берут отделяемое из носа. Также можно выделить вирус из крови пациента, но на выполнение этого исследования требуется время.
Заболевание дифференцируют от гриппа и других ОРВИ.
Лечение
Специфического лечения парагриппа нет. Пациентам назначают противовирусные препараты, иммуномодуляторы. При температуре более 38,5°С назначают жаропонижающие средства.
При кашле назначают отхаркивающие средства и препараты, разжижающие мокроту.
При насморке назначают сосудосуживающие средства. Однако их нельзя применять дольше 5-7 дней. Кроме того, полезно промывать нос раствором морской соли.
Широко используется при лечении парагриппа фитотерапия – потогонные (малина, липа), отхаркивающие (солодка, мать-и-мачеха), противовоспалительные (ромашка, шалфей, эвкалипт, календула) средства.
Комнату страдающего парагриппом нужно обязательно проветривать несколько раз в день. Также необходима ежедневная влажная уборка.
При осложнениях назначают антибиотики или антибактериальные препараты.
Профилактика
Для профилактики парагриппа необходимо изолировать страдающих этим заболеванием от здоровых людей. На время заболевания им необходима отдельная посуда и столовые приборы.
Важно закаливаться, укреплять иммунитет, при необходимости принимать витамины. Во время вспышек лучше избегать людных мест, в которых можно заразиться парагриппом и другими ОРВИ.
© Доктор Питер
Этиология заболевания
Парагрипп развивается при проникновении его возбудителей в органы дыхания. Причина развития парагриппа – прямой контакт с больным человеком, даже если он еще не имеет симптомов заболевания.
Наибольшую предрасположенность к инфекции имеют дети раннего дошкольного возраста и взрослые, в силу своей профессиональной деятельности, контактирующие с большим количеством людей.
Парагрипп – спорадическое заболевание, чаще встречающееся в осенне-зимний период. Весной и летом уровень заболеваемости значительно ниже, и большинство пациентов в этот период – дети до 5-летнего возраста.
Этиология и эпидемиология
Возбудителем патологии является РНК-содержащий вирус из семейства Paramyxoviridae
(парамиксовирусы). Вирус парагриппа тропен к эпителию органов дыхания и практически неустойчив к внешним факторам — при нагревании до 50° инактивируется за 30 минут, а при 30° погибает за 4 часа.
Парагрипп — спорадическое заболевание, возникающее обычно в осеннее или зимнее время года. В детских коллективах могут возникать групповые вспышки парагриппозной инфекции.
Наиболее восприимчивая категория лиц к парагриппу — дети от года до пяти лет. Груднички в возрасте до 4 месяцев практически не болеют, поскольку у них сохраняется пассивный иммунитет.
Путь распространения инфекции — воздушно-капельный, источник — больной человек с катаральными симптомами. Высокий риск заражения отмечается в первые двое суток, а в последующие 10 дней опасность заразиться постепенно снижается. Вирусоносители не опасны для окружающих, поскольку у них отсутствует катаральный синдром.
Виды, формы, типы и степени тяжести парагриппа
Инфекция парагриппа может протекать типично и атипично. О типичном течении заболевания говорят, когда клинические проявления имеют характерные черты парагриппа, что позволяет поставить диагноз без специальных диагностических мероприятий.
Типы парагриппа:
- HPIV-1 – поражает верхние дыхательные пути и гортань, у детей вызывает стеноз и ложный круп у детей. Наиболее распространен осенью.
- HPIV-2 — также вызывает поражение верхних органов дыхания и круп, но встречается гораздо реже первого типа.
- HPIV-3 — наиболее распространен в весенне-летний период. Вызывает тяжелую отечность дыхательных путей, затрагивающую бронхи и легкие (бронхиолит и пневмонию).
- HPIV-4 – почти не встречается, уже давно не было диагностировано вспышек парагриппа, вызванного этим типом.
Атипичный парагрипп протекает в двух формах:
- Бессимптомно – симптомы болезни отсутствуют, диагноз можно поставить при нарастании антител к вирусу парагриппа в результатах 4 и более анализов.
- Стерто – выражается слабыми катаральными проявлениями, отсутствием температуры и симптомов интоксикации.
Внимание! Атипичные формы характерны для повторного заражения взрослых и детей старшего возраста.
По тяжести течения выделяют три формы:
- Легкая – слабо выраженные катаральные признаки, незначительное выделение экссудата из носа, легкое, сухое покашливание быстро влажный кашель.
- Среднетяжелая — умеренно выраженные признаки интоксикации и катаральные проявления. Температура тела у взрослых поднимается до 38°С, у детей до 39°С.
- Тяжелая – высокая температура тела до 39-40°С, головные боли, тошнота, сильная слабость. Иногда присоединяются менингальный или энцефалитический синдром, поражаются нижние органы дыхания, появляется респираторный токсикоз. Тяжелое течение встречается крайне редко.
По характеру парагрипп делится на гладкое и негладкое течение. При негладком парагриппе к вирусной микрофлоре присоединяются бактериальные возбудители, развиваются осложнения или обостряются уже имеющиеся хронические заболевания.
Опасность парагриппа
Для большинства людей симптомы инфекции слабовыраженные, заболевание вызывает только легкий дискомфорт, но организм самостоятельно справляется с инфекцией. Парагрипп опасен для новорожденных и пожилых людей, так как есть риск осложнений.
У маленьких детей есть опасность возникновения крупа вследствие отека слизистой гортани. Это осложнение развивается внезапно, проявляется приступом кашля, ребенок ведет себя беспокойно, он напуган, появляется цианоз, тахикардия, затрудненное дыхание.
Выбор правильного лечения для людей в группе риска гарантирует полное выздоровление без последствий.
Патогенез и патоморфология
Вирусные частицы распространяются воздушно-капельным путем. Вместе с воздушным потоком, частичками слюны и пыли они проникают в дыхательные пути и оседают на слизистом эпителии. Из-за крупного размера, вирусы парагриппа чаще локализуются в области носоглотки, редко проникая вниз по респираторному тракту.
Закрепившись в слизистом эпителии, вирусная микрофлора размножается, провоцируя воспаление и дистрофию клеток. При разрушении пораженных клеток вирус парагриппа проникает в кровоток, лимфатическую систему, воздействует на нервные окончания и вызывает симптомы интоксикации.
Воспалительный процесс способен охватывать гортань, трахею и нижние органы дыхания. По патоморфологическим признакам парагрипп выражается в виде ларингита, трахеита, ларинготрахеита, трахеобронхита.
При ослабевании организма активизируется собственная патогенная микрофлора организма или присоединяется вторичная инфекция. Под воздействием бактериальных возбудителей наблюдается значительное ухудшение состояния пациента и развитие осложнений.
На 7-10 день заболевания иммунная системы начинает вырабатывать иммунные тела, подавляющие активность патогенной микрофлоры. Действие антител кратковременное и не дает длительной защиты от повторного заражения. Поэтому за один осенне-зимний период человек может несколько раз переболеть парагриппом, в первую очередь это касается детей, посещающих дошкольные образовательные учреждения.
Патогенез парагриппа
Репродукция вируса парагриппа происходит в цитоплазме клеток цилиндрического эпителия респираторного тракта, вызывая их деструкцию. Типичным является поражение слизистой оболочки гортани — отек и набухание.
Сужение просвета гортани обусловлено отеком слизистой оболочки, воспалительной клеточной инфильтрацией, гиперсекрецией слизистых желез и скоплением экссудата. Характер воспаления может быть катаральным, катарально-гнойным, фибринозно-гнойным и язвенно-некротическим.
Следствием возникшей обструкции являются гипоксия, гиперкапния, а в тяжелых случаях — асфиксия. Развиваются метаболические нарушения и угроза отека мозга.
Инкубационный период
С момента проникновения вирусных частиц в организм начинается скрытый период их размножения и поражения клеток слизистого эпителия дыхательных путей. Парагриппу характерно медленное распространение и проникновение в системный кровоток и лимфу.
С момента заражения первые симптомы появляются через 2-7 дней, в зависимости от состояния защитных сил организма. Чаще всего первые признаки появляются на 4 день, но пациент становится заразным еще в первые сутки до клинических проявлений.
Как лечить парагрипп
Терапия парагриппа обычно симптоматическая, специфического лечения не существует. Основной задачей врача и пациента является укрепление организма для его самостоятельной борьбы с вирусом.
Симптоматическое лечение проводится медикаментозно и методами народного лечения. Назначаются капли в нос, жаропонижающие средства, обезболивающие для горла, противокашлевые и отхаркивающие.
Назначаются такие препараты для лечения парагриппа:
- Арбидол – разрешен детям с 2 лет по 2 таблетки до приема пищи, с 6 лет показано по 4 таблетки, с 12 лет – по 8 таблеток, курс терапии составляет 5 дней;
- Оксолиновая мазь назначается для смазывания слизистой носа, наносить ее нужно до 4 раз в день;
- Локферон – это ректальные суппозитории, которые показаны детям для лечения воспалительных заболеваний;
- Изопринозин – назначается 3 раза в сутки, курс лечения – 10 дней;
- Рибавирин – показан с 12 лет, курс лечения длится 5 дней.
Обязательно включаются иммуномодуляторы, которые подавляют вирус и стимулируют иммунную систему. Представители – Виферон и Интерферон.
При тяжелом течении недуга лечение парагриппа дополняется такими лекарствами:
- для снижения температуры тела – Нурофен, Ибупрофен;
- при сильном кашле назначаются отхаркивающие – Мукалтин, Лазолван;
- при заложенности носа и насморке показаны солевые растворы;
- для снятия воспаления дыхательных путей – Эреспал.
В случае неэффективности терапии могут назначаться антибактериальные препараты.
Температура
Парагрипп отличается от других вирусных инфекций редким поднятием температуры тела выше субфебрильных показателей. При сильном иммунитете пациента и отсутствии осложнений, температура держится в пределах 37-37,5°С.
При ослабевании защитных сил организма у взрослых температура поднимается до 38°С, у детей она может подниматься выше, но редко поднимается выше 39°С. Более высокие показатели могут свидетельствовать о наличии осложнений или неправильно поставленном диагнозе, требующем дополнительной диагностики.
Классификация синдрома крупа
У взрослых течение болезни, как правило, благоприятное. Затянувшиеся бронхиты, особенно при наличии слизисто-гнойной мокроты, связаны с присоединением вторичной бактериальной инфекции.
Пневмония относится к частым и серьезным осложнениям. При раннем ее возникновении характерен выраженный токсикоз и нередко тяжелое течение.
Симптоматика заболевания у взрослых
После окончания инкубационного периода у пациента появляются симптомы, напоминающие простуду. Першение в горле, заложенность носа, сухое покашливание – это первые симптомы парагриппа у взрослых.
Дальнейшее течение болезни зависит от функционирования иммунной системы. В ряде случаев парагрипп протекает без интоксикации и повышения температуры тела.
Но имеются симптомы парагриппа, характерные для большинства пациентов:
- температура 37,5-38°С;
- лихорадка и озноб, при повышении температуры выше 38°С;
- заложенность носа, экссудативные выделения;
- першение и боли в горле;
- охриплый голос;
- сухой, лающий кашель;
- слабость, недомогание.
Если присоединяется бактериальная инфекция, то кашель становится продуктивным. Начинает отходить гнойная мокрота при откашливании. У пациентов с хроническими заболеваниями дыхательной системы воспаление может распространиться на легкие и бронхи.
Симптомы и проявление парагриппа у детей и взрослых
Диагностика парагриппа
В большинстве случаев, лечащий врач не будет обеспокоен наличием у пациента HPIV. Это связано с тем, что вполне здоровые люди справляются с этим вирусом без дополнительного лечения, поэтому необходимости в точной диагностике нет. Тем не менее, если у Вас ослаблена иммунная система, врач может пожелать удостовериться в наличие парагриппа и его типа, дабы избежать возникновения серьезных осложнений, таких как развитие бронхита или пневмонии.
Скорее всего, врач может сделать простое обследование, чтобы определить соответствие Ваших симптомов симптомам парагриппа. Для более точной диагностики врач может взять мазок из горла или носа, чтобы определить наличие вируса, в частности в структуре клеток. Также врач может определить наличие вируса посредством обнаружения антител, которые тело вырабатывает для борьбы с вирусом.
При осмотре слизистая оболочка носа гиперемирована и отечна. Мягкое небо и задняя стенка глотки ярко гиперемированы. У некоторых больных наблюдаются мелкая зернистость мягкого неба и небольшой отек слизистой оболочки глотки. Отмечается учащение пульса, соответствующее повышение температуры тела, при тяжелом течении заболевания — приглушение тонов сердца.
В крови обнаруживается нормоцитоз или умеренная лейкопения. В период реконвалесценции возможен моноцитоз; СОЭ в пределах нормы.
Чтобы установить степень симптомов парагриппа и определить наличие осложнений, таких как пневмония, врач может назначить рентген грудной клетки или КТ груди. Оба метода помогают врачам увидеть, что именно происходит внутри грудной клетки пациента.
Особенности заболевания у детей
Симптомы парагриппа у детей могут развиваться постепенно или стремительно прогрессировать, вызывая острые проявления. Если иммунитет ребенка достаточно сильный, то заболевание протекает, как обычная респираторная инфекция, длящаяся не боле недели.
Но у большинства детей наблюдаются острые симптомы:
- субфебрильная или фебрильная температура;
- носовая заложенность;
- слизистые или гнойно-слизистые выделения из носа;
- сильная отечность и покраснение гортани;
- охриплость голоса;
- сухой, надрывный кашель;
- гипертрофия миндалин;
- слабость, потеря аппетита.
Парагрипп у детей довольно часто сопровождается ларингитом или трахеитом. Характерно развитие осложнений в виде ложного крупа. Из-за сужения гортани и сильного отека могут возникать приступы удушья, требующие срочной медицинской помощи.
При присоединении бактериальной инфекции у ребенка стремительно повышается температура тела, развивается лихорадка, появляются выраженные признаки токсического отравления. Следует проявить особое внимание, если появляется сильный кашель, сопровождающийся отделением гнойной мокроты и болями в груди – эти признаки свидетельствуют о развитие пневмонии.
У грудных детей парагрипп развивается стремительно – от первых признаков до выздоровления проходит около недели. Уже в первые сутки болезни могут появиться все симптомы заболевания – обильные выделения из носа, кашель, осиплость голоса.
На фоне парагриппа грудные дети становятся капризными, слабыми, отказываются от груди. Высокая температура тела и интоксикация для детей первого года жизни не характерна, так же как и осложнения в виде ложного крупа или поражения дыхательных путей.
Острый ларинготрахеит
Осложнением парагриппа у детей является стеноз гортани при остром ларинготрахеите, называемый также «ложным крупом». Предрасполагающими факторами развития становятся анатомо-физиологические особенности, среди которых можно назвать:
- узость просвета гортани, податливость хрящей;
- обилие сосудов в слизистой оболочке гортани;
- узость и изогнутость надгортанника, короткие голосовые связки;
- склонность к повышенной нервно-рефлекторной возбудимости.
В патогенезе острого ларинготрахеита имеют значение несколько факторов: отёк слизистой оболочки гортани, спазм мышц и скопление воспалительного экссудата – это приводит к возникновению кашля, усугубляющего спазм и стеноз.
Для компенсации нехватки кислорода учащается дыхание, в том числе и через рот – поступающий воздух нагревается и увлажняется недостаточно. Увеличивается вязкость скопившейся слизи, она с трудом отделяется. Пропадает голос (афония). Состояние пациента ухудшается – сначала появляется бледность кожи, потливость и беспокойство, при отсутствии помощи кожные покровы приобретают цианотичный, а позже серый оттенок, возбуждение сменяется апатией, потерей сознания, арефлексией.
Начальные проявления стеноза гортани в стадии компенсации характеризуются отсутствием выраженных нарушений общего состояния, сохранением бледно-розового цвета кожных покровов, урежением и углублением дыхания, одышкой при физической нагрузке, испуге. Симптомы появляются, как правило, ночью. Основными признаками становятся грубый кашель, осиплость голоса и нарушение дыхания.
На стадии частичной компенсации появляется тахипноэ (частое дыхание). Втягиваются межрёберные промежутки, ямки над и под ключицей. Кожа бледнеет, ребёнок возбуждён. Одышка заметна даже в спокойном состоянии и проявляется шумным, слышным на расстоянии дыханием.
Дыхание в стадии декомпенсации урежается, становится не таким шумным, как прежде – это неблагоприятный прогностический признак. Кожа приобретает синюшный оттенок, характерна также потливость, вынужденное положение в постели с запрокидыванием головы.
Терминальная стадия, или стадия асфиксии характеризуется наличием единичных, поверхностных и прерывистых дыхательных движений. Шумное дыхание полностью исчезает. Может произойти непроизвольное мочеиспускание и дефекация. Цвет кожных покровов – бледно-серый, пульс едва прощупывается. Снижается артериальное давление, происходит остановка сердца.
Диагностика
Диагностика парагриппа основывается на результатах визуального осмотра и жалоб пациента. Врач обращает внимание на состояние гортани, характер катаральных проявлений и выраженность интоксикации. Наличие синдрома крупа у детей почти всегда свидетельствуют о поражении гортани вирусами парагриппа.
Постановка диагноза может основываться на лабораторных анализах крови. Наиболее чувствительным считается иммуноферментный анализ, позволяющий определить уровни иммуноглобулинов и стадию заболевания. Иммуноферментная диагностика относится к экспресс-методам, и позволяет получить результаты за несколько минут.
Очень важно своевременно дифференцировать появление гриппа, парагриппа и аденовирусной инфекции. Если пациенты с парагриппом и аденовирусной инфекцией не всегда требуют специального лечения, то при гриппе необходима тщательная терапия, направленная на подавление вирусов и предотвращение осложнений. Поэтому с гортани берут мазок для выявления возбудителя заболевания.
Насколько опасен парагрипп?
У большинства людей HPIV проходит относительно спокойно. В течение нескольких дней симптомы могут вызывать серьезный дискомфорт, тем не менее, самостоятельно справиться с инфекцией можно только при условии, что иммунная система функционирует правильно.
Новорожденные, малолетнее дети и пожилые люди, чья иммунная система является ослабленной, наиболее подвержены риску заражения парагриппом и возникновению осложнений, поэтому эти категории населения должны обязательно пройти осмотр у доктора и получить четкие предписания по эффективному лечению заболевания. Тем не менее, при надлежащем лечении, даже такие люди быстро и полностью выздоравливают.
Лечение парагриппа у детей и взрослых
Лечение парагриппа у взрослых и детей проводится в домашних условиях и требует госпитализации только при наличии тяжелых осложнений. Чтобы лечение было эффективным, нужно придерживаться некоторых правил терапии.
Даже при легком течении болезни требуется соблюдение постельного режима, чтобы снизить риск развития осложнений. Обильное питье, регулярное проветривание и полноценное питание, богатое витаминами и белками, нужны всем пациентам, независимо от возраста и клинических проявлений.
Для облегчения общего самочувствия и восстановления дыхания назначают промывание носа соленой водой и закапывание сосудосуживающих капель – Виброцил, Тизин, Називин, Ксимелин. Полоскание горла назначают всем пациентам с 4-5 летнего возраста.
Наибольшей эффективностью обладают:
- Солевые растворы.
- Настойки эвкалипта, прополиса, календулы.
- Мирамистин.
- Ротокан.
Не существует специальных лекарств от парагриппа, поэтому и взрослым и детям назначают средства, относящиеся к противовирусным препаратам широкого спектра действия с иммуностимулирующими свойствами:
- Виферон.
- Амиксин.
- Цитовир-3.
- Интерферон.
- Кагоцел.
- Анаферон.
Справиться с кашлем помогут такие препараты, как АЦЦ, Мукалтин, Коделак, Бронхолитин. Предотвращает спазмы бронхов и гортани, оказывает спазмолитические действие и мощное противовоспалительное действие Эреспал.
От высокой температуры назначают:
- Парацетамол (Панадол).
- Ибупрофен (Нурофен, Ибуклин).
Лечение парагриппа у детей часто проводится с помощью ингаляций с муколитическими и антисептическими растворами. От кашля назначают Амбробене, Лазолван, Флуимуцил, для смягчения слизистой оболочки щелочные минеральные воды и физиологический раствор, а для снятия воспаления Мирамистин, настойку календулы, Ротокан.
Если к парагриппу присоединяется бактериальная инфекция, назначают антибиотики широкого спектра действия: Амоксициллин, Сумамед, Амоксиклав, Супракс, Аугментин. Для ингаляций используют Флуимуцил АТ, Гентамицин или Диоксидин, чтобы снизить негативное влияние препаратов на ЖКТ. При выраженном отеке и ларингоспазмах назначают глюкокортикостероиды в уколах или таблетках: Преднизолон, Дексаметазон. Детям чаще используют ингаляции с Дексаметозоном или назальные спреи Назонекс, Момат Рино.
Лечение
Этиотропное лечение — противовирусное:
- «Кагоцел» – противовирусное средство, действие которого направлено на стимуляцию выработки организмом белка интерферона и уничтожение вирусов. Это безопасный препарат, разрешенный детям старше 3 лет.
- «Ремантадин» – уничтожает вирусы, стимулирует иммунитет, уменьшает симптомы интоксикации. Недостатками лекарства являются его избирательное действие и возможность развития побочных эффектов.
- «Амиксин» – основа терапии и профилактики вирусных инфекций.
Иммуномодуляторы и иммуностимуляторы:
- Суппозитории «Виферон», «Кипферон».
- Капли в нос «Гриппферон», «Интерферон».
- Сироп для детей «Цитовир», «Орвирем».
- Таблетки «Циклоферон», «Анаферон», «Эргоферон».
Симптоматическое лечение парагриппа:
- Жаропонижающие средства на основе парацетамола или ибупрофена,
- Против сухого кашля назначают «Синекод», «Стоптусин», «Гиделикс».
- Если кашель стал влажным — отхаркивающие препараты и муколитики «Лазолван», «АЦЦ»,
- «Эреспал» – противовоспалительное средство, широко используемое для лечения органов дыхания,
- Промывание носа физраствором или «АкваМарисом», снятие отечности «Ксиленом» или «Тизином»
При возникновении осложнений пациентам назначают:
- Антибактериальные препараты,
- Сульфаниламиды,
- Горячие ванночки для ног,
- Паровые ингаляции,
- Кортикостероиды.
Народная медицина
К противовирусным фитосредствам относятся: ромашка, зверобой, календула, шалфей, эвкалипт, лук и чеснок, малина, гранат. Потогонным действием обладает малина, липа, мать-и-мачеха; отхаркивающим — солодка, алтей.
Больным парагриппом рекомендуют употреблять чай с малиной, чабрецом, отвар из листьев ежевики, шиповника, ромашки, липовый чай, морковный сок, клюквенный морс, сок облепихи, отвар алоэ с медом.
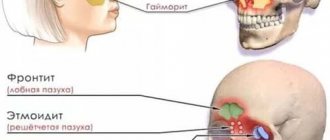
Осложнения парагриппа, какие они?
Парагрипп у взрослых редко вызывает осложнения, так как иммунная система взрослых людей в состоянии подавить размножение вирусов. Организм ребенка наиболее предрасположен к распространению воспаления к нижним органам дыхания и присоединению бактериальной инфекции.
Осложнения парагриппа:
- Синусит.
- Аденоидит.
- Бронхиолит.
- Пневмония.
- Отит.
- Менингит.
Самое тяжелое последствие парагриппа у детей – ложный круп, выражающийся приступами удушья. В зависимости от степени стеноза появляются различные симптомы и самые тяжелые характерны для последней стадии – судороги, спутанность сознания, сердечная недостаточность, снижение давления. У детей на фоне крупа может развиться тяжелая асфиксия, способная привести к летальному исходу.
Патогенез
После адсорбции на эпителиоцитах вирус попадает внутрь клеток и размножается, что приводит к их гибели. Интоксикация обусловлена проникновением в кровь репродуцировавшихся вирусов и продуктов распада эпителиоцитов. Ключевыми моментами патогенеза являются:
- дистрофические изменения и некроз клеток реснитчатого эпителия;
- потеря слизистой оболочкой защитного барьера;
- вирусемия и интоксикация.
Первичная вирусная пневмония вызывается непосредственно возбудителем парагриппа. Вторичной её называют в случае присоединения микробной инфекции. Оседание в капиллярах иммунных комплексов провоцирует иммунопатологические реакции, а воспаление и отёк слизистой оболочки гортани обусловливают симптомы стеноза при парагриппе у детей.
Профилактика парагриппа, в чем она заключается?
Парагрипп, симптомы и лечение которого, зависят от возраста пациента и особенностей его иммунной системы, требует соблюдения правил профилактики для защиты от заражения. В первую очередь это отсутствие контактов с больными людьми и ношение маски при эпидемиях респираторных инфекций. Обязательно соблюдение общих правил гигиены и проведение закаливающих процедур, укрепляющих защитные силы организма.
Вакцины против парагриппа для людей не существует. Антитела, вырабатываемые при контакте с вирусными частицами, очень быстро исчезают, и не формируется стойкий иммунитет. Поэтому, если бы существовали от парагриппа вакцины, они б имели кратковременную эффективность.
Клиника
Инкубационный период заболевания длится от 2 до 7 дней.
В отличие от гриппа, парагрипп начинается постепенно. Больной жалуется на недомогание, головную боль (чаще в области лба или височных областях), иногда боли в глазах. Затем появляется познабливание, умеренно выраженная миалгия.
Температура редко бывает выше 38 °С. Характерен грубый «лающий» кашель, который появляется с 1 дня болезни. Может нарушаться носовое дыхание, появляется отек слизистой носа и насморк.
Объективно: зев гиперемирован и отечен. Может отмечаться мелкая зернистость мягкого неба.
Лечение ОРВИ в период эпидемии COVID-19
Интоксикация выражена слабо, изменения со стороны внутренних органов практически отсутствуют. Иногда можно выслушать приглушенность тонов сердца, умеренную тахикардию, соответствующую уровню температуры.
У детей младшего возраста процесс быстро переходит в бронхи и альвеолы, приводя к бронхитам и бронхиолиту.
Диагностика основывается на данных клинического обследования.
Для экспресс-диагностики используют иммунофлуоресцентный метод.
Серодиагностика включает в себя РСК и РТГА.
Диагностика вирусного заболевания
Чтобы поставить пациенту диагноз, доктору потребуется тщательно изучить особенности протекания болезни. Основными признаками, подтверждающими наличие вируса, станут резкое ухудшение самочувствия больного, воспалительные процессы в области голосовых связок, приводящие к развитию надсадного кашля, отеков в верхнем отделе дыхательных путей. В возрасте менее 3-х лет на протекание парагриппа указывают симптомы крупа.
Чтобы окончательно подтвердить диагноз, проводится лабораторное исследование биоматериала пациента.
Если парагрипп вызвал осложнения, основная диагностика дополняется серологическим и иммуноферментным анализом крови, иммунофлюоресценцией, рентгенографией органов грудины. Детальное обследование помогает провести дифференциацию заболевания со схожими патологиями (аденовирусом). Характерными особенностями последнего вируса являются развитие выраженной интоксикации, конъюнктивита, опухание лимфатических узлов, нарушения пищеварения, одутловатость лица.
Отличить парагрипп от схожих с ним заболеваний также позволяет наличие умеренной интоксикации, сухого, грубого кашля. Для болезни типично отсутствие миалгии (мышечной боли), атралгии (болезненности суставов), увеличения печени или селезенки. Внешний вид больного часто не отличается от такового в здоровом состояния.
Прогноз и профилактические меры
Парагрипп не принадлежит к числу заболеваний с отрицательным прогнозом. При своевременно начатой терапии и соблюдении всех рекомендаций врача выздоровление наступает быстро, а какие-либо осложнения отсутствуют.
Профилактика парагриппа в виде вакцинации не предусмотрена. Чтобы предупредить инфицирование вирусом и последующее развитие болезни, рекомендуется:
- Избегать любых контактов с человеком, у которого подтвердилось наличие инфекции.
- Осуществлять частые проветривания помещения.
- Регулярно мыть руки с мылом (лучше всего хозяйственным).
- Ежедневно не менее 20-30 мин. находиться на свежем воздухе.
- Следить за рационом питания, включать в него достаточное количество витаминизированных продуктов (важнее всего присутствие в пище витамина С).
- Практиковать грамотное закаливание, умеренные занятия спортом.
- Полноценно высыпаться, отдыхать после интенсивной работы.
При сезонной активизации вирусов рекомендуется использовать медицинские маски, принимать иммуностимуляторы (для выбора правильного препарата следует получить консультацию иммунолога или терапевта). Важно не допускать длительного пребывания в местах больших скоплений людей. После возвращения с улицы рекомендуется умываться теплой водой с мылом (это способствует удалению патогенов с кожного покрова и слизистых).
С 2-х лет может применяться Оксолиновая мазь – противовирусное средство, предназначенное для обработки носовых проходов. Чтобы истребить вирусы, вызывающие заболевание парагриппом, рекомендуется использовать портативные кварцевые лампы. Также полезны домашние увлажнители воздуха, помогающие избежать пересыхания слизистых оболочек, подверженности поражению инфекционными агентами.
Видео по теме:
Консультация врача по парагриппу
Вопрос: Почему нет вакцины против парагриппозной инфекции? Ответ: есть, но она не целесообразна, т.к вызывает увеличение специфических антител в крови, а место внедрения возбудителя остаётся нетронутым (т.е в слизистая носа) и вирус беспрепятственно проникает дальше по организму, вызывая умеренную интоксикацию. В случае профилактики целесообразнее применение местных противовирусных мазей (Оксолиновая) перед посещением общественных мест.
Врач терапевт Шабанова И.Е
Парагрипп – острая патология вирусной этиологии, поражающая органы дыхания — нос и гортань, проявляющаяся катаральными и интоксикационными признаками.
В 1952 году японские ученые открыли вирус, который по морфологическим и физиологическим свойствам был похож на вирус гриппа и получил название парагриппозный.
Народная медицина против вирусов парагриппа
Поддержать организм во время борьбы с вирусом, и ускорить выздоровление помогут народные средства от парагриппа. Применение рецептов нетрадиционной медицины необходимо рассматривать в качестве дополнения к основному медикаментозному курсу.
Терапию парагриппа проводят с использованием:
- ягод малины;
- алоэ с медом;
- облепихи;
- настойки клевера;
- липового цвета.
Рецепт с малиной
Сушеные ягоды заливают кипятком, настаивают на протяжении 15 мин. Готовый напиток принимают перед сном (взрослые – по 1 стакану, дети – вдвое меньше).
Алоэ+мед
Нужно соединить измельченный лист алоэ, ½ стакана жидкого меда, 200 мл негорячей кипяченой воды. Готовую смесь необходимо полчаса томить на медленном огне, принимать в процеженном виде по 1 ст. л. трижды в день.
Облепиховый напиток от парагриппа
Свежие ягоды облепихи (1 кг) измельчают при помощи мясорубки или блендера, выжимают сок. Средство пьют ежедневно, небольшими порциями. Курс терапии – до улучшения состояния.
Настойка клевера против вирусов
Для приготовления такого «лекарства» несколько цветков растения (не менее 7-ми шт.) заливают стаканом только что вскипевшей воды, настаивают в течение получаса. После процеживания в состав вводят небольшое количество меда. Готовый продукт пьют дважды на протяжении 24-х часов, в объеме 1 стакана.
Средство с липовым цветом
3 ст. л. растительного сырья заливают кипяченой водой, помещают на водяную баню на 15 мин. Далее состав выдерживают в течение 1 часа, процеживают, разбавляют кипяченой водой до получения объема в 250 мл. При поражении вирусом парагриппа отвар употребляют утром и вечером, по 1 стакану.
В качестве дополнительного средства при заболевании парагриппом также рекомендован прием чая из чабреца, аптечной ромашки, зверобоя, мать-и-мачехи, ежевики, календулы.
Пути заражения парамиксовирусами
Парагриппу свойственно активизироваться 2 раза в году. Наибольшие вспышки заболеваемости наблюдаются осенью и весной. Основным путем передачи инфекции является воздушно-капельный.
Вирус передается от больных людей к здоровым:
- В процессе кашля и чихания.
- При поцелуях.
- Во время близкого нахождения, беседы.
Инфицирование может произойти, если имело место прикосновение к предметам, на которых присутствует носоглоточная слизь больного человека. Вирус легко проникает в организм пациентов, недостаточно заботящихся о гигиене рук, или полностью пренебрегающих таковой.
Несмотря на более легкое протекание парагриппа в сравнении с вирусами гриппа, его не стоит переносить на ногах. При нарушении этого правила заболевание может поразить нижний отдел дыхательных путей, спровоцировать бронхит или воспаление легких.