5 / 5 ( 1 голос )
В статье рассказано о заболевании, при котором сердечная мышца замещается соединительной тканью. Такое состояние называется кардиосклерозом. Описаны причины и симптомы патологии, лечебно-диагностические мероприятия.
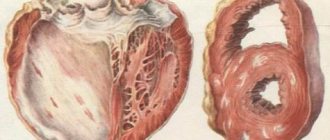
Кардиосклероз — это замещение функционально активного миокарда соединительной тканью
Атеросклеротический кардиосклероз представляет собой процесс замещения миокарда соединительной тканью. Проявляется заболевание приступами стенокардии, нарушением сердечного ритма. Диагноз ставят на основании лабораторных и инструментальных методов, лечение проводят консервативно.
О болезни
Причиной этого заболевания является атеросклероз — это хронический процесс в сосудистой стенке артериол среднего и крупного калибра, в основе которого лежат накопление холестерина, разрастание рубцовой ткани и сужение просвета сосуда.
В международной классификации заболеваний (МКБ 10) кардиосклероз кодируется в группе ишемической болезни сердца (ИБС):
- I25 — хроническая ИБС:
- 0 — атеросклеротическая кардиоваскулярная болезнь.
На приеме данное состояние я диагностирую у пациентов с длительным течением ишемической болезни сердца и ее последствиями (стенокардией, инфарктом миокарда, нарушениями ритма, недостаточностью кровообращения).
Диагностика
Определить патологию можно с помощью объективного обследования пациента, подтверждается диагноз результатами проводимых инструментальных исследований. При объективном осмотре выявляются характерные симптомы заболевания.
Из инструментальной диагностики проводятся:
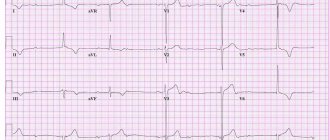
- электрокардиография – выявляет нарушения ритма и проводимости сердца;
- ультразвуковое исследование – обнаруживает участки миокарда с нарушенной функциональной активностью;
- УЗИ сосудов, коронарография – выявляют расположение атеросклеротических бляшек.
Лабораторная диагностика определяет повышение уровня холестерина в крови.
УЗИ выявляет неактивные участки миокарда
Причины возникновения
На сегодняшний день установлено, что атеросклеротический кардиосклероз — заболевание, обусловленное сочетанием множества факторов. На некоторые из них возможно влиять теми или иными терапевтическими мерами. Благоприятной основой для отложения холестерина является наличие повреждений внутренней выстилки сосуда (интимы).
Риски развития атеросклеротического кардиосклероза:
- Немодифицируемые (неизменяемые):
- генетическая предрасположенность (наследственные дислипидемии);
- возраст (мужчины старше 40, женщины — 50 лет);
- мужской пол (эстрогены, продуцируемые во время менструального цикла, защищают сосуды от пропитывания холестерином).
- Модифицируемые (изменяемые):
- дислипидемия, вызванная нерациональным питанием;
- артериальная гипертензия;
- табакокурение, алкоголь;
- избыточная масса тела, метаболический синдром;
- нарушения обмена углеводов (гипергликемия, сахарный диабет);
- тахикардии;
- малоподвижный образ жизни;
- хронический стресс;
- гипергомоцистеинемия (избыток данной аминокислоты вызывает повреждения интимы сосуда, на которые легче прикрепляться холестерину).
В основе развития атеросклеротического кардиосклероза выделяют:
- Сочетанное нарушение обмена белков и жиров. Ранее главную роль отдавали гипердипидемии — повышенной концентрации жиров в сыворотке пациента, обусловленной избыточным их потреблением. На сегодняшний день доказано, что значительную роль в отложении холестериновых бляшек играет дисбаланс между «хорошими» (высокой плотности — ЛПВП) и «плохими» (низкой и очень низкой плотности — ЛПНП, ЛПОНП) липопротеидами.
- Гормональный дисбаланс. Инсулинорезистентность, сахарный диабет, гипотиреоз способствуют накоплению холестерина во внутреннем слое клеток (эндотелии) артериол.
- Гемодинамическую нагрузку. Постоянное высокое сопротивление крови при гипертонической болезни способствует быстрому развитию патологических процессов в сосудистом русле.
- Нервный фактор. Постоянные стрессы, конфликты, недосыпание, неблагоприятный психоэмоциональный фон ведут к нарушению контроля над метаболизмом белков и липидов и расстройствам тонуса сосудов.
- Непосредственное состояние стенок сосудов. На неповрежденной интиме венечных артерий атеросклеротическая бляшка не образуется. Поэтому наличие возрастных изменений, инфекционного процесса, тромбоза облегчает построение холестеринового отложения.
Основная опасность данного заболевания состоит в том, что холестериновые бляшки по мере увеличения в размере теряют свою стабильность, на их поверхности образуются язвочки, наслаиваются тромботические массы. В конечном итоге поражённый сосуд полностью перекрывается, развивается ишемия миокарда. Только после этого появляются симптомы, с которыми пациент и обращается к врачу.
Если пораженные сосуды мелкого калибра, со временем кровоснабжаемые участки сердечной мышцы прорастают соединительнотканными волокнами, которые замещают кардиомиоциты, постепенно снижая сократительную способность миокарда. В случае закупорки более крупного венечного сосуда развивается клиника острого коронарного синдрома с некрозом ткани сердца и замещением нефункционирующего участка фиброзным рубцом.
Атеросклеротическое поражение миокарда
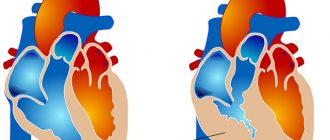
Патология характерна увеличением сердечного органа, и его левостороннего желудочка, а также нарушается сердечный ритм.
Симптоматика во многом схожа с признаками развития недостаточности сердечного органа.
Перед тем, как в миокарде начнет развиваться кардиосклероз, пациент длительный период времени может болеть сердечными патрологиями и нестабильной стенокардией.
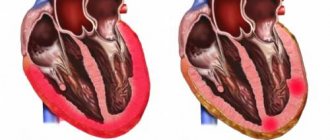
Рубцевание миокарда происходит по причине недостаточного кровотока в нём и развития коронарокардиосклероза.
По этой причине в миокарде образовывается много очагов некротического изменения сердечной мышцы.
Достаточно часто атеросклеротический кардиосклероз сопровождается такими патологиями сердца и системы кровотока:
- Артериальной гипертензией;
- Аортокардиосклероз;
- Мерцательная аритмия;
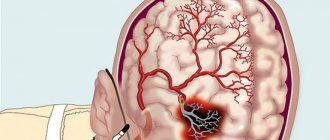
- Атеросклероз мозговых артерий.
Рубцевание миокарда
Типичные симптомы
Атеросклеротический кардиосклероз не имеет яркой симптоматики до тех пор, пока компенсаторные возможности кровотока поддерживают доставку кислорода на должном уровне в участок, питаемый пораженным сосудом. Яркая клиника присутствует в случае критического сужения просвета артериолы.
На некоторых участках миокарда за длительное время накопления холестерина образовываются новые обходные пути кровоснабжения или сама бляшка вершиной растет в сторону наружной стенки сосуда, а просвет остаётся неизмененным.
При данном заболевании будут присутствовать общие клинические признаки атеросклероза:
- ксантелазмы (подкожные скопления холестерина, чаще вокруг глаз);
- ксантомы (бородавчатые отложения холестерина на локтевых и ладонных изгибах, вдоль сухожилий);
- преждевременное старение, увядание кожи;
- ранняя седина;
- повышенное оволосение ушных раковин;
- хронический панкреатит.
Проявления атеросклеротического кардиосклероза со стороны сердца обусловлены снижением массы функционирующих мышечных клеток. Все симптомы будут указывать на хроническую сердечную недостаточность:
- одышка при физических нагрузках;
- ортопноэ (неудовлетворенность дыханием в горизонтальном положении);
- снижение толерантности к физическим нагрузкам;
- общее недомогание, повышенная утомляемость, сонливость;
- отеки на ногах;
- учащённое сердцебиение;
- приступы головокружения, сниженное настроение;
- ночной кашель.
Так как атеросклерозом поражаются и артериолы крупного калибра, дополнительно у пациента могут наблюдаться симптомы стенокардии: боли в грудной клетке в ответ на физические и эмоциональные нагрузки, которые купируются приемом «Нитроглицерина» и отдыхом.
Постепенное вовлечение в патологический процесс проводящей системы может спровоцировать нарушения сердечного ритма:
- синусовую или желудочковую тахикардию;
- фибрилляцию предсердий;
- атриовентрикулярные блокады;
- блокады ножек пучка Гисса.
Виды
Существует две формы атеросклеротического кардиосклероза:
- Диффузная мелкоочаговая;
- Диффузная крупноочаговая.
При этом заболевание подразделяется на 3 типа:
- Ишемический – возникает, как последствие длительного голодания из-за недостатка кровотока;
- Постинфарктный – возникает на месте пораженной некрозом ткани;
- Смешанный – для данного типа характерны два предыдущих признака.
Как установить диагноз
Диагноз «атеросклеротический кардиосклероз» можно установить только на основе детального обследования пациента на предмет поражений миокарда, закупорки венечных сосудов и дислипидемических изменений в сыворотке крови.
План обследования пациента с подозрением на атеросклеротический коронарокардиосклероз включает:
- Лабораторное исследование крови:
- уровень холестерина, фракции липопротеидов;
- сахар крови, гликозилированный гемоглобин (HBA1c);
- тест толерантности к глюкозе;
- биохимическое исследование — креатинин, мочевина, АЛТ, АСТ;
- коагулограмма, международное нормализированное соотношение (МНО);
- гемоглобин, гематокрит;
- натрийуретический пептид.
- Электрокардиография:
- стандартная в покое (12 отведений);
- с дозированной физической нагрузкой (велоэргометрия, тредмил-тест);
- суточный мониторинг по Холтеру.
- ЭхоКГ (ультразвуковое исследование точно покажет степень гипертрофии миокарда, фракцию выброса, размеры камер сердца, состояние клапанной системы). В последнее время в практику вводится стресс-эхокардиография — исследование выполняется в комбинации с физической нагрузкой на тредмиле или велоэргометре.
- Сцинтиграфия миокарда (ОФКЭТ, ПЭТ). Суть метода состоит во внутривенном введении радионулидного маркера (технеция99). Исследуется качество кровоснабжения сердечной мышцы (чем оно лучше, тем больше радиофармпрепарат накапливается в ткани, хорошо питаемые места имеют яркое свечение). Наибольшую диагностическую информативность имеет данное сканирование в комплексе с нагрузочными пробами.
- Компьютерная томография:
- КТ-визуализация коронарных артерий без введения контраста — индекс кальцификации (холестериновые бляшки в процессе своего роста проходят стадию отложения в них кальция, который можно увидеть на сканировании);
- КТ-коронарография — исследование венечных артерий с использованием внутривенного контраста.
- Инвазивная коронарография. Наиболее доступный метод визуализации атеросклеротических поражений сосудов сердца. Во время процедуры через бедренную артерию в коронарные вводится проводник с контрастным веществом и при помощи рентгена определяется место сужения.
Все методы визуализации сердца помогут провести дифференциальный диагноз между различными видами кардиосклероза (постинфарктным, атеросклеротическим, миокардитическим).
Классификация
Основной способ типизации патологического процесса — по критерию распространенности такового.
Соответственно выделяют две формы кардиосклероза атеросклеротического происхождения:
- Очаговая. Как и следует из названия, сопровождается подобное явление образованием рубцовых изменений в отдельных участках миокарда. Здесь выделяют два подтипа: мелкоочаговый и крупноочаговый (зависит от площади поражения).
Обнаружить отклонение можно только посредством инструментальных методов и то требуется высокий профессионализм врача-диагноста.
Симптоматики тоже в большинстве случаев нет. Потому раннее выявление представляет большие трудности. В то же время, прогрессирование расстройства данного типа наблюдается крайне медленно.
- Диффузная. Распространяется на все сердца, миокард страдает одновременно всюду. Согласно статистическим оценкам, именно эта разновидность превалирует при развитии атеросклеротической формы кардиосклероза.
Симптомы в то же время не всегда разворачиваются стремительно. Возможно немое существование годами, без выраженной клиники.
Такой сценарий опаснее, ввиду генерализованного поражения всего сердца. Медлить с терапией нельзя.
Строго говоря, таким же образом подразделяется и любая другая форма кардиосклероза, в том числе и та, которая развивается после перенесенного инфаркта миокарда.
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
Клинический случай
С 2014 года у меня наблюдается пациент Б. 1951 года рождения с диагнозом ИБС. Стенокардия напряжения, II функциональный класс. Атеросклеротический и постинфарктный (2013) кардиосклероз. Гипертоническая болезнь II степени. Сердечная недостаточность IIA. Пациент имел избыточную массу тела (ИМТ 30.4), стаж курения 22 года.
В начале лечения пациент жаловался на боли в груди и одышку, возникающие при подъеме на 3-й этаж, отеки голеней к вечеру, общую слабость. Артериальное давление колебалось в пределах 150—160/90 мм. рт. ст., пульс — 89 уд./мин.
По результатам дополнительных исследований установлено повышенное количество холестерина, триглицеридов в крови, глюкоза 5,8 ммоль/л.
За 4 года лечения пациенту удалось перейти на здоровое питание, бросить курить, снизить вес на 22 килограмма. Регулярная физическая активность помогла повысить толерантность к нагрузкам, стабилизировать артериальное давление, а ограничение соли и воды позволило отказаться от приема «Фуросемида», снизить дозировку «Эналаприла».
На данный момент состояние сердца пациента Б. остаётся удовлетворительным. Эпизоды приема «Нитроглицерина» не чаще 1—2 раз в неделю. Удается удерживать уровень холестерина ниже 4,9 ммоль/л.
Механизм развития
Если своевременно не начать лечение заболевание будет прогрессировать, что приведет к закупоркам артерий.
Кардиосклеротический недуг является следствием повышения в крови уровня вредных липидов. Если состояние продолжительное время не нормализуется, на стенках аорты образуются жировые пятна, которые постепенно увеличиваются в размерах, перекрывая сосудистый просвет и нарушая кровообращение. Вскоре присоединяется воспалительное осложнение, проявляется синдром ИБС, возрастает риск развития негативных последствий.
Из-за нарушения кровообращения и питания сосудов и сердечной мышцы, развивается ишемия. Клетки органа перестают нормально функционировать, после чего отмирают, а на их месте формируется заместительная ткань, которая не участвует в функции сокращения и передачи биоэлектрических импульсов. В результате дополнительно развивается кардиосклероз сердца.
Лечение и наблюдение у врача
Атеросклеротический кардиосклероз — медленно прогрессирующее заболевание, отсутствие терапии которого приводит к несостоятельности сердечной мышцы (участки отмерших мышечных клеток замещаются соединительной тканью).
Учитывая особенности данного состояния, я выделяю основные направления терапии заболевания:
- по мере возможности компенсация основного заболевания;
- симптоматическая коррекция (устранение отечного синдрома, восстановление ритма, поддержка сократительной функции миокарда);
- гиполипидемическая терапия;
- модификация образа жизни;
- профилактика осложнений.
План лечения атеросклеротического кардиосклероза должен вмещать в себя:
- Комплекс физической активности, отказ от курения, алкоголя.
- Специальный рацион питания: ограничение поступления в организм натрия, воды, ненасыщенных жиров, газообразующих продуктов, кофе, крепкого чая. Дробный 5—6-разовый режим приема пищи. Регулярное взвешивание.
- Гиполипидемические средства («Аторис», «Розувастатин»).
- Диуретики («Фуросемид», «Трифас», «Верошпирон»).
- Ингибиторы АПФ («Энап», «Лизиноприл»).
- Бета-адреноблокаторы («Бисопролол»).
- Антиагреганты («Кардиомагнил», «Клопидогрель»).
- При необходимости: yитраты («Нитроглицерин»);
- cердечные гликозиды («Дигоксин»).
Осложнения кардиосклероза
Сам по себе процесс склерозирования миокарда не вызывает у человека болезненных ощущений. Но это может продолжаться до определенного времени, то есть пока не начнут развиваться осложнения заболевания. Кардиосклероз рано или поздно приводит к снижению функциональной способности сердца, провоцируя усугубление состояния пациента. Даже если удается устранить причины, вызвавшие патологию, образование соединительной ткани в миокарде приведет к негативным последствиям.
Самыми распространенными осложнениями кардиосклероза являются:
- синдром хронической усталости;
- приобретенные пороки сердца;
- аневризма сердца;
- тромбоэмболия;
- аритмии;
- ХСН.
Большая часть из них не относится к опасным для жизни пациента, но способна серьезно осложнить существование человека, ограничив его активность. При этом такие, как тромбоэмболия и аневризма (при разрыве) составляют угрозу, поскольку смерть может наступить очень быстро, и пациенты нередко умирают до приезда бригады скорой помощи.
Профилактика ухудшения состояния
Клиническая картина коронаросклероза усугубляется по мере разрастания холестериновых бляшек и очагов фиброза. Все меры профилактики направлены на максимальное сохранение сократительной способности миокарда — предупреждение прогресса сердечной недостаточности.
Помимо грамотно подобранной медикаментозной терапии и контроля факторов риска, пациенту могут понадобиться:
- имплантация кардиовертера-дефибриллятора;
- постановка искусственного водителя ритма;
- хирургические методы реваскуляризации миокарда (стентирование, аортокоронарное шунтирование).
Совет специалиста
Успешность лечения, продолжительность и качество жизни пациента во многом зависят от его мотивации и способности изменить отношение к себе.
Своим пациентам я рекомендую придерживаться нескольких правил.
Насколько опасны рассматриваемые патологии?
Исходя из всего выше сказанного, многие могут сделать вывод, что опасность несет в себе исключительно состояние кардиосклероза, а атеросклероз сосудистого русла – состояние практически безобидное. На самом деле, все не столь однозначно.
Действительно, состояние атеросклероза само по себе (в отличие от кардиосклероза) практически никогда не приводит к смерти пациентов. Однако считать патологию безобидной, не требующей своевременного полноценного лечения, также кардинально не верно. Прогрессирующий атеросклероз сосудистого русла может провоцировать:
- ИБС в самых различных проявлениях;
- сердечную, почечную недостаточность;
- ишемию головного мозга, вплоть до состояния инсульта, а также множество иных проблем, способных привести к смерти пациентов.
Возникновение инфаркта и инсульта
Именно поэтому практикующие врачи единогласны в мнении, что состояния атеросклероза и кардиосклероза необходимо нельзя оставлять без внимания, обе эти патологии важно и нужно лечить своевременно!