Из этой статьи вы узнаете:
- что такое этмоидит,
- этмоидит – симптомы и лечение (консервативное и хирургическое).
Этмоидит – это воспаление решетчатой пазухи (решетчатого синуса). Часто воспаление решетчатой пазухи называют обобщенным термином «синусит», под которым следует понимать воспаление любой из четырех пар придаточных пазух носа.
К придаточным пазухам носа (помимо решетчатой) также относят –
- гайморовые пазухи – их воспаление называется термином «гайморит»,
- лобные пазухи – их воспаление называется «фронтит»,
- клиновидные пазухи – их воспаление называется «сфеноидит».
Решетчатый синус является парным (рис.1). Каждый решетчатый синус состоит из множества мелких полостей в кости (микропазух), заполненных воздухом и выстланных изнутри слизистой оболочкой. Синус имеет продолговатую форму и вытянут в передне-заднем направлении.
Этиология, причины возникновения и механизм развития этмоидита
Этиология воспаления слизистой оболочки ячеек лабиринта (решетчатой кости) является инфекционной. Причиной развития болезни могут стать вирусы (аденовирусы, вирусы гриппа, риновирусы, др.), бактерии (стафилококки, пневмококки, стрептококки и др.) и некоторые патогенные грибки.
При проникновении инфекции в слизистую придаточных пазух происходит их раздражение и воспаление. Это провоцирует отек тканей и увеличение их объема, что ухудшает не только носовое дыхание, но и отток слизи, предназначенной для санации носоглотки. Большое количество выделений скапливается в пораженной пазухе или нескольких из них, создавая благоприятную среду для роста патогенных микроорганизмов. При наличии такой среды патоген или микробная ассоциация активно размножается в воспаленном участке, усугубляя интоксикацию и провоцируя выделение гноя.
Воспаление слизистой оболочки решетчатой кости в большинстве случаев является вторичной патологией — осложнением ринита, тонзиллита, фронтита и других заболеваний верхних дыхательных путей. Инфицирование прямым, контактным путем несвойственно для этмоидита, что резко отличает его от воспаления других придаточных пазух. Проникновение патогенов происходит преимущественно через кровь: это обусловлено глубоким расположением лабиринта.
Развитию инфекции в полостях решетчатой кости способствуют следующие факторы:
- наличие очагов хронического воспаления в ЛОР-органах;
- гиперплазия лимфоидной ткани глоточной миндалины (аденоиды);
- врожденные анатомические особенности носоглотки и лицевых костей (узкий носовой ход и ячейки решетчатой кости, др.);
- травмы лица, искривление носовой перегородки вследствие перелома;
- аллергический ринит;
- иммунодефицитные состояния.
Возбудители
Основными возбудителями гаймороэтмоидита являются те же вирусы, которые провоцируют возникновение ОРВИ, гриппа, риновирусной или же аденовирусной инфекции. Причиной возникновения заболевания могут стать бактерии – стафилококки и стрептококки, а также патогенные грибки. В медицине встречались случаи, когда гаймороэтмоидит развивается из-за, так называемой, микст-инфекции. В исследуемом материале выявляют сразу несколько возбудителей.
Этмоидальный синусит в редких случаях развивается первично. Как правило, у детей дошкольного, школьного возраста и у взрослых он появляется в виде осложнения от других инфекционных заболеваний: синусит, ринит, гайморит. В решетчатый синус инфекция попадает двумя путями: гематогенным (чаще всего) и контактным. Гаймороэтмоидит может поражать даже новорождённых детей. Причина – пупочный, внутриутробный и кожный сепсис.
Классификация этмоидита
Одной из целей диагностики является определение типа этмоидита: симптомы и лечение прямо зависят от формы болезни. Данная патология классифицируется по следующим критериям:
- Характер течения. По этому критерию выделяют острый и хронический этмоидит. Характер течения наиболее существенно влияет на клиническую картину воспаления.
- Вид выделений (морфологические особенности). В зависимости от характера выделений воспаление может быть катаральным, отечно-катаральным, гнойным и полипозным. Отечно-катаральная и полипозная формы патологии имеют хронический характер течения. Морфологические особенности определяются этиологией процесса и его возбудителем. Вид выделений является важным для назначения лечебных мероприятий.
- Распространенность инфекции. Воспаление слизистой лабиринта может быть изолированным или комбинированным. Сочетанное поражение может захватывать две пазухи (например, сфеноэтмоидит) и более, вплоть до всех придаточных пазух (пансинусит).
- Сторона поражения слизистой ячеек лабиринта. В зависимости от стороны, которую охватывает воспалительный процесс, различают правостороннюю, левостороннюю и двустороннюю патологию.
Расположение других инфицированных синусов при неизолированном этмоидите влияет на локализацию очага воспалительного процесса. При поражении клиновидной пазухи первой воспаляется область задних ячеек, а при поражении лобных и гайморовых — передних.
Как развивается болезнь?
С близлежащих органов воспалительный процесс переходит на ячейки решётчатого лабиринта. При воспалении гайморовой и лобной пазух поражаются, как правило, передние, а в случае воспаления клиновидной пазухи – задние ячейки. Попав на слизистую ячеек, микроорганизмы размножаются и повреждают её клетки, а также проникают вглубь тканей. Далее появляются признаки воспаления (отёчность, сужение просветов ячеек и их выводных протоков).
Анатомия строения слухового аппарата человека
Эти изменения приводят к нарушению оттока жидкости из решётчатого лабиринта. У детей патологический процесс может распространиться на кость с последующим её разрушением. Следствием патологии становятся гнойные осложнения этмоидита: абсцессы, свищи, эмпиема.
При отсутствии лечения гной может распространиться в ткани глазницы или полость черепа, также вызывая опасные для жизни осложнения.
Клинические признаки этмоидита
Симптомы этмоидита различаются в зависимости от характера его протекания, вида возбудителя инфекции и морфологических особенностей. Главными проявлениями патологии считаются следующие явления:
- затруднение дыхания через нос, отек носовой слизистой (риноэтмоидит);
- обильные выделения слизистого или гнойного экссудата (наиболее свойственно сочетанным поражениям);
- снижение или полное отсутствие обонятельной функции;
- повышенная температура (обычно до субфебрильных значений, но при сильной интоксикации и ослабленности организма — до температуры 38°С);
- усиливающаяся слабость, апатия;
- нарушения сна;
- потеря аппетита;
- снижение работоспособности и концентрации внимания;
- сильная давящая боль в области проекции пораженной пазухи;
- усиление болевого синдрома при наклонах вперед и надавливании на зону проекции воспаленной слизистой.
Лабиринт решетчатой кости расположен в зоне переносицы. В боковой проекции эта пазуха находится глубже глазниц, поэтому при воспалении боль может отдаваться в глазах, а при тяжелом протекании патологии — проявляться офтальмологическими симптомами.
У уязвимых групп пациентов (больных с иммунодефицитами и истощением, детей и др.) признаки этмоидита могут быть выражены ярче, чем у людей с нормальной реакцией иммунитета. Это обусловлено большой вероятностью разрушения части решетчатой кости патогенами и проникновения гнойных масс в область глазницы. Острая интоксикация и поражение органа зрения проявляется такими симптомами, как:
- лихорадка;
- потеря остроты зрения;
- отек и покраснение обоих век;
- экзофтальм;
- ограничение движений глаз вследствие их болезненности.
Хронический воспалительный процесс в решетчатой пазухе протекает преимущественно латентно, с длительными периодами ремиссии, перемежающимися обострениями. Во время обострения могут проявляться характерные давящие боли около переносицы, слизистые выделения (нередко — с гнойными примесями), ухудшение обоняния, отечность и болезненность внутреннего уголка век, смещение глазного яблока и признаки интоксикации.
В период ремиссии вялотекущая патология также проявляется симптомами интоксикации (слабостью, вялостью, апатией), которые существенно ухудшают качество жизни и работоспособность пациента. Одновременно с ними могут наблюдаться слабые, но постоянные боли в области лица, нарушения нюха и выделения различного характера.
Физиотерапия
Эффективным методом лечения являются физиотерапевтические процедуры (в комплексной терапии). Для снятия болезненной симптоматики врачи назначают пациенту такие процедуры:
- Электрофорез в сочетании с антибактериальными препаратами. Во время лечения происходит воздействие на переднюю околоносовую пазуху. Лекарства проникают сквозь ткани, которые не снабжаются кровью, что дает более быстрый результат выздоровления, чем при приеме оральных антибиотиков.
- Фонофорез. Лечебная процедура оказывает влияние на пораженную околоносовую пазуху ультрафиолетовыми лучами. Для получения лучшего противовоспалительного эффекта на место воздействия предварительно наносятся лекарственные средства.
- Гелий-неоновый лазер. Излучение замедляет воспалительные процессы, снимает гиперемию и отеки, улучшает кровоснабжение в зоне воздействия.
- УВЧ. Ультрачастотная терапия применяется для прогревания пазух решетчатой кости (используется только в период ремиссии хронического этмоидита).
Осложнения этмоидита
При несвоевременном обращении к врачу могут развиться опасные последствия патологии. К ним относятся:
- ухудшение носового дыхания более чем на 50%, полная потеря обоняния;
- воспаление решетчатой кости и разрушение части костной ткани;
- инфицирование глазницы (ретробульбарный абсцесс, флегмона, эмпиема);
- поражения паутинной и мягкой мозговых оболочек (арахноидит, менингит);
- абсцесс головного мозга;
- другие патологии, возникшие на фоне хронического очага инфекции.
Диагностика этмоидита
При наличии симптомов этмоидита диагностикой должен заниматься врач-отоларинголог. Диагностические мероприятия проводятся в следующем порядке:
- На основании жалоб пациента и его анамнеза устанавливается первичный диагноз. При опросе больного выясняется наличие хронических патологий, иммунный статус (при наличии иммунодефицита) и особенности состояния.
- Проводится визуальный осмотр пациента. Целью осмотра является обнаружение характерного покраснения, отека век и экзофтальма, исследование усиления болей при некоторых действиях (пальпации, наклоне).
- Выполняется эндоскопический осмотр носовых полостей. Исследование позволяет определить состояние (отечность, гиперемия) слизистой оболочки полостей и носовых пазух, наличие и характер выделений, состояние выстилки лабиринта и локализацию очага воспаления. При хроническом процессе с помощью эндоскопии определяется распространенность полипозных образований.
- Проводится рентгенография (снимок) зоны придаточных пазух во фронтальной проекции. О наличии этмоидита на рентгене свидетельствует затемнение в зоне ячеек лабиринта. В некоторых случаях (например, для уточнения характера образований или с целью дифференциальной диагностики) в дополнение к рентгенографии проводится компьютерная томография.
Для определения вида возбудителя и состояния организма пациенту могут быть назначены лабораторные исследования (клинические анализы мочи и крови, бактериологический посев выделений из носа и др.).
Профилактика этмоидита
Воспаление пазух имеет инфекционную этиологию, поэтому профилактика этмоидита не является специфической и направлена на общее укрепление защитных сил организма.
Для предотвращения возникновения патологии подойдут методы закаливания, прием витаминно-минеральных комплексов и иммуномодуляторов (по рекомендации врача), соблюдение режима сна и отдыха. Кроме закаливания, необходимо одеваться в соответствии с погодными условиями, полноценно питаться, своевременно лечиться от обострения хронических патологий и проходить профилактический осмотр у терапевта и отоларинголога не реже 1-2 раз в год.
Когда народная медицина неэффективна
Чаще всего, врачи не рекомендуют лечение народными средствами, поскольку подобная терапия, как правило, оказывается неэффективной и приводит к потере времени. В данном случае острая фаза очень быстро трансформируется в хронический этмоидит, симптомы которого пациент переносит особенно тяжело. Именно поэтому важно не потерять драгоценное время и своевременно выявить симптомы этмоидита и получить адекватное лечение. Не рекомендуется заниматься самолечением во время обострения хронической формы патологии.
Прогноз этмоидита
В редких случаях у взрослых этмоидит проходит самопроизвольно.
В большинстве случаев острой патологии после курса антимикробной терапии и необходимых процедур наступает полное выздоровление.
Вылечить хроническое воспаление пазухи — более сложная задача. При комплексном подходе к лечению (комбинации медикаментозного курса и оперативного вмешательства) и профилактике дальнейших обострений возможно введение пациента в состояние стойкой ремиссии.
Наиболее тяжелым является воспаление, осложненное инфекциями глаз или мозга. Данная патология требует пристального внимания врачей, а нередко — и немедленной госпитализации больного.
Антибиотики при этмоидите –
Как мы написали выше: острый фронтит чаще всего развивается на фоне ОРВИ и гриппа, а на вирусы антибиотики, как известно, не действуют. Пить антибиотики при остром фронтите имеет смысл только в случае присоединения бактериальной инфекции и развитии гнойного воспаления, но это происходит далеко не сразу.
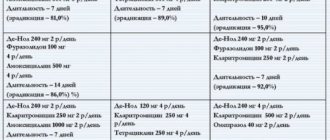
Если есть показания к приему антибиотиков, то препаратом первого выбора является Амоксициллин в комбинации с Клавулановой кислотой. Препараты, которые содержат такую комбинацию: «Аугументин», «Амоксиклав». Если же у пациента есть аллергия на антибиотики группы пенициллинов, то лучше использовать –
- антибиотики группы фторхинолонов (например, «Ципрофлоксацин»),
- или макролиды («Кларитромицин», Азитромицин»).
Антибиотики при фронтите назначаются примерно на 10-14 дней. Однако, через 5 дней с начала приема необходимо оценить эффективность терапии. Если значимого улучшения не достигнуто, то лучше всего назначить более сильнодействующий антибиотик.
Лечение
Для полного устранения этмоидита лечение должно состоять из нескольких этапов:
- снятие интоксикации и улучшение общего самочувствия пациента;
- стимуляция иммунитета больного;
- снятие отека слизистых, восстановление нормального оттока жидкости и носового дыхания;
- санация очагов воспаления и уничтожение бактериальной микрофлоры в пазухах.
Для этого применяются медикаментозные, физиотерапевтические и хирургические методики, а также народные средства.
Медикаментозное лечение
К медикаментозным средствам для лечения воспаления пазух относят следующие препараты:
- антимикробные препараты (Зиннат, Аугментин, Флемоклав, Сумамед, Амфотерицин В и др.);
- противоотечные средства (антигистамины Цетрин, Лоратадин, Зодак и др.);
- сосудосуживающие и комбинированные спреи для местного воздействия (Називин, Ринофлуимуцил, Ксилометазолин);
- противовоспалительные средства (Парацетамол, Панадол, Нурофен, Найз, Кеторол);
- иммуномодуляторы (Рибомунил, Иммунал и др.);
- витаминно-минеральные препараты (Витрум, Алфавит, Мультитабс).
Антибиотики, сосудосуживающие и противовоспалительные препараты рекомендуется применять только по назначению врача.
Физиотерапия
Параллельно с приемом медикаментозных препаратов пациенту показаны процедуры промывания пораженных пазух. Вымывание гнойного содержимого производится с помощью специального приспособления — ЯМИК-катетера. Во время процедуры происходит наполнение всех придаточных пазух физиологическим или антисептическим раствором и отсасывание жидкости вместе с выводимым гноем. Промывание продолжается до полного очищения полостей.
При появлении положительной динамики в купировании воспаления врач может назначить пациенту физиотерапию (электрофорез с антибактериальными средствами, фонофорез с глюкокортикоидами, УВЧ на проекцию зоны воспаления, лазерное воздействие на слизистую и др.). Данные процедуры стимулируют восстановление тканей, уменьшают отек и улучшают микроциркуляцию в пораженных пазухах.
Хирургическое лечение
При неэффективности других методик проводится оперативное лечение этмоидита — этмоидотомия. Наименее травматичной является операция с эндоскопическим доступом к кости через носовой ход. При тяжелых поражениях кости и высоком риске нарушений работы близлежащих структур (глаз, ЦНС) назначается хирургическое вмешательство с открытым доступом к лабиринту.
Народная медицина
В народной медицине для устранения воспаления пазух применяются следующие методы:
- закапывание овощных соков (смесь свежевыжатых соков моркови и свеклы с медом в пропорции 1:1:1), камфорного масла и сока алоэ;
- компрессы с эфирным маслом эвкалипта;
- прогревания зоны проекции пазухи (при отсутствии гноя).
Народные методы не являются надежными и эффективными, а некоторые из них могут вызвать ожог слизистой или распространение инфекции. Перед тем как лечить этмоидит с помощью домашних средств, следует проконсультироваться с лечащим врачом.
Народные средства
Прежде всего, лечение народными рецептами можно начинать только после консультации с отоларингологом. Многие специалисты против лечения этмоидита в домашних условиях, поскольку заболевание опасно своими осложнениями. Если врач одобрил применение народных методик, схему терапии выстраивают по принципу традиционного лечения – использование сосудосуживающего средства, устранение воспаления посредством промывания, капель и ингаляций.
Промывания
- Сода, соль, масло чайного дерева. В стакане кипяченой воды комнатной температуры растворите 1 ч.л. соли, щепотку соды, несколько капель эфирного масла чайного дерева. Процедуру проводят трижды в день посредством спринцовки.
- Ромашка. В стакане воды на протяжении часа заварите 1 ст.л. цветков ромашки. Смесь процедите и промывайте нос несколько раз в сутки.
- Хлорофиллипт. Готовый спиртовой раствор хлорофиллипта можно приобрести в аптеке. Столовую ложку средства растворить в двух стаканах воды. Раствором промывают нос дважды в сутки.
Ингаляции
Процедуру можно проводить двумя способами: традиционным (под полотенцем дышать целебными парами); используя небулайзер.
Традиционный способ применения паровой ингаляции
Рецепты отваров для традиционных ингаляций.
- 10 штук лавровых листьев залить водой, довести до кипения, убавить огонь до минимального. Дышать парами на протяжении 5-10 минут.
- Измельчить 3 зубчика чеснока, добавить 100 мл яблочного уксуса и стакан кипятка. Процедуру проводить на протяжении четверти часа трижды в день;
- Залить двумя стаканами воды 3 ст.л. соцветий ромашки, проварить 5-7 минут, настоять 1,5-2 часа, снова довести до кипения, добавить 5 капель масла чайного дерева (можно заменить маслом эвкалипта). Продолжительность процедуры 5-10 минут, трижды в сутки.
Паровая ингаляция с помощью небулайзера
Капли
- Капли из сока цикламена. Это средство является самым эффективным в списке народных рецептов. Для приготовления потребуется промыть клубень растения, измельчить на терке, отжать жидкость. Полученный сок разводят водой – 1 часть сока, 4 части воды. Готовым средством закапывают по две капли в каждую ноздрю. Процедуру проводят перед сном, поскольку после закапывания начинаются обильные выделения.
- Каланхоэ – еще одно эффективное народное средство против инфекций, попавших в нос, и препятствующих свободному дыханию. Потребуется срезать три крупных листа и положить на три дня в холодное место. Затем растение нужно измельчить и отжать сок. Жидкость процедить, добавить воду в равных пропорциях. Средство закапывают по 2-3 капли в каждую ноздрю несколько раз в сутки.
- Капли из сока черной редьки – достаточно эффективное народное средство при этмоидите. Для приготовления потребуется вымыть редьку, измельчить, из кашицы отжать сок, процедить и закапывать нос трижды в день по 3-4 капли в каждую ноздрю.
После процедуры нос следует помассировать особенно активно в области придатков. Затем нужно лечь на спину, чтобы капли равномерно распространились в носовой полости. После закапывания нужно высморкаться.
Этмоидальный синусит у детей
Родителям грудничков и дошкольников необходимо запомнить, что такое этмоидит, т.к. эта патология является характерной для детей и единственным из поражений пазух, которое может проявляться до 3-5 лет.
У маленьких пациентов воспаление протекает более тяжело, чем у других больных: у них отмечается высокая температура (обычно выше 38-39°С), гиперемия или синюшность отечных век, выпячивание и уменьшение подвижности глаз, сильное беспокойство, плаксивость, потеря аппетита, тошнота и рвота (срыгивания у младенцев).
При неоказании помощи быстро наступает обезвоживание и интоксикация ЦНС.
В отличие от взрослых, для которых характерно сочетанное поражение (сфеноидальный и фронтоэтмоидит), у детей младше 5 лет наблюдается преимущественно изолированное воспаление слизистой ячеек лабиринта вследствие незрелости других пазух.