Инфекционный мононуклеоз, вызываемый вирусом из семейства герпесвирусов, чуть больше половины людей переносят в детстве и юношестве. Статистика утверждает: у девяти из десяти взрослых в крови определяется ДНК вируса Эпштейна-Барр, по-видимому, многие люди болеют инфекционным мононуклеозом в скрытой форме.
Наш эксперт в этой сфере:
Нагибина Маргарита Васильевна
Врач-инфекционист, д.м.н.
Позвонить врачу
Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Более 130 лет назад объединить симптомы воспаления лимфоидных органов в одно заболевание «идиопатическое воспаление шейных желез» догадался детский врач Филатов, а через 4 года после него это же сочетание симптомов немец Пфайффер назвал «железистой лихорадкой».
Ещё через четверть века обнаружилось совершенно «новое» заболевание инфекционный мононуклеоз, чуть позже его первооткрыватели разобрались, что он был уже описан под другими именами. В СССР инфекцию предпочитали называть болезнью Филатова, подчеркивая приоритет, но после присоединились к международной номенклатуре.
Когда можно делать прививки
Болезнь – болезнью, а прививки – прививками. Нельзя допустить, чтобы организм ребенка оказался, переболев мононуклеозом, беззащитен перед другими инфекциями.
Интернет в поиске ответа на вопрос, когда можно делать малышу прививки (например, манту), отсылает к официальному документу – методическим указаниям 3.3.1.1095-02 о порядке профилактических прививок.
Согласно инструкции, если заболевание прошло в легкой форме, вакцинация возможна уже после нормализации состояния пациента.
Если болезнь протекала тяжело – через 2-4 недели. На практике педиатры, как правило, удлиняют сроки до 6-12 месяцев. Все зависит от индивидуальных особенностей организма, его готовности к тем или иным испытаниям.
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Вирус повреждает лимфоциты, которые находятся в лимфатических узлах, миндалинах, селезенке и печени, поэтому все симптомы инфекционного мононуклеоза развиваются в этих органах, а температура отражает выраженность воспаления.
Заболевание с клиническими проявлениями не более 3 месяцев обозначают как острую инфекцию, если болезнь тянется до полугода – затяжной инфекционный мононуклеоз, более полугода — хронический. Если после ухода всех проявлений, практически при выздоровлении через месяц вновь возникают клинические признаки болезни, то это уже рецидив и заболевание, скорее всего, примет хроническое течение.
Эпидемиология
Источником инфекции является больной человек. Возбудитель передается воздушно-капельным путем, но болезнь относится к малоконтагиозным. Полагают, что передача возбудителя происходит только при тесном контакте. Отмечаются весенние и осенние подъемы заболеваемости. Болеют преимущественно дети и люди молодого возраста, у лиц старше 35—40 лет М. и. встречается очень редко. Болезнь регистрируется преимущественно у городских жителей. Наблюдаются гл. обр. спорадические случаи, возможны семейные и групповые вспышки. Однако клин, и гематол, обследование лиц, контактировавших с больным, позволяет выявить среди них больных легкими, стертыми и субклиническими формами болезни. М. и. регистрируется в различных климатогеографических зонах мира.
Патогенез
изучен мало. Эпидемиологические и клинические данные позволяют предположить, что входными воротами возбудителя являются зев, носоглотка. Увеличение шейных лимфатических узлов с первых дней болезни, а также сообщения об экспериментальном заражении обезьян эмульсией из шейных лимф, узлов и кровью, взятыми от больных в остром периоде заболевания, свидетельствуют о лимфогенном и гематогенном путях распространения возбудителя в организме больного. На тропность возбудителя М. и. к лимфоидной и ретикулярной ткани указывает системная лимфаденопатия, увеличение печени и селезенки, что является выражением генерализованной гиперплазии лимфоидной и ретикулярной ткани под влиянием возбудителя, к-рая определяет и появление в крови атипичных мононуклеаров. Почти постоянная гиперплазия миндалин и лимфоидных образований глотки, особенно носоглотки, может также рассматриваться как частное выражение системной реакции на возбудитель всей лимфоидной ткани. Влияние возбудителя на миндалины и изменение в ходе болезни реактивности организма часто обусловливают при участии бактериальной флоры полости рта развитие ангины с наложениями на миндалинах и своеобразным течением. Анализ гематологических показателей не дает оснований рассматривать ангину как следствие «беззащитности» организма в связи с гранулоцитопенней и вторичной бактериальной инфекцией, т. к. в разгар болезни не отмечается резкого уменьшения абсолютного числа гранулоцитов в крови и отсутствует терапевтический эффект от антибактериальной терапии. Мононуклеозная ангина и ряд других клин, симптомов указывают на возможность участия в патогенезе болезни аллергических механизмов. Различают пять фаз в развитии М. и.: заражение; лимфогенный занос возбудителя в регионарные лимф, узлы и их ответная реакция (гиперплазия); вирусемия с генерализацией возбудителя в организме и системной реакцией лимфоидной ткани; инфекционно-аллергическая фаза, одним из проявлений к-рой является волнообразность течения болезни; фаза выздоровления, сопровождающаяся мобилизацией иммунных механизмов. С гиперплазией лимфоидной ткани связана гипергаммаглобулинемия, повышение титров гетерофильных антител и уровня иммуноглобулинов, в частности IgM. Вовлечение в патол, процесс печени ведет к постоянно отмечающимся ее функц, нарушениям.
С каких симптомов начинается инфекционный мононуклеоз?
Инкубационный период от внедрения вируса Эпштейна-Барра до развития болезни составляет месяц-полтора, во время него никаких проявлений инфекции нет.
Инкубация завершается с началом продромального периода, когда пациент ощущает проявления вирусной интоксикации: слабость и быструю утомляемость, боли в мышцах. На этом этапе нет характерных признаков, все проявления присущи любой вирусной инфекции. Так продолжается одну-две недели.
Первые признаки инфекционного мононуклеоза возникают остро с повышением температуры, боли в горле и увеличения лимфатических узлов. Все проявления появляются постепенно в течение недели, удерживаются в общей сложности от двух недель до месяца и регрессируют. Недомогание после ухода всех проявлений инфекции может сохраняться несколько месяцев.
При возникновении заболевания необходимо сразу обратиться к доктору-инфекционисту, который ведёт приём без выходных и праздников в клинике «Медицина 24/7». Раннее начало терапии позволит избежать непоправимых последствий.
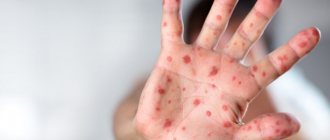
Сколько времени держится сыпь
Заболевание продолжается около двух недель, затем наступает постепенное улучшение, но иногда сыпь проходит через 3-5 дней. Если лечение проведено правильно, она исчезает быстро и без осложнений: пятна сначала бледнеют, а затем становятся полностью незаметными.
Высыпания исчезают по мере ослабления основных симптомов заболевания. Даже после того, как не остаётся никаких видимых симптомов заболевания, долго сохраняются вялость, апатия, слабость.
Для ускорения излечения требуется нормализовать иммунитет и обмен веществ, придерживаться диеты. Лечение подобно лечению обычной простуды. Требуется постельный режим, полноценный сон. Покой особенно важен потому, что селезёнка обычно сильно увеличивается в размерах и нужно беречь её. В тяжёлых случаях, для лечения сыпи могут назначаться гормональные противовоспалительные средства для снятия симптоматики.
Несмотря на то, что мононуклеоз – это очень заразное заболевание, сама сыпь не передаётся от человека к человеку. Появление мононуклеоза в детском коллективе не должно стать причиной карантина, так как, несмотря на высокую заразность, это заболевание не вызывает эпидемий.
Таким образом, сыпь при мононуклеозе может быть симптомом заболевания или последствием приёма антибиотиков. Несмотря на то, что кожные проявления не требуют специфического лечения, больной должен находиться под наблюдением врача, так как специфичные симптомы (высокая температура, изменение состава крови, поражение полости рта, изменение селезёнки и печени) требуют тщательного наблюдения.
Какие симптомы появляются на первой неделе?
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности — от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом — симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском .
Лечение
Специфического лечения не найдено. Антибиотики и сульфаниламидные препараты заметного влияния на течение Мононуклеоза инфекционного не оказывают, в т. ч. не предупреждают развития тяжелой ангины. Показаны постельный режим, диета, десенсибилизирующие средства, витамины, при тяжелой ангине — полоскание зева антисептическими р-рами. Показания к назначению антибиотиков относительны — лишь в целях профилактики вторичной инфекции при наличии абсолютной гранулоцитопении и распространенном поражении зева, особенно у детей раннего возраста. Имеются единичные сообщения о лечении ДНК-азой, метронидазолом. Показаниями к применению стероидных препаратов являются гепатит с наличием выраженной интоксикации, резкая лимфаденопатия и выраженный аллергический компонент со сдавлением и отеком в области шеи и резкой гиперплазией миндалин, затрудняющими дыхание, редкие тяжелые неврологический или геморрагический синдромы. Преднизолон назначается коротким курсом, не более 7—8 дней (1,5 мг на 1 кг веса) в утренние часы.
Клиническая картина на второй-третьей неделе инфекционного мононуклеоза
У половины пациентов увеличивается селезенка, как правило, со второй недели инфекции, и держится до конца заболевания. Одновременно увеличивается печень и страдают её функции. В биохимическом анализе в несколько раз повышаются печеночные ферменты. Нарушение обмена билирубина проявляется желтухой и зудом кожи, но это редкий и быстро проходящий симптом. Главным образом беспокоит слабость и нарушение пищеварения, с отсутствием аппетита. Увеличение селезенки и печени называется гепатоспленомегалией.
Какие «неправильные» варианты течения болезни возможны у взрослых?
У ослабленных хроническими заболеваниями и пожилых пациентов возможно развитие висцеральной формы, когда вирус поражает внутренние органы, в том числе сердце и почки, а также нервную систему. При самом плохом варианте развивается полиорганная недостаточность.
Но всё-таки чаще возможна стертая форма, когда инфекционный мононуклеоз протекает под маской легкой вирусной респираторной инфекции или вообще при полном отсутствии проявлений – бессимптомный вариант, когда о заболевании говорят только анализы, а человек не имеет никаких клинических проявлений.
При инфекционных заболеваниях в клинике Медицина 24/7 используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов, сохранить их активность и предотвратить переход процесса в хроническую форму. Обратитесь за помощью к инфекционисту, позвоните по телефону: +7 (495) 230-00-01
Причиной заболевания инфекционным мононуклеозом является вирус из немногочисленной, но зловредной группы герпесвирусов. Его номер 4 из восьми типов и имя собственное — вирус Эпштейна-Барра.
Во время размножения на своей поверхности вирусный агент умудряется синтезировать более 70 разных белков. В разные периоды жизни продуцируются разные белковые компоненты, сегодня по ним даже научились определять период жизни болезнетворного агента, а с ним и стадию заболевания. Все эти продукты синтезируются не просто так, а для облегчения внедрения, улучшения выживаемости и размножаемости, и конечно, для защиты от самого хозяина-носителя.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Как вирус инфекционного мононуклеоза проникает в клетки?
Причина развития инфекционного мононуклеоза – проникновение возбудителя в слизистую оболочку верхних дыхательных путей. У клеток слизистой и В-лимфоцитов есть специальный рецептор, к нему и прикрепляется вирус. Цепляется он и к клеточкам белой крови.
Специальные иммунные клетки – цитотоксические – заглатывают пораженные вирусом В-лимфоциты и переваривают их, выбрасывая наружу множество биологически активных веществ, вызывающих температуру и интоксикацию у инфицированного пациента. Есть предположение, что именно эти вещества становятся причиной повреждение печени, формируя клинические симптомы инфекционного мононуклеоза.
В мед на высокоточном оборудовании проводится круглосуточное обследование, быстрая и безошибочная диагностика позволяет безотлагательно начать лечение, в том числе в праздничные и выходные дни.
Причины заболевания и пути заражения
Возбудителем заболевания является вирус герпеса 5 типа. Болезнь обуславливается активацией патогенного вируса, который, передвигаясь по нервным тканям, вызывает мононуклеозный синдром. Главной причиной развития цитомегаловирусного мононуклеоза является переход вируса из латентного состояния в активное при ослаблении защитных свойств организма. К основным причинам развития мононуклеоза, вызванного цитомегаловирусом, относятся:
- половой акт с носителем вируса;
- кожно-венерические заболевания;
- осложнения после гриппа, ОРВИ;
- сильное переохлаждение организма;
- психологическое перенапряжение.
Пути заражения
Основными путями заражения являются:
- прямой контакт — поцелуи, половые акты;
- прием пищи из одних столовых приборов;
- переливание крови;
- внутриутробно;
- грудное молоко при лактации.
Почему развиваются рецидивы инфекционного мононуклеоза?
Внутриклеточное обитание патогенной частицы защищает её от воздействия иммунитета, что становится причиной формирования хронической инфекция с постоянным носительством. Заселенных частицами В-лимфоцитов немного, но при малейшем угнетении иммунитета, они тут же начинают размножаться. Причиной рецидива заболевания является деление вирусной ДНК с образованием новых цепочек и последующим формированием новых вирусных частиц, что приводит к гибели клетки-хозяина. И дальше весь процесс идет по новому кругу.
Только квалифицированный врач-инфекционист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в клинике «Медицина 24/7».
Можно ли купаться в море и загорать на солнце
Несколько лет назад и взрослым, и детям после мононуклеоза категорически не разрешали ни купаться в море, ни принимать солнечные ванны.
Аргумент – негативное воздействие ультрафиолета на иммунный барьер организма: его следует восстановить после болезни, а солнце этому процессу якобы препятствует.
Учитывая герпесный характер мононуклеоза и то, что его «ближайший родственник», герпес 6 типа под воздействием жарких лучей может провоцировать рецидив заболевания, врачи и в случае с мононуклеозом решили перестраховаться.
Сегодня однако эти доводы, не получив научного подтверждения, поставлены под сомнение.
Евгений Комаровский, например, утверждает: можно спокойно отправляться к морю, получать загар, купаться при одном условии – соблюдении чувства меры.
Кстати, умеренное пребывание на солнце защищает организм от развития рассеянного склероза, который нередко развивается у тех, кто переболел мононуклеозом.
Чем опасна хроническая форма инфекционного мононуклеоза?
Эпштейна-Барра — причина развития каждой сотой злокачественной лимфомы, потому что живущие внутри В-лимфоцитов два его штамма перепрограммируют клетки крови на злокачественную трансформацию. Как все его герпетические собратья, вирус пожизненно обитает в человеке, он настраивает В-лимфоциты крови на неконтролируемое размножение, выключая программу естественной смерти клетки после завершения нормального жизненного цикла. При снижении иммунитета, реализуемого уже Т-лимфоцитами, в чём Эпштейна-Барра тоже участвует, препятствия для ракового перерождения устраняются.
Острый инфекционный мононуклеоз у большинства проходит. Чтобы болезнь не стала хронической, необходима помощь высококвалифицированного и владеющего клинической проблемой инфекциониста. В клинике Медицина 24/7 есть необходимое оборудование и, главное, заинтересованные в выздоровлении пациентов врачи всех специальностей. Получите консультацию врача московской клиники инфекционных заболеваний, запишитесь на приём по телефону +7 (495) 230-00-01
Инфекционный мононуклеоз имеет яркую и специфичную картину, но под него способны маскироваться ВИЧ, токсоплазмоз и цитомегаловирусная инфекция, поэтому лабораторная диагностика обязательна. По выявлению антител к вирусу Эпштейн-Барр отслеживают течение острого процесса, выявляют хроническое заболевание и скрытную инфекцию.
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты «Медицина 24/7» проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Диагностика
Для постановки соответствующего диагноза необходимо пройти ряд медицинских обследований. Они включают в себя:
- Сдача медицинских анализов. Для этого необходимо сдать общий анализ крови и мочи;
- Осмотр пациента;
- Исследование на вирусы герпеса.
По результатам анализов врач подбирает соответствующее лечение.
Какие «диагностические вещества» вырабатывает вирус инфекционного мононуклеоза?
После внедрения вирусная частица производит вещество, необходимое ей для размножения — ранний антиген (EA), к которому в организме человека генерируются антитела в виде иммуноглобулинов М (IgМ) и G (IgG).
Дальше вирус начинает выработку уникальных антигенов из кусочков своего генома. На них в больном теле начинается выработка специальных антител, которые выявляют при лабораторной диагностике и по их уровню отслеживают течение заболевания. Это антитела к вирусной капсуле VCA, его мембране MА, ядру EBNA.
Если антитела к VCA отсутствуют, а клинические проявления полностью соответствуют мононуклеозу, то инфекция вызвана токсоплазмой или цитомегаловирусом. Все сомнения перепроверяются через неделю, если они не рассеиваются, то считают, что реакция отрицательна.
Специалисты всегда учитывают не только индивидуальные особенности заболевания, но возможности и интересы каждого пациента, чтобы диагностика и лечение были максимально комфортными.
Диагноз
Диагноз основывается на клин, картине и характерной картине крови.
При Мононуклеозе инфекционном имеет место повышение титра гетерофильных антител, что устанавливается с помощью реакции Пауля — Буннелля — агглютинация бараньих эритроцитов (см. Пауля — Буннелля реакция), реакции Пауля — Буннелля — Дейвидсона, реакции Ловрика — агглютинация обработанных папаином эритроцитов барана, реакции Томчика — агглютинация бычьих эритроцитов, реакции Хоффа — Бауэра — агглютинация свежих или формалинизированных эритроцитов лошади и др. Наиболее простой из них и достаточно достоверной является реакция Хоффа — Бауэра; она положительна у 90% больных М. и. и редко (до 3% случаев) при других болезнях.
При дифференциальном диагнозе следует иметь в виду дифтерию зева и носоглотки (см. Дифтерия), а также различные формы ангины (см.), ангинозно-бубонную форму туляремии (см.), болезни кроветворной системы (острые лейкозы, агранулоцитоз, в меньшей степени лимфогранулематоз), лейкемоидные реакции (см.).
При отсутствии ангины М. и. следует дифференцировать с брюшным тифом (см.), вирусным гепатитом (см. Гепатит вирусный), эпидемическим паротитом (см. Паротит эпидемический), туляремией, болезнью кошачьих царапин (см. Фелиноз). Клинико-гематологические симптомы, подобные М. и., могут наблюдаться при цитомегалии (см.), токсоплазмозе (см.), а также при аллергических состояниях.
Что необходимо делать, если кто-то в семье заболел инфекционным мононуклеозом?
- Отделить больного от остальных членов семьи.
- При общении с больным надевать защитную маску, менять её каждые 2 часа, мыть руки по локоть.
- Пациенту на неделю предписан строгий постельный режим. Выделить личную посуду и всё, что требуется для ухода, желательно одноразовое.
- За сутки не менее трёх раз обрабатывать антисептиками все наружные слизистые оболочки, чтобы к воспалению не присоединились бактерии и грибы.
Инфекционист клиники «Медицина 24/7», обладая обширным клиническим кругозором, имеет в своём распоряжении самое современное диагностическое оборудование, выполняет сложные анализы, что сказывается на благоприятном прогнозе пациента. Запишитесь на консультацию по телефону
Какие осложнения бывают при инфекционном мононуклеозе?
Самое частое – это присоединение бактериальной флоры, когда, к примеру, вирусное поражение глоточных миндалин перетекает в бактериальную гнойно-некротическую ангину.
Осложнения со стороны органов достаточно редки, это может быть поражение нервной системы в виде менингита. Как правило, это возможно у пожилых и ослабленных пациентов в первую неделю болезни. Неврологические проявления могут быть единственным симптомом заболевания, в большинстве случаев бесследно проходят.
В очень редких случаях возможно развитие гемолитической анемии, критическое снижение числа лейкоцитов – нейтропения, тромбоцитопения, вероятно, за счёт поражения вирусом костного мозга.
Инфекционисты клиники «Медицина 24/7» при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию неблагоприятных осложнений, что позволяет начать профилактические мероприятия.
Патологическая анатомия
Объектом патологоанатомических исследований являются гл. обр. биопсийный материал лимф, узлов, удаленные миндалины, материал, полученный при пункционной биопсии печени. Летальные исходы редки. Основные причины смерти — спонтанный разрыв селезенки, пораже-ния нервной системы (менингоэнцефалит, полиневрит), вторичные инф. осложнения, в нек-рых случаях удушье в связи с обширным отеком гортани. На вскрытии макроскопически наблюдается выраженное в различной степени генерализованное увеличение лимф, узлов, селезенки, печени, миндалин, гиперплазия групповых (пейеровых) бляшек и солитарных лимфоидных фолликулов жел.-киш. тракта с очаговым некрозом, иногда кровоизлияния в серозные и слизистые оболочки. Мягкая мозговая оболочка и вещество головного мозга обычно полнокровны.
При микроскопическом исследовании в лимф, узлах обнаруживается значительная гиперплазия лимфоидной ткани в корковом и мозговом слое. Характерно наличие среди них большого количества иммунобластов — бластотрансформированных лимфоцитов (см. Бластотрансформация лимфоцитов) — крупных клеток со светлыми ядрами и широкой зоной базофильной цитоплазмы, интенсивно пиронинофильной при окраске по методу Браше. Ядра этих клеток имеют четкую мембрану, содержат нуклеолы. Среди иммунобластов встречаются большие по размерам клетки типа Ходжкина, а также двуядерные и многоядерные элементы, морфологически весьма сходные с клетками Березовского — Штернберга при лимфогранулематозе (см.). Отмечается гиперплазия лимфоидных фолликулов, иногда увеличение числа плазматических клеток, эозинофилов, нередко имеются очаговые некрозы. Возможно частичное стирание рисунка вследствие слияния на нек-рых участках гиперплазированных фолликулов, скопления в просветах синусов иммунобластов и малых лимфоцитов, инфильтрации ими междольковых перегородок и капсулы. Выраженная гиперплазия лимфоцитов с наличием большого количества бластотрансформированных элементов выявляется также в миндалинах, селезенке, вилочковой железе, очагово в костном мозге. Множественные гнездные инфильтраты из таких же клеток обнаруживаются по ходу соединительнотканных прослоек в легких, печени, миокарде и других органах. В печени отмечаются дискомплексация и дистрофические изменения гепатоцитов. Описаны значительные изменения в центральной и периферической нервной системе — периваскулярные скопления лимфоцитов, очаговые кровоизлияния в вещество головного и спинного мозга, дистрофия ганглиозных клеток. Изменения могут локализоваться в корешках спинномозговых нервов и спинномозговых узлах. Гистол, картину следует оценивать обязательно с учетом клин, данных, в частности изменений в картине крови, и динамического наблюдения (при повторной биопсии в лимф, узле в период выздоровления происходит восстановление нормальной гистол, структуры).