5 / 5 ( 1 голос )
Такой диагноз, как сердечно-легочная недостаточность (СЛН) у многих из нас бывал на слуху, однако, не каждый знаком с его этиологией, причинами и последствиями. Данный патологический процесс провоцирует сбои дыхательного ритма и нарушения в сердечно-сосудистой системе.
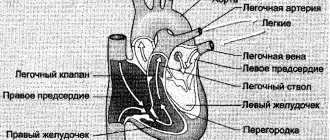
Основной причиной является гипертензия, развивающаяся в малом круге кровообращения. Заболевание характеризуется выбросом крови в легочную артерию, что представляет собой достаточно серьезную проблему.
О том, какие имеет сердечно-легочная недостаточность симптомы и лечение патологии, расскажем в нашей посвященной редакции.
Сердечно-легочная недостаточность появляется вследствие гипертензии в малом круге кровообращения.
Особенности патологии
Сердечно-легочная недостаточность — это чаще всего сбой в работе левого желудочка из-за чего возникает застой крови в легких. Это может быть спровоцировано изменением активности мышцы сердца после инфекционной патологии или электрического разряда, тромбов в коронарном русле и любой другой сосудистой катастрофы.
Проявляется в кардиогенном шоке, удушье, отечности легких. Последние отекают из-за избыточного давления в них, что приводит к заполнению жидкостью сосудов в межклеточном пространстве, нарушая естественный процесс газообмена. При острой сердечно-легочной недостаточности человек мучительно пытается сделать вдох и если ему не оказать помощь, то наступит летальный исход. Приступ развивается внезапно в любом возрасте.
Легочная недостаточность: степени тяжести
В связи с тем, что для хронической формы этого заболевания характерно медленное и часто практически незаметное нарастание патологических симптомов, определяют четыре степени тяжести болезни:
- I степень – признаки заболевания отсутствуют, при привычной физической нагрузке проявлений заболевания не наблюдается, при увеличении нагрузки появляется небольшая одышка.
- II степень – в покое симптомы не проявляются, но при привычной физической нагрузке появляются одышка и частое сердцебиение.
- III степень – симптомы недостаточности появляются при минимальной физической нагрузке, но в покое отсутствуют.
- IV степень – человек не может осуществлять минимальную физическую нагрузку, признаки заболевания проявляются в покое.
Острый приступ легочной недостаточности может развиться по одному из двух вариантов – право- и левожелудочковой недостаточности. Левожелудочковая недостаточность может проявиться отеком легких или сердечной астмой.
Причины развития
Легочно-сердечная недостаточность не возникает на пустом месте. Обычно это совокупность патологий, которые спровоцировали такое состояние. Причины сердечно-легочной недостаточности разделяют по группам:
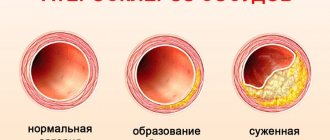
Сосудистая, включающая изменения, спровоцированные:
- атеросклерозом;
- сдавлением сердца аневризмой;
- тромбами в артериях легких.
Бронхолегочная, состоящая из:
- обширной пневмонии;
- туберкулеза;
- хронического бронхита;
- бронхиальной астмы.
Торакодиафрагмальная, связанная с явной деформацией грудной клетки, спровоцированной:
- кифосколиозом;
- полиомиелитом;
- болезнью Бехтерева;
- аномальным строением диафрагмы.
Классификация
Патологию классифицируют по типу течения:
- Острая, которая зачастую имеет декомпенсированный характер. Зачастую это следствие массивной тромбоэмболии артерии легких, клапанный пневмоторакс, эмфизема средостения или астматический статус. Возникает внезапно из-за увеличения давления в артерии, что провоцирует расширение полости правого желудочка, делая его стенки тонкими.
- Подострая, протекающая с правожелудочковой недостаточностью и без нее. Это следствие любых вышеуказанных причины в совокупности. Развивается от месяца до нескольких лет, провоцируя выраженную гипертрофию миокарда.
- Хроническая схожа на подострую, но имеет менее яркое течение и может развиваться годами.
Острая, подострая и хроническая легочно-сердечная недостаточность может иметь следующие клинические типы:
- респираторный с преобладанием одыш, эпизодического удушья, кашля, хрипов и цианоза;
- церебральный, дающий симптомы энцефалопатии от агрессивности и психозов до апатии;
- ангинозный провоцирует сильнейшие боли в груди и удушье;
- абдоминальный — тошнота, рвота, язва желудка и другие признаки гипоксии ЖКТ;
- коллаптоидный сопровождается гипотонией, бледностью, слабостью, тахикардией, холодным потом.
Правожелудочковая недостаточность
Тоже может возникнуть как осложнение инфаркта миокарда или миокардита. Ее проявлениями, кроме одышки и нарастающего удушья, становятся:
- цианоз лица и пальцев рук;
- хорошо видны, особенно на вдохе, вздутые шейные вены;
- отек голеней, лица, брюшной стенки вплоть до асцита;
- увеличение печени, наблюдается пульсация в надчревье.
Симптомы
Каждая форма сердечно-легочной недостаточности имеет свои симптомы:
Острая, при которой больной должен быть незамедлительно доставлен в больницу. т. к. риск смерти довольно высокий, особенно у ребенка. Ее провоцирует болевой шок и обширная отечность легких. Симптомы:
- резкое падение показателей артериального давления вплоть до коллапса;
- дыхательный процесс затрудненный, поверхностный, сложно сделать вдох;
- шейные вены вздуты;
- кожные покровы синеют особенно конечности;
- боль в груди разной степени тяжести;
- липкий пот;
- удушье из-за нехватки кислорода.
РЕКОМЕНДУЕМ: Чем грозит неполная блокада правой ножки пучка Гиса
Хроническая протекает легче, чем острая и подострая формы. Симптомы во многом зависят от первопричины. Обычно это:
- руки, ноги и носогубный треугольник с синеватым оттенком;
- сильное вертиго;
- тахикардия;
- нагрузки провоцируют одышку;
- усталость и слабость.
Чем тяжелее стадия патологии, тем ярче симптомы. Нередко на поздней стадии добавляются индивидуальные симптомы, которые провоцируют необратимые изменения в оргазме, как:
- одышка в состоянии покоя;
- боль в сердце;
- при вдохе вены на шее набухают;
- тахикардия на фоне пониженного давления;
- отечность, которая не проходит даже после приема специальных средств;
- болезненность в области печени и т. п.
Диагностика
Диагностика данного состояния начинается с осмотра пациента и расспроса о его самочувствии и жалобах. Для более детальной оценки проводят инструментальное обследование:
- рентген легких, при котором выявляют как заболевания дыхательной системы, так и изменения размера сердца;
- КТ груди выполняют в случае необходимости, если после рентгенографии диагноз остается сомнительным;
- УЗИ сердца позволяет установить степень нарушения работы этого органа;
- катетеризация и инвазивная манометрия с высокой точностью определяет давление в легочной артерии и полостях сердца;
- ЭКГ отражает вторичные изменения в далеко зашедших случаях.
Первая помощь при отеке легких
Острая сердечно-легочная недостаточность, лечение которой должно быть незамедлительным, опасна. При приступе больной нуждается в помощи, т. к. не может себе помочь. Поэтому неотложная помощь должна строится на следующих манипуляциях:
- Вызов бригады скорой помощи.
- Усадить человека на стул в позу «коня» с упором локтей на спинку.
- Положить под язык таблетку Нитроглицерина.
- Открыть все окна, обеспечивая приток свежего воздуха.
- При наличии кислородной маски, применить ее к больному.
- Сделать тугие повязки на обеих ногах, чтобы слегка разгрузить сердце и количество жидкости циркулирующей по нему. Следить, чтобы не возникла декомпрессия нижних конечностей.
Если больному становится хуже, нужно применить методы сердечно-легочной реанимации. Для этого желательно придерживаться рекомендаций ассоциации американских кардиологов:
- Если нет навыков таких действий, то проводить только ручной массаж грудины, непрерывно надавливая на грудь как минимум 2 нажатия в секунду до тех пор, пока не приедут врачи.
- Не нужно делать искусственное дыхание рот в рот.
- Если реанимационные навыки есть то выбрать один из вариантов:
- делать попеременно 30 нажатий и 2 выхода рот в рот, чередуя их;
- ритмично надавливать на грудь.
Важно! Такая реанимация годится только для взрослых пациентов, для детей мероприятия другие.
Задачи любых реанимационных мероприятий:
- очистить и открыть дыхательные пути пострадавшего;
- сделать все, чтобы восстановить дыхательную функцию организма;
- нормализовать кровообращение.
Для детей от года нужно проводить пять циклов надавливаний и вдохов рот в рот за пару минут. Компрессию грудины проводит одной рукой, а вдохи должны быть более слабыми. Если это не принесло результатов нужно использовать дефибриллятор с точным соблюдением рекомендаций инструкции к нему.
Диагностирование
Важно найти первопричину, которая спровоцировала сердечно-легочную недостаточность. Самыми ценными лабораторным исследования считаются:
- проверка крови на газовый состав;
- рентген грудной клетки;
- ангиопульмонография;
- вентиляционно-перфузионная сцинтиграфия легких;
- исследование ФВД;
- ЭКГ;
- ЭхоКГ;
- трансбронхиальная и/или трансторакальная биопсия легких.
Обязательно у больного возьмут общеклинические заборы для определения текущего состояния здоровья и подтверждения предварительных выводов.
РЕКОМЕНДУЕМ: Лечение ревматического миокардита у детей
Диагностика заболевания
Золотым стандартом исследований при недостаточности функции сердца и легких является проведение ультразвукового исследования сердца (ЭхоКГ). На УЗИ выявляется расширение правых отделов сердца, снижение сердечного выброса. Кроме этого, для подтверждения диагноза проводится ЭКГ, рентгенография органов грудной клетки, исследование функции бронхов и легких (ФВД) и пульсоксиметрия.
Методы лечение
Каким должен быть уход и терапия решит врач, основываясь на форме патологии и текущем состоянии пациента. Острую форму патологии лечат в условиях реанимации. Терапия острой сердечно-легочной недостаточности строится на:
- использовании препаратов тромболизиса, которые незаменимы при тромбозе артерий легочного ствола;
- введении дозы Папаверина, расслабляющего стенки сосудистого русла, что приводит к улучшению кровотока в целом;
- курса антикоагулянтов, которые убирают застой крови за счет ее разжижения;
- укола Атропина, который облегчает дыхание за счет расслабления легочной мускулатуры.
Для терапии хронический формы патологии используют комплексные методики лечения, которые базируются на:
- устранении первопричины сердечно-легочной недостаточности;
- использовании препаратов противовоспалительного характера;
- препаратах, делающих кровь в организме более жидкой;
- средствах для расслабления мускулатуры, что приводит к расширению бронхов;
- гормональной терапии самого различного происхождения.
Патогенез
Снижение насосной функции сердца при ХСН ведет к вторичной активации симпатоадреналовой (СНС) и ренин-ангиотензин-альдостероновой систем (РААС) с одной стороны и вазопрессина (известного как антидиуретический гормон АДГ) и предсердных пептидов с другой стороны. Процесс опосредует периферическую и почечную вазоконстрикцию, обусловливающую снижение скорости клубочковой фильтрации, что вкупе с уже сниженным артериальным давлением заполнения ведет к вторичной активации РААС. Активация РААС дает увеличение секреции альдостерона, обеспечивая тем самым должное перфузионное давление в тканях за счет усиленной реабсорбции натрия и воды проксимальными трубочками нефрона.
Стимуляция высвобождения вазопрессина из задней доли гипофиза идет в ответ на активацию барорецепторов, реагирующих на снижение артериального давления заполнения. Повышение уровня АДГ ведет к миокардиальному фиброзу, гипертрофии и вазоконстрикции, а также к увеличению реабсорбции воды в собирательных трубочках нефронов, несмотря на уже имеющуюся перегрузку сердца объемом циркулирующей крови в виде растяжения ткани предсердий и низкой плазменной осмоляльности.
Патогенетически водно-электролитный гомеостаз находится главным образом под контролем почечной регуляции, являющейся наиболее уязвимым местом натрий-калиевого гомеостаза. Клинические эффекты высвобождения АДГ — это жажда и увеличение потребления воды. Ангиотензин II также вносит свою лепту, стимулируя мозговой «центр жажды» и способствуя высвобождению АДГ. В физиологических условиях гиперактивация нейромедиаторных систем исключается разнонаправленностью их действия, а при ХСН возникают условия для возникновения отеков, на фоне гипотонии и гипоосмоляльности. Правда стоит отметить, что по экспериментальным данным были отмечены различные механизмы, лежащие в основе активации РААС и СНС с одной стороны и системы вазопрессина и предсердных пептидов с другой стороны
Транзиторное снижение почечной функции и непосредственно почечное повреждение неизбежно способствуют повышению уровня калия, нивелируемое до поры до времени принимаемыми петлевыми и/или тиазидными диуретиками. Однако стоит отметить, что предпочтительнее будет выбор, сделанный в пользу препарата Торасемида, который по сравнению с Фуросемидом способствует меньшей активации РААС и опосредует меньшее выведение калия из организма.
Острая сердечная недостаточность
Острая сердечная недостаточность (ОСН), являющаяся следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объёмов крови, проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком лёгких, острой почечной недостаточностью.
Острая сердечная недостаточность чаще бывает левожелудочковой и может проявляться в виде сердечной астмы, кардиогенного отёка лёгких или кардиогенного шока.
Осложнения и прогноз
Ни один кардиолог не даст 100% прогноз о дальнейшем развитии патологии и последствиях, которые может спровоцировать сердечно-легочная недостаточность. В каждом отдельном случае это будет индивидуальным и зависеть от того в насколько тяжелой форме болезнь, есть ли сопутствующие патологии, сколько лет пациенту, как его организм реагирует на терапию, какой образ жизни он ведет и многое другое. Зачастую при таком патологическом процессе не стоит рассчитывать на благоприятный прогноз.
Интересно! В ряде стран Европы и США лидирующую позицию по госпитализации пожилых людей занимает именно сердечно-легочная недостаточность.
У тех, кто перенес инсульт или инфаркт с синдромом сердечно-легочной недостаточности шансы выжить ничтожно малы. Любые патологические изменения в работе легких и сердца всегда протекают тяжело, лечатся сложно и имеют неблагоприятный прогноз с частыми летальными исходами. Поэтому те, кто страдает от стенокардии, ИБС и гипертонии должны не запускать патологию, чтобы не спровоцировать приступ сердечно-легочной недостаточности.
Профилактика
К профилактике первичного типа сердечно-легочной недостаточности относят своевременное распознавание патологии и в ускоренном лечении первопричины их возникновения. Важно убрать все провоцирующие факторы из жизни, как:
- курение;
- неправильный и малоподвижный образ жизни;
- несбалансированный рацион;
- пагубные привычки.
За своим здоровьем нужно следить всегда, а не только, когда проблема встанет остро. Гармоничный вес человека дает малую нагрузку на сердце, не изнашивания его. Снижен риск тромбоза, и это все зависит от питания и физической активности. Чем ее больше, тем крепче организм. Но без фанатизма, избыток тренировок и излишние усилия могут привести к не менее печальным последствиям, чем их отсутствие.
При намеке на сердечную или легочную патологию не затягивать с визитом к врачу. Если есть диагностированные патологии в этих системах, нужно регулярно проходить все необходимые обследования и анализы, чтобы следить за тенденцией развития болезни и эффективностью выбранной терапии.