Панкреатит серьезное заболевание, приводящее к нарушениям работы поджелудочной железы. Чтобы избежать формирования тяжелых осложнений, способных иногда приводить к смерти больного, нужно сразу обращаться за помощью к врачам и начинать терапию.
медикаменты при панкреатите
Сегодня используются для лечения панкреатита различные медикаменты, способные облегчить самочувствие больного и не допустить развитие неблагоприятных последствий.
Симптомы панкреатита
Поджелудочная железа синтезирует пищеварительные ферменты и гормоны, регулирующие белковый, жировой, углеводный обмены – инсулин, глюкагон, соматостатин. Орган имеет продолговатую форму и расположен в верхней части живота, позади желудка, тесно контактирует с двенадцатиперстной кишкой. Весит железа около 70 г, длина колеблется от 14 до 22 см, ширина – от 3 до 9 см, толщина – 2-3 см.
Воспаление поджелудочной может протекать в острой и хронической формах, клинические проявления которых различны. Острый панкреатит смертельно опасен, поскольку токсины могут спровоцировать некроз тканей железы и других органов, инфицирование, гнойные процессы. Даже при своевременно начатом лечении современными средствами летальность составляет 15%.
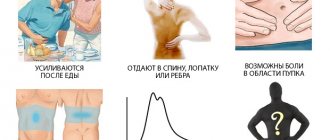
Четко выраженной клинической картины при остром панкреатите нет, поэтому для точной диагностики необходимы дополнительные обследования. При острой форме заболевания в поджелудочной нередко образуются ложные кисты, которые вызывают боли в других органах, нарушают продвижение пищи по желудку и кишечнику. Кроме того, патология проявляет себя следующими симптомами:
- острая боль вверху живота, отдающая в левую сторону, спину;
- тошнота;
- рвота с желчью, не приносящая облегчения;
- вздутие живота;
- обезвоживание;
- может развиться желтуха, сопровождающаяся пожелтением кожи, темной мочой, светлым калом;
- в некоторых случаях появляются синюшные пятна возле пупка или с левой стороны живота, иногда с желтым оттенком.
При хроническом воспалении в поджелудочной происходят необратимые изменения. Она сморщивается, протоки сужаются, клетки замещаются соединительной тканью, из-за чего орган перестает исполнять свои функции, происходит снижение синтеза пищеварительных ферментов, гормонов. Для хронического панкреатита характерна смытая клиническая картина, его симптомы легко можно спутать с другими болезнями пищеварительной системы.
Заболевание развивается постепенно и долго не дает о себе знать. Патология проявляет себя постоянной или периодической болью в животе, возле левого подреберья, может отдавать в поясницу. Болезнь сопровождает тошнота, рвота, отрыжка, изжога, неприятный кислый вкус во рту. Понос может чередоваться с запорами, вместе с калом выходят частицы непереваренной пищи. Возможна резкая потеря веса, появление сосудистых пятен. Поскольку поджелудочная синтезирует инсулин, хронический панкреатит нередко сопровождается сахарным диабетом.
Классификация
Панкреатит классифицируется на 2 основные группы: хронический и острый. Это не стадии одного и того же заболевания. Это два разных воспаления поджелудочной. Лечение может быть назначено только после пройденного обследования.
Острый панкреатит
Острая фора панкреатита — это внезапное сильное воспаление поджелудочной, которое может привести к некрозу. Это очень тяжелое заболевание, во всем мире до сих пор сохраняется высокий процент смертности от этого заболевания. Основной причиной является употребление алкоголя. При этом оно чаще диагностируется не у хронических любителей спиртного, а у людей, которые достаточно редко употребляют алкоголь или вообще сделали это впервые. Намного реже панкреатит возникает в результате приема некачественной пищи.
Часть железы погибает сразу, а в соседних тканях формируются участки с признаками гнойного воспаления. Ферменты, которые вырабатываются здоровыми клетками, усугубляют процесс разрушения органа. Это заболевание требует своевременной мед.помощи.
Хронический панкреатит
Хроническая форма панкреатита — это большая группа заболеваний, которые могут протекать длительный промежуток времени бессимптомно. Для жизни человека данное заболевание особой угрозы не представляет. Но при обострении может ухудшиться качество жизни пациента Хроническая форма может прогрессировать из-за таких причин, как:
- Билиарнозависимый (причина в нарушении работы поджелудочной);
- На фоне приема препаратов;
- При злоупотреблении алкоголем;
- Из-за нарушенного метаболизма.
Медикаментозное лечение панкреатита у взрослых
Обнаружив у себя симптомы, типичные для воспаления поджелудочной, необходимо срочно обратиться к доктору и пройти исследования. Затем, по результатам полученных анализов врач назначит схему лечения. Она предусматривает действия, направленные на:
- купирование болевых симптомов;
- снятие воспалений в поджелудочной и близлежащих органах;
- устранение симптомов, сопровождающих ферментную недостаточность поджелудочной железы;
- профилактику осложнений.
Чем раньше приступить к лечению, тем больше шансов на успех. Все лекарства от панкреатита у взрослых следует употреблять по указанию врача в назначенной дозировке. Для лечения поджелудочной железы выписывают спазмолитики, антациды, антиферментные препараты, Н-2 блокаторы. Хорошо помогают средства, содержащие полипептид апротинин. Параллельно с приемом лекарств назначают процедуры для очищения организма от панкреатических ферментов, диету.
Особенности лечения
Медикаментозное лечение болезни поджелудочной основано на применении ферментов в различных сочетаниях. При этом очень важно правильно рассчитать дозировку, а также строго ее соблюдать. Врач ежедневно пересматривает данный тип лечения, чтобы успеть внести необходимые поправки.
Врач может назначить препараты в виде гранул или же капсул.
Лечение с применением препаратов помогут больному избавиться от симптоматики, которая сопровождает панкреатит. Одним из этих симптомов является расстройство кишечника, которое, как правило, возникает в связи с нарушением всасывания липидов.
Спазмолитики при панкреатите
Для устранения боли при воспалительных процессах применяют спазмолитики. Они расслабляюще действуют на гладкую мускулатуру, что облегчает вывод ферментов по протокам из поджелудочной. Спазмолитики – временная мера: как только их действие закончится, боль вернется, поэтому основная терапия должна быть направлена на нормализацию работы органа. Во время обострения врач назначает внутримышечные или внутривенные инъекции, реже – подкожные. При хроническом воспалении применяют таблетки.
Для устранения болей нередко назначается Но-Шпа (Венгрия) или его аналог Дротаверин. Активное вещество этих препаратов – дротаверина гидрохлорид. Средство снимает спазмы мышц пищеварительного тракта, мочевой системы, желчевыводящих путей, желчного пузыря, сосудов головного мозга. Действие лекарства после перорального употребления наступает через четверть часа, после укола – на второй минуте. При остром воспалении железы назначают:
- для внутримышечных инъекций: 2 мл раствора за раз;
- при внутривенном уколе 2 мл средства разбавляют 8-10 мл физиологического раствора натрия хлорида, вводят медленно на протяжении пяти минут;
- таблетки: средняя дневная доза – 80 мг, максимальная суточная доза – 240 мг.
Эффективно устраняет боль Папаверин, активное вещество которого аналогично названию препарата. Лекарство расслабляет гладкую мускулатуру органов пищеварительной мочеполовой и дыхательной систем, устраняет спазм клапана, который отвечает за отток сока из поджелудочной. Выпускают средство в виде таблеток, свечей, инъекций разные производители. Дозировка лекарства для взрослых:
- таблетки: 40-60 мг 3-4 раза в сутки, максимальная суточная доза – 0,6 г;
- подкожные и внутримышечные уколы при панкреатите: 0,5-2 мл двухпроцентного раствора, максимальная разовая доза – 5 мл, суточная – 15 мл.
Платифиллин снижает спазмы мышц брюшной полости, понижает тонус гладкой мускулатуры желчных протоков и желчного пузыря. Выпускают спазмолитик в виде таблеток или инъекций разные производители. Для купирования острых болей назначают уколы: раствор вводят подкожно 1-2 мл два-три раза в сутки, максимальная суточная доза – 15 мл, разовая не больше 5 мл.
Атропин расслабляет гладкую мускулатуру пищеварительной системы, блокирует чувствительность к ацетилхолину – нейромедиатору, который осуществляет нервно-мышечную передачу сигналов. Выпускают в виде таблеток и инъекций разные производители. Для снятия острой боли вводят подкожно 1 мл 0,1% раствора атропина сульфата два-три раза в день. Препарат возбуждающе действует на нервную систему, сердце, поэтому применять следует осторожно под наблюдением врача.
Группы лекарственных средств
Чем лечить панкреатит? В период обострения заболевания используются препараты, способные быстро снять боли и остановить развитие воспалительного процесса. Основными видами лекарственных средств являются:
- болеутоляющие;
- антибиотики;
- антациды;
- ферменты;
- антиферментные препараты;
- нестероидные противовоспалительные средства;
- антисекреторные.
В период обострения, помимо лекарств, больные обязательно пьют витаминные комплексы. Они должны включать витамины А, В, Е, К. Они обеспечивают восстановление нарушенных процессов пищеварения, нормализуют отток желчи. Важно помнить, что панкреатит – неподдающееся абсолютному излечению заболевание, поэтому лечебные препараты иногда приходится принимать годами.
Касается это прежде всего средств, предназначенных для восстановления функциональных возможностей панкреаса и нормализации работы пищеварительного тракта. Лекарственную терапию в обязательном порядке дополняют специальной диетой. Нарушение рациона способно спровоцировать повторное обострение патологии.
Ферменты и антиферментные препараты при панкреатите
Для нормализации кислотности желудочного сока доктор прописывает лекарства, содержащие вещества, которые заменяют пищеварительные ферменты, вырабатываемые поджелудочной железой. Это амилаза, способствующая переработке крахмала в сахара, а также протеаза и липаза (первая расщепляет соединения между аминокислотами в белках, вторая – жиры). Ферментные препараты при панкреатите поддерживают работу поджелудочной железы, позволяют избежать ее истощения, качественно переварить пищу, избавиться от поноса, тошноты, вздутия живота, метеоризма.
Для лечения поджелудочной выписывают ферментные лекарства, содержащие панкреатин. Он расщепляет жиры, белки и углеводы, заменяя амилазу, липазу, протеазу:
- Фестал. Кроме панкреатина в составе – гемицеллюлоза, экстракт бычьей желчи. Лекарство способствует не только перевариванию и всасыванию пищи, но и распаду клетчатки, улучшению выделения желчи, активизирует липазу. Доза: 1 драже в день после или во время приема пищи.
- Креон. Форма выпуска – капсулы 150, 300, 400 мг панкреатина. Дозировка зависит от клинической картины заболевания, принимают во время или после трапезы.
- Панзинорм 10000 и 20000. Выпускают в капсулах, пьют по 1 таблетке во время еды трижды в день.
- Дигестал. Форма выпуска – драже. Принимают после или во время трапезы 1-2 шт. три раза в день.
- Мезим 10000 и 20000. Выпускают в таблетках, капсулах, драже. Принимают перед или после трапезы по 1-2 шт. один-три раза в день.
При отеке поджелудочной железы следует подавить ее активность. Для этого доктор назначает внутривенное введение антиферментных препаратов. Среди них следует выделить Контрикал или его аналог Апротинин. Они инактивируют протеиназу, оказывают тормозящее действие на калликреин-кининовую систему – группу белков, которые принимают активное участие в воспалительных процессах, свертывании крови, возникновении боли.
При интенсивной боли
Когда воспаляется железа, у больного появляются сильные болевые ощущения с левого бока под ребрами, в верхней части живота. Дискомфорт бывает настолько невыносимым, что невозможно стоять, сидеть, говорить, дышать. Бывает, что болевой синдром затрагивает спину, между лопатками, поясницу. Эти зоны указывают на то, какой участок органа поражен.
ибупрофен
Для устранения болевого синдрома используются такие препараты при панкреатите:
- нестероидная группа – Парацетамол, Ибупрофен;
- анальгетики сильного действия – Баралгин, Анальгин.
Чтобы снять боль при невыносимых ее проявлениях, прописывают наркотические анальгетики, которые вводятся внутримышечно:
- Бупренорфин.
- Трамадол.
Обезболивающие таблетки запрещено употреблять постоянно, даже при отсутствии в них наркотических веществ и они не вызывают привычку.
Обезболивающие препараты спазмолитики используются, когда необходимо снять спазмы и облегчить ферментные выведения:
обезболивающие препараты при панкреатите
- Дротаверин.
- Спазмалгон.
- Но-шпа.
- Спазмол.
- Риабал.
Эти медикаменты при болезни оказывают следующее влияние:
- облегчают состояние пациента благодаря устранению боли;
- снижают нагрузку на орган, способствуя улучшению выхода эффектов пищеварения.
Помогут победить болезнь средства, которые предупреждают либо ослабляют действие ацетилхолина, холиномиметических средств.
Медикаменты препятствуют патологическим импульсам в нервных узлах и мозгу.
Рабочий ход ЖКТ приходит в норму:
- Атропин.
- Хлорохин.
- Спазмолитин.
- Платифиллин.
Антациды
Воспаленная поджелудочная железа заставляет желудок выделять большое количество соляной кислоты. Повышенная кислотность разъедает окружающие ткани, вызывает сильные боли, нейтрализует работу пищеварительных ферментов. Чтобы улучшить действие ферментных препаратов и не допустить повреждений стенок желудка, врачи прописывают антациды, задачей которых является нейтрализовать соляную кислоту. Лекарства этой группы характеризуются обволакивающим действием, защищают от вредоносных воздействий, улучшают синтез гидрокарбонатов, предотвращают метеоризм.
Основными действующими веществами антацидов, которые используют при лечении воспаленной поджелудочной, являются соединения магния и алюминия. Такие препараты снижают уровень соляной кислоты, обладают желчегонным, местным анестезирующим действием, имеют слабительный эффект, улучшают желчеотделение, устраняют газообразование. Лекарства в виде таблеток перед употреблением следует измельчить или тщательно разжевать. Для стабилизации кислотно-щелочного баланса назначают следующие средства:
- Гель Алмагель. Взрослым назначают принимать 1-2 ч.л. в день за полчаса до приема пищи и перед сном. Максимальная суточная доза – 16 ч.л. Курс лечения –2-3 недели.
- Суспензия и таблетки Маалокс. Обладает обезболивающим действием, купируя боль в верхних отделах ЖКТ. Дозировка – 2-3 таблетки или 15 мл суспензии спустя час после приема пищи и перед сном. Курс лечения – 2-3 месяца.
- Таблетки Гастрацид. Дозировка: 1-2 таблетки 4 раза в день после трапезы и перед сном. Курс терапии не дольше трех недель.
- Таблетки Алюмаг. Пить через 1,5 часа после еды. Курс лечения – месяц.
- Гель и таблетки Палмагель. Дозировка: 2-3 таблетки или 5-10 мл суспензии через полтора часа после еды. Курс терапии 2-3 месяца.
Средства с антиферментным эффектом
Иногда человек должен принимать средства с антиферментным эффектом. Они способствуют подавлению выработки пищеварительных ферментов, поскольку их излишняя активность способна становиться причиной ухудшения состояния воспаленных тканей панкреаса.
Благодаря снижению выработки пищеварительных ферментов решаются следующие проблемы: уменьшается интоксикация организма, снижается болезненность, улучшается общее самочувствие больного, минимизируется вероятность развития отека и некротизации тканей поджелудочной железы.
Питание при панкреатите в период обострения
В группу препаратов входят:
- Контрикал;
- Гордокс;
- Трасколан;
- Трасилол;
- Ингитрил.
Трасколан и Ингитрил часто назначаются при развитии болевого шока, а также при перитонитах. Препараты способны вызывать сильный аллергический ответ, противопоказаны при повышенной свертываемости крови.
Н2-блокаторы
При лечении панкреатита одновременно с антацидами обязательно назначают ингибиторы секреции – блокаторы Н2-гистаминовых рецепторов. Эти препараты делают нечувствительными к гистамину рецепторы клеток желудка, которые вырабатывают соляную кислоту. Это снижает ее синтез и поступление в просвет желудка, что способствует лечению панкреатита. Этим действие блокаторов на организм не ограничивается: ингибиторы секреции делают слизистую желудка более устойчивой к агрессивным факторам, способствуют ее заживлению.
Н2-блокаторы принимать следует осторожно, в строго указанной врачом дозировке, поскольку они могут вызывать немало побочных эффектов. Больше всего осложнений дают лекарства 1 поколения. Для лечения воспаленной поджелудочной назначают следующие препараты:
- Циметидин. Средство принимают перед или во время еды. Максимальная концентрация в крови наблюдается через 2 часа. Это препарат первого поколения, поэтому может спровоцировать много побочных эффектов со стороны разных органов. Среди них – понос, метеоризм, головные боли, поражения центральной нервной системы, изменения в составе крови, снижение иммунитета. Спустя сутки из организма выходит 48% действующего вещества.
- Ранитидин. Препарат относится ко второму поколению. Его активность в 60 раз превышает действие Циметидина. Лекарство принимают вне зависимости от пищи. Средство дает меньше осложнений, характеризуется более продолжительным действием. Быстро всасывается в кровоток, максимальная концентрация наблюдается спустя 2 часа. Сорок процентов действующего вещества выходит из организма спустя сутки.
- Таблетки Фамотидин. Препарат третьего поколения, поэтому намного эффективней Ранитидина, отличается меньшим количеством побочных эффектов и переносится хорошо. Средство можно принимать независимо от приема пищи. Максимальный уровень наблюдается через час, период полувыведения – 3,5 часа, эффективность длится 12 часов.
Последние исследования показали, что блокаторы Н2-гистаминновых рецепторов имеют немало недостатков. Они неспособны удержать нужный уровень кислотности больше 18 часов, после лечения случается немало рецидивов, организм быстро привыкает к лекарству и способен ему противостоять, а к приему препаратов возникает привыкание. Самым большим недостатком блокаторов является то, что их применение может спровоцировать развитие панкреатита или его обострение.
Назначение препаратов
Для начала терапии патологии врачом после соответствующего обследования назначается схема медикаментозного лечения, которая зависит от тяжести протекания болезни и общего самочувствия больного. Общей схемы лечения не существует, каждому пациенту курс лечения подбирается индивидуально.
Для начала, в острый период панкреатита, надо обязательно соблюдать постельный режим, в связи с этим при отягощенной форме острого течения терапия проходит только в стационаре. При несоблюдении данного обязательного правила можно довести заболевание до нарушения жизненно важных функций.
В течение первых трех дней острого периода рекомендуется отказаться от приема пищи и употреблять только жидкость, для недопущения обезвоживания организма и для скорейшего вывода токсических веществ из организма.
Для облегчения общего состояния пациента при сильных болях назначается терапия медикаментами. Комплексное лечение включает прием нескольких видов медикаментов для избавления от различной симптоматики заболевания и восстановления функциональности поджелудочной железы.
Из препаратов для терапии острого панкреатита можно выделить антибиотики, антиферментные средства, обезболивающие препараты и лекарства, снимающие спазмы. При хроническом панкреатите в схему лечения обычно входят ферментные препараты, лекарства для снятия спазмов, противовоспалительные препараты. Кроме этого, обязательно употребляют средства, оказывающие желчегонный, обволакивающий эффект, и проводится витаминная терапия. Врач-диетолог определит режим питания и назначит диету, которая должна обязательно соблюдаться в домашних условиях.
Для терапии патологии принимаются такие группы препаратов:
- препараты от спазмов и оказывающие анальгезирующее воздействие;
- ферментные и антиферментные средства;
- антациды;
- препараты седативного воздействия;
- H2-блокаторы гистаминовых рецепторов.
Когда в патологию вовлекаются железы, которые отвечают за синтез инсулина, в курс лечения еще включают инсулиновые средства.
Следует обязательно следовать рекомендациям врача, если неправильно лечить острое течение панкреатита, он способен перейти в хроническое течение.
Ингибиторы протонной помпы
В последнее время блокаторы Н2-гистаминовых рецепторов стали вытеснять более эффективные и безопасные препараты – ингибиторы протонной помпы (ИПП). Их действие направлено на блокирование работы ферментов, известных под названием «протонная помпа», которые непосредственно участвуют в синтезе соляной кислоты. Преимуществом ИПП в том, что к ним не возникает привыкания после отмены, они неспособны спровоцировать развитие панкреатита, вызывают малое количество побочных реакций.
Все ингибиторы протонной помпы – производные бензимидазола, поэтому характеризуются одинаковым механизмом действия. Действующее вещество препаратов избирательно накапливается в секреторных канальцах, где под влиянием высокой кислотности преобразуется и активизируется, блокируя работу фермента. ИПП способны на протяжении суток контролировать синтез соляной кислоты вне зависимости от того, что стимулирует ее выделение.
Самым изученным средством этой группы является Омепрозол, однократный прием которого обеспечивает быстрое угнетение синтеза соляной кислоты. При остром воспалении поджелудочной препарат назначают в дозировке 20 мг раз в сутки, при рецидивирующем – 40 мг/сутки, хроническом – 60 мг/сутки. После употребления Омепрозола выработка соляной кислоты снижается на 50%. Снижение кислотности начинается через 2 часа, максимальный эффект наблюдается на четвертые сутки.
Эффективным лекарством при панкреатите является Пантопразол, который продается под названиями Нольпаза, Санпраз, Ульсепан. Пантап. Препарат эффективен вне зависимости от приема пищи, но лучше принять за 10 минут до трапезы. Максимальная концентрация лекарства в крови наблюдается через 2, 5 часа, эффект длится сутки. Длительность курса лечения определяет врач.
- Заколка для волос твистер
- Грудной остеохондроз — симптомы и признаки. Проявления остеохондроза грудного отдела позвоночника и лечение
- Пирог с капустой в духовке: рецепты с фото
Для лечения панкреатита в качестве комплексной терапии используют Рабепразол (аналоги – Париет, Разо, Хайрабезол). ИПП начинает подавлять выработку соляной кислоты на протяжении часа после приема лекарства. Максимальное снижение уровня кислотности в желудке фиксируется спустя два-четыре часа после первой дозы, стабильный эффект через 3 дня лечения. В первые сутки показатель кислотности уменьшается на 61%, на восьмой день лечения – на 88% от первоначальных чисел.
Лучшее лекарство для поджелудочной железы: отзывы
Ниже можно ознакомиться с отзывами пациентов, которые столкнулись с болезнями поджелудочной железы.
Лучшее лекарство для поджелудочной железы, отзывы:
Олег. Я работаю в мужском коллективе, поэтому нередко после работы идем отмечать дни рождения, юбилеи, праздники. Естественно, без алкоголя, жирных продуктов не обходится. Закусываем водку жирным мясом, шашлыком и различными нарезками из колбасы. К сожалению, возраст уже не тот, поэтому приходится иногда себя контролировать, и отказываться от подобных празднований. Недавно случилось обострение панкреатита, поэтому лежал в стационаре на протяжении 10 дней. Делали уколы с папаверином, вводили препараты, которые улучшают работу поджелудочной железы. Для нормализации работы печени назначили Гепабене, для поджелудочной железы принимал Креон и Панкреатин. Сейчас стараюсь придерживаться диеты, не употреблять жирных продуктов, и тем более алкоголь.
Ольга. Из-за лишнего веса и проблем с инсулином, возникла боль в зоне поджелудочной железы. Возможно заболевание возникло гораздо раньше, но дало о себе знать только сейчас. Два раза в год ложусь на стационар, лечу поджелудочную вместе с печенью. Для этих целей принимаю гепатопротекторы, ферменты и обезболивающие препараты. К сожалению, невозможно полностью вылечить поджелудочную железу, если не контролировать свое питание и не привести в норму вес. Рекомендую пациентам, страдающим поджелудочной железой, сесть на диету, и уменьшить вес. Скорее всего, состояние нормализуется, и все системы, включая поджелудочную железу, будут работать гораздо лучше. Я никого не призываю придерживаться сыроедения, так как оно тоже вредно при панкреатите. Стоит потреблять меньше жирных продуктов, а также полностью отказаться от жареного.
Светлана. Столкнулась с панкреатитом поджелудочной железы впервые, и если честно, шокирована. Недуг сопровождается ужасным самочувствием, рвотой, тошнотой и постоянной болью. Вынуждена была обратиться к доктору, обследование меня привело в ужас. Пришлось глотать зонд, для обследования желудка, и делать УЗИ. Сейчас принимаю ферменты, сижу на диете. Для уменьшения болезненных ощущений назначали папаверин, а также нестероидные противовоспалительные препараты. Боль уменьшилась, но в целом планирую пересмотреть свой рацион питания, перейти на ПП.
Пилюли
Полезно будет прочитать следующие статьи на нашем сайте:
- Лучшие рецепты напитков для похудения
- Как приготовить домашний диетический майонез?
- Самая простая диета для ленивых
- Диета 6 каш: меню на неделю
- Особенности грейпфрутовой диеты
При заболеваниях поджелудочной железы назначают не один единственный препарат, а применяют комплексную терапию, которая направлена на усиление оттока ферментов, а также снятие спазма.
Прочие лекарства при панкреатите
В некоторых случаях при хроническом воспалении поджелудочной врачи прописывают седативные препараты, которые успокаивающе действуют на нервную систему, снижают эмоциональное напряжение. Эти средства не только снижают депрессию, но и усиливают эффект обезболивающих лекарств при панкреатите. Среди таких препаратов можно выделить:
- Доксепин;
- Амитриптилин;
- Глицин;
- Фенибут.
При воспалении поджелудочной железы доктор может назначить гормональную терапию. Для подавления выработки поджелудочного и желудочного сока применяют Октреотид – аналог гормона соматостатина, который используют для лечения опухолей. Кортикостероиды (напр., Преднизолон) прописывают, если хроническое воспаление было спровоцировано аутоиммунным заболеванием. Гормональная терапия в течение определенного отрезка времени, поскольку продолжительное лечение может спровоцировать немало побочных эффектов.
При хроническом панкреатите нередко наблюдается расстройство пищеварения, сопровождающееся диареей. Ферментная недостаточность замедляет переваривание пищи, из-за чего еда задерживается в ЖКТ, и в ней поселяются бактерии, вызывающие процессы гниения, провоцируя понос и метеоризм. С этой проблемой способны справиться сорбенты. Смекта при панкреатите нейтрализует эти процессы, устраняя дискомфорт и стабилизируя стул. Препарат создает на слизистой защитную оболочку, обволакивает токсины и бактерии и выводит их наружу вместе с калом.
Антибиотики используют для уничтожения патогенных бактерий, которые спровоцировали инфекционные осложнения: разрыв протока поджелудочной, застой желчи, воспаление желчных протоков, появление кист, бактериальные инфекции. Препараты при остром панкреатите назначают в инъекциях, поскольку при обострениях следует действовать быстро. Антибиотики следует принимать только по указанию врача, поскольку они сами по себе способны повредить клетки поджелудочной и спровоцировать ее воспаление. Среди таких препаратов следует выделить:
- Цефтриаксон, Цефотаксим из группы цефалоспоринов;
- Амоксиклав из группы пенициллинов;
- Тиенам из группы тиенамицинов;
- Ампиокс – комбинированное лекарство из антибиотиков Ампициллина и Оксациллина;
- Ванкомицин из группы трициклических гликопептидов.
Чтобы не допустить отека поджелудочной, вывести лишние ферменты и яды из организма, врачи назначают диуретики – мочегонные средства. При панкреатите прописывают Фуросемид и Диакарб в сочетании с препаратами калия. Пить диуретики следует строго по указанию врача, поскольку неправильное применение может разрушить клетки поджелудочной железы, спровоцировать рост креатинина и мочевины в крови, сильное снижение артериального давления и другие реакции.
Советы
Все многочисленные советы врачей сводятся к одному: любую болезнь предупредить легче, чем лечить. Необходима профилактика заболеваний.
Рекомендуется:
- своевременно лечить болезни печени и желудка;
- соблюдать режим дня – принимать пищу в определенное время, высыпаться;
- тщательно пережевывать пищу, не торопиться за едой;
- питаться небольшими порциями;
- отказаться от вредных привычек.
Самые лучшие лекарства не помогут, если больной не соблюдает диету и злоупотребляет спиртным. Эти простые меры вполне способны предотвратить воспаление поджелудочной железы.
Особенности приема лекарств при панкреатите
Схему лечения должен назначить врач и разъяснить, какие лекарства для поджелудочной железы нужно пить после, какие – во время трапезы. Например, ферментные лекарства при панкреатите пьют одновременно с принятием пищи, тогда как антибиотики – после, ингибиторы протонного насоса – раз в день. Обезболивающие можно принимать при необходимости в любое время, точно соблюдая указанную в инструкции дозировку.
Все таблетки при панкреатите нужно запивать большим количеством чистой питьевой воды. Во время болезни категорически запрещен алкоголь, токсины которого разрушающе действуют на все клетки организма, в том числе – на поджелудочную железу. Сочетание лекарств с этанолом усилит нагрузку на печень, почки, другие органы пищеварительного тракта, приведет к серьезным осложнениям.
Любое лекарственное средство способно вызвать побочные эффекты и имеет противопоказания, поэтому перед употреблением необходимо прочитать инструкцию и сообщить доктору о любых хронических заболеваниях. Если лекарство при панкреатите спровоцировало осложнения и серьезные побочные эффекты, его следует сразу отменить, заменив средством с другим действующим веществом.
Продолжительность курса лечения каждым конкретным препаратом назначает врач. Например, антибиотики нельзя пить дольше двух недель, поскольку у бактерий появляется привыкание и лекарства становятся неэффективными. Прерывать назначенную терапию нельзя, поскольку это не только может снизить эффективность лечения, но и спровоцировать рецидив заболевания.
Чтобы лечение было эффективным, обязательно следует придерживаться диеты. При острой форме заболевания в первые два дня показана голодовка, после чего можно начать употреблять низкокалорийные блюда. Запрещены жирные, острые, соленые, перченые, копченые продукты, другие блюда, стимулирующие выделение желудочного сока, газообразование в кишечнике. При хронической форме заболевания их употребление тоже ограничить. Блюда готовить следует на пару, можно тушить, варить, запекать. Принимать пищу небольшими порциями 5-6 раз в день.
Как быстро избавиться от болевого синдрома
Первое правило, которое нужно соблюдать при возникновении приступа острой боли поджелудочной железы – немедленно вызвать скорую помощь.
- Если панкреатит хронический, каждый последующий приступ увеличивает риск развития некротических процессов, приводящих к полной дисфункции органа.
- Если же приступ случился впервые, только специалисты могут подтвердить или опровергнуть воспаление поджелудочной железы.
Боль при приступе обычно очень сильная, поэтому ждать, сложа руки, не стоит. Больному необходимо лечь на спину, если комфортно – согнуть ноги в коленях. К области с обостренными болезненными ощущениями прикладывают грелку со льдом, если под рукой ее нет – можно просто взять любой продукт из морозильной камеры. Прикладывается грелка на 20 минут, затем на несколько минут она убирается, если боль по-прежнему сильная, процедура повторяется.
Следующий этап экстренной помощи при приступе боли в поджелудочной железе – прием обезболивающих препаратов. Если панкреатит имеет хроническую форму, в аптечке больного обязательно должны быть средства, назначенные врачом на случай приступа. Если нет, можно воспользоваться такими лекарствами: Но-шпа, Мезим, Панкреатин. До прохождения боли или приезда скорой помощи не рекомендуется вставать с кровати.
Совет! Врачи говорят, что для снятия приступа требуется три вещи: холод, голод и покой. Первым является грелка со льдом, вторым – отказ от пищи, третьим – лежачее положение больного до прохождения боли.
Как ставят диагноз панкреатит
Пациент должен сделать несколько обязательных исследований, прежде чем ему поставят диагноз панкреатит. Основное – это УЗИ органов брюшной полости и анализ на определение количества ферментов в кале.
- Во время приступов боли возможно повышение уровня амилазы в плазме крови, лейкоцитов крови и С-реактивного белка
- При подозрении на хронический панкреатит обязательно определение фекальной эластазы-1
- УЗИ показывает уменьшение размеров органа, деформацию контуров, кистозные образования и кальцификаты
- В качестве уточняющего метода возможна магнитно-резонансная томография (МРХПГ)
Обратите внимание: признаки диффузных изменений поджелудочной железы на УЗИ не являются основанием для постановки диагноза хронический панкреатит. Об этом говорится в российских клинических рекомендациях.
Почему вашему желудку не нужны ферменты? Рассказы о незаменимости ферментов для желудка – красивый маркетинговый ход и только.
Лекарства для защиты клеток
В целях восстановления клеток печени принимают таблетки: «Эссенциале Форте». Средство употребляется вместе с назначением лекарств-антибиотиков.
Этот препарат принимают трижды в день по 1 капсуле во время еды. Фосфолипиды, присутствующие в составе, восстанавливают и защищают клетки. «Эссенциале Форте» хорошо сказывается на метаболизме, имеет немного побочных эффектов, передозировка не угрожает здоровью.
Имеются следующие аналоги:
- «Эссливер Форте»;
- «Резалют про».