Воспаление легких или пневмония — одно из наиболее распространенных острых инфекционно — воспалительных заболеваний человека. Причем, понятие пневмонии не включает различные аллергические и сосудистые заболевания легких, бронхиты, а также нарушения функций легких, спровоцированные химическими или физическими факторами (травмы, химические ожоги). Особенно часто возникают пневмония у детей, симптомы и признаки которой достоверно определяются только на основании данных рентгена и общего анализа крови. Пневмония среди всей легочной патологии у детей раннего возраста составляет почти 80%. Даже с учетом внедрения прогрессирующих технологий в медицине — открытием антибиотиков, усовершенствованными методами диагностики и лечения — до сих пор это заболевание входит в десятку самых частых причин смерти. По статистическим данным в различных регионах нашей страны заболеваемость пневмонией у детей составляет 0,4- 1,7%.
Виды детской пневмонии
В зависимости от локализации очагов воспаления пневмония может быть:
- долевой;
- сегментарной;
- правосторонней;
- левосторонней;
- двусторонней.
По форме выделяют внебольничные (домашние), госпитальные и врожденные воспаления легких. Реже всего встречается атипичная детская пневмония, вызванная микоплазмой. Отдельно классифицируется пневмония, характерная для больных с иммунодефицитными состояниями.
Наиболее часто встречаются следующие виды воспаления легких:
- очаговая бронхопневмония;
- долевая крупозная пневмония (пневмококковая);
- сегментарная (полисегментарная) бронхопневмония;
- интерстициальная острая.
При этом каждый из видов пневмонии может подразделяться на неосложненную и осложненную. Эта форма иногда влечет за собой более серьезные заболевания, такие как выпотной плеврит, деструкцию легких и т. д.
По продолжительности течения заболевания пневмония может быть:
- остро текущая (длительностью до 4 недель);
- затяжная (констатируется в том случае, когда воспалительный процесс в легких продолжается более 4-х недель).
Любая недолеченная пневмония, особенно у детей до 3 лет, становится хронической. Эта форма характеризуется необратимыми изменениями в бронхиальном дереве и постоянными рецидивами.
Виды детской пневмонии
Пути заражения и группа риска
Пневмония может развиваться у ребенка по разным причинам, самыми частыми из которых являются вирусы и бактерии:
- грамположительные;
- грамотрицательные;
- вирусы гриппа, аденовируса, парагриппа.
Кроме этого развитию воспалительного процесса в легочной ткани могут способствовать микоплазмы, грибки, травмы грудной клетки, аллергические реакции, ожоги дыхательных путей.
Группа риска
Пневмония редко развивается, как самостоятельное заболевание, чаще всего это осложнение не долеченных ОРВИ или других инфекций вирусной и бактериальной природы. Страдают от воспаления легких в большинстве случаев дети, так как иммунная система у них сформирована не окончательно и организм не может противостоять возбудителям. Предрасполагающими факторами к развитию пневмонии являются хронические состояния или неблагоприятные условия проживания, а именно:
- запущенный бронхит и бронхиолит;
- обструкция дыхательных путей;
- аллергические реакции;
- вдыхание химических паров, моющих средств, стирального порошка, домашней пыли и плесневого грибка;
- пассивное курение – когда родители курят в помещении, где проживает ребенок, который вынужден постоянно дышать дымом;
- редкие прогулки, жаркий пыльный воздух в помещении, поражение стен квартиры грибами плесени;
- авитаминоз, общее истощение организма на фоне частых простуд, длительного приема антибиотиков или несбалансированного однообразного питания;
- хронические заболевания органов носоглотки и гортани – ринит, синусит, гайморит, аденоидит, тонзиллит, ларингит.
Причины воспаления легких
Пневмония является осложнением таких заболеваний, как бронхит и бронхиальная астма, ларингит, фарингит, ангина, ОРВИ.
Воспаление легких могут вызывать:
- Вирусы (диагностируются примерно у половины пациентов). Это могут быть: палочка Афанасьева-Пфейффера, вирус ветрянки, грипп, герпес, аденовирус, цитомегаловирус.
- Бактерии. Чаще всего пневмонию провоцирует легионелла, эшерихии, клебсиелла, микоплазма.
- Грибки. Самая редкая и наиболее тяжелая форма, которая возникает вследствие неправильного лечения основного заболевания, например, после применения антибиотиков при вирусных инфекциях.
- Паразиты. Поражение легких вызывают аскариды, свиной цепень, легочный сосальщик.
У новорожденных пневмонию вызывают чаще всего стрептококки и стафилококки. Иногда причиной могут стать пневмококки и гемофильные палочки.
Врожденное воспаление легких проявляется в течение первых 72 часов жизни малыша. Заражение бактериями и хламидиями может произойти во время родов, тогда пневмония новорожденных проявляет себя с 6 по 14 день жизни ребенка.
Еще одна причина возникновения болезни – наличие внутриутробной инфекции на фоне неокрепшего иммунитета. Вирусы герпеса, цитомегаловирус также могут быть провокаторами заболевания. Иногда способствуют заболеванию врожденные пороки развития.
У детей старше года причиной возникновения пневмонии становятся:
- хронические инфекции;
- осложненные синуситы, аденоидиты, проблемы сердечно-сосудистой и центральной нервной систем;
- неправильное лечение ОРЗ и ОРВИ (в случае применения лекарств, подавляющих кашель).
Частое использование сосудосуживающих препаратов, или использование их при сильном отделяемом из носа может способствовать опусканию вируса в бронхи.
Несмотря на всеобщее заблуждение, крайне редко причиной развития воспаления легких становится сильное переохлаждение ребенка.
Неправильное лечение гриппа и ОРВИ может привести к пневмонии у ребенка
Когда ребенок заболел обычной простудой, ОРВИ, гриппом — воспалительный процесс локализуется только в носоглотке, трахее и гортани. При слабом иммунном ответе, а также если, возбудитель весьма активный и агрессивный, а лечение у ребенка проводится неправильно, процесс размножения бактерий опускается с верхних дыхательных путей на бронхи, тогда может возникнуть бронхит. Далее, воспаление может затрагивать и легочные ткани, вызывая пневмонию.
Что происходит в организме ребенка при вирусном заболевании? У большинства взрослых и детей в носоглотке всегда присутствуют различные условно-патогенные микроорганизмы — стрептококки, стафилококки, не причиняя вреда для здоровья, поскольку местный иммунитет сдерживает их рост.
Однако, любое острое респираторное заболевание приводит к активному их размножению и при правильном действии родителей во время болезни ребенка, иммунитет не допускает их интенсивного роста.
Что не следует предпринимать во время ОРВИ у ребенка, чтобы не возникли осложнения:
- Нельзя использовать противокашлевые средства. Кашель — это естественный рефлекс, помогающий организму очистить трахею, бронхи и легкие от слизи, бактерий, токсинов. Если для лечения ребенка, с целью снижения интенсивности сухого кашля, использовать противокашлевые средства, влияющие на кашлевой центр в головном мозге, такие как Стоптусин, Бронхолитин, Либексин, Пакселадин, то может произойти скопление мокроты и бактерий в нижних дыхательных путях, что в конечном счете приводит к воспалению легких.
- Нельзя проводить никакой профилактической терапии антибиотиками при простуде, при вирусной инфекции (см. антибиотики при простуде). Против вируса антибиотики бессильны, а с условно-патогенными бактериями должен справиться иммунитет, и только при возникновении осложнений по назначению врача показано их использование.
- То же касается использования различных назальных сосудосуживающих средств, их применение способствует более скорому проникновению вируса в нижние дыхательные пути, поэтому Галазолин, Нафтизин, Санорин использовать при вирусной инфекции не безопасно.
- Обильное питье — одним из самых эффективных методов снятия интоксикации, разжижения мокроты и быстрого очищения дыхательных путей служит обильное питье, даже если ребенок отказывается пить, родителям стоит быть весьма настойчивыми. Если не настаивать на том, чтобы ребенок выпивал достаточно большого количества жидкости, к тому же в комнате будет сухой воздух — это будет способствовать высушиванию слизистой, что может привести к более длительному течению заболевания или осложнению — бронхиту или пневмонии.
- Постоянное проветривание, отсутствие ковров и ковровых покрытий, ежедневная влажная уборка комнаты, в которой находится ребенок, увлажнение и очищение воздуха с помощью увлажнителя и воздухоочистителя помогут быстрее справиться с вирусом и не дать развиться пневмонии. Поскольку чистый, прохладный, влажный воздух способствует разжижению мокроты, быстрому выведению токсинов с потом, кашлем, влажным дыханием, что позволяет быстрее поправится ребенку.
Симптомы пневмонии
Клиническая картина зависит от следующих факторов:
- формы;
- возбудителя;
- степени тяжести;
- возраста ребенка.
Основной симптом пневмонии – одышка. Может возникать глубокий приступообразный кашель. Возможно впадение грудной клетки. Если заболевание протекает в тяжелой форме, у ребенка могут быть приступы удушья во время или сразу после кашля. Дыхание у детей учащается, становится поверхностым, сделать глубокий вдох становится невозможно. Распознать пневмонию также можно по хрипам в легких.
Дополнительная симптоматика:
- Повышение температуры тела, отеки ног.
- Лицо, особенно губы, бледнеют или приобретают серый/синюшный оттенок. Как правило, это характерно для бактериальных пневмоний, и обусловлено спазмами кровеносных сосудов.
- Аппетит снижается или полностью пропадает. Ребенок может значительно терять в весе.
- Появляется вялость, раздражительность, повышенная утомляемость.
На видео знаменитый доктор рассказывает о симптомах пневмонии. Видео взято с канала “Доктор Комаровский”.
Признаки у детей первого года жизни
Пневмония у новорожденных и малышей первого года жизни проявляется общей вялостью и чрезмерной сонливостью. Ребенок отказывается от еды, много плачет, ведет себя беспокойно. Симптоматика нарастает постепенно. Как только мама малыша замечает подобные симптомы, нужно обратиться к педиатру, даже при нормальной температуре тела. Шансы выжить у маленьких пациентов, особенно у грудничков, зависят от своевременности оказания медицинской помощи. Воспаление легких у новорожденных, особенно внутриутробная пневмония, часто заканчиваются летально.
В зависимости от возраста ребенка признаками пневмонии являются:
- У месячного ребенка наблюдается дыхательная недостаточность, возникающая из-за недоразвитости иммунной системы малышей.
- У двухмесячного малыша для заболевания характерно множественное мелкое очаговое поражение легких.
- Когда болеют трехмесячные малыши, у них поражаются сразу два легких.
- У годовалого ребенка чаще развивается сегментарная пневмония, которая может вызывать большего всего осложнений.
Выявить наличие воспаления легких должен врач, подтверждается диагноз рентгеном и анализом крови. Понять о наличии заболевания помогает количество лейкоцитов, повышение которых является признаком развития воспаления легких у детей.
Первые сигналы
Первые признаки возникновения заболевания у малышей:
- нарушение поведения в сторону повышенной капризности;
- частый или жидкий стул;
- кашель приступообразный, усиливается во время плача, сопровождается рвотой, могут откашливаться желтые или зеленые сгустки.
- ребенок начинает часто срыгивать в периоды между кормлениями;
- сон нарушается – становится прерывистым, беспокойным.
Температура тела
Температура тела у малышей может оставаться без изменений или повышаться до субфибрильной – 37.1-37.5 градусов. Это связано со слабым иммунитетом и не поможет определить степень тяжести заболевания.
Дыхание малыша
Дыхание при пневмонии становится учащенным (более 30 вдохов в минуту), тяжелым, с западением в месте поражения легкого. Когда ребенок заболевает, начинает раздувает щеки или ноздри, втягивать губы и кивать в такт совершаемому вдоху. У детей до 3 месяцев может появиться пена в области рта и носа, что может сигнализировать о предстоящей остановке дыхания.
Цианоз носогубного треугольника
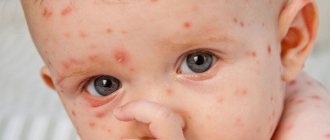
Для малышей первого года жизни характерно посинение в области носа и губ. Этот признак можно заметить во время кормления, когда ребенок напряжен. Цианоз может быть различим и в расслабленном состоянии, что свидетельствует о распространении бактерий и спазме сосудов.
Так выглядит цианоз носугубного треугольника у грудничка
Признаки у детей дошкольного возраста
Первым признаком пневмонии у детей 3-5 лет становится повышение температуры тела с 3 по 5 день заболевания ОРВИ.
Дополнительные симптомы:
- Интоксикация организма значительно усиливается, ребенок становится раздражительным.
- Отмечаются проблемы со сном – малыш ворочается, просыпается, беспокойно себя ведет, при этом выражены вялость и снижение аппетита.
- Еще одним признаком развития пневмонии является плохо поддающаяся снижению температура тела. Препараты, которые помогали до этого, перестают действовать.
- Отмечается боль за грудиной и повышенная потливость.
- Кашель появляется с 5 дня болезни или отсутствует.
- Иногда проявляются кожные высыпания и боль в мышцах.
- Возможно развитие тахикардии. Дыхание учащается – более 50 вдохов в минуту.
Признаки у школьников
У детей 7-12 лет симптоматика выражена следующим образом:
- дыхание тяжелое и жесткое, учащается до 60 раз в минуту;
- на фоне развития пневмонии в легких появляются мелкопузырчатые хрипы, прослушивается приглушенность тонов в месте воспаления;
- температура тела повышается до 39-40 градусов и держится 3 дня, как правило, без дальнейшего повышения;
- мокрота отходит плохо, ребенок мучается от сухого кашля;
- отмечается бледность или синева губ.
Диагностика
Точно определить пневмонию педиатр может только по результатам двух основных исследований:
- общий анализ крови и мочи,
- рентгенологическое обследование.
Дополнительно может быть взят посев мокроты, чтобы установить, к каким антибиотикам вирус устойчив.
Анализ крови
| Форменный компонент | Изменения при пневмонии |
| Эритроциты | Ниже нормы или в норме. В случае запущенности уровень эритроцитов резко поползет вверх. |
| Нейтрофилы | Присутствуют, в них образуется токсическая зернистость. |
| Моноциты, эозинофилы, базофилы | Снижены |
| Тромбоциты | В норме |
Плюсом ко всему идет уменьшение лимфоцитов, которые считаются клетками-защитниками при пневмонии.
Лейкоциты
Повышение уровня лейкоцитов – главный показатель воспаления в организме. При пневмонии у ребенка в крови обнаруживается повышенный уровень лейкоцитов. Если в норме он составляет 4-9 м/г, то при пневмонии этот уровень повышается до 40-60 м/г.
При пневмонии, вызванной бактериями, лейкоциты останутся в норме, а рентген либо вовсе не покажет очаг заболевания, либо укажет на небольшой участок воспаления.
Острая пневмония у детей характеризуется повышением уровня таких лейкоцитарных компонентов, как миелоцитов и метамиелоцитов.
СОЭ
Скорость оседания эритроцитов при пневмонии может быть как выше нормы, так и не изменять своего нормального уровня. Повышенным считается уровень СОЭ с отметкой 20-25 мм/ч. В тяжелых случаях эти показатели могут доходить до 40-45 мм/ч.
Другие анализы
- Анализ мочи необходим, чтобы определить уровень белка и эритроцитов в моче. Как правило, анализ мочи будет в пределах возрастной нормы. Единственным сигналом, что в организме идет воспаление, будет незначительное появление белка и эритроцитов. В норме их не может быть.
- Биохимический анализ крови. Не столько помогает диагностировать пневмонию, сколько показывает общую картину работы всех органов. При воспалении значительно повышается С-реактивный белок, альфа и гамма-глобулины выше нормы.
- Исследование мокроты. При подозрении на пневмонию отмечается повышение уровня эритроцитов, нейтрофилов, фибрина. При микроскопическом исследовании нередко можно увидеть возбудителя.
Фото, рентген:
Сегментарная пневмония
Сегментарная пневмония поражает целые сегменты легких, вызывая их деформацию. Может развиваться в любом возрасте, наиболее подвержены заболеванию дети 3-7 лет. Для нее характерны выраженная интоксикация организма с повышением температуры тела выше 38,5 градусов. В процессе заболевания развивается дыхательная недостаточность. Сегментарную пневмонию лечат долго, как правило, в стационарных условиях. Кашель возникает редко. Восстановление легочных клеток растягивается на 2-3 месяца. Могут формироваться бронхоэктазы – увеличения отдельных участков.
Так выглядят на рентгене легкие ребенка при сегментарной пневмонии
Чем опасно самолечение
Неправильно подобранная, несвоевременно начатая или незавершенная терапия недуга приводит к интоксикации, которая тяжело переносится детским организмом. В запущенных случаях ребенку требуется скорая госпитализация, поскольку существует риск летального исхода. Самолечение заболевания способно вызвать развитие осложнений, как легочных (воспаление плевры, гангрена, образование гнойных очагов, отек), так и внелегочных, когда патологический процесс распространяется на близлежащие органы и ткани. Наиболее опасным последствием заболевания является заражение крови, при котором патогены проникают в кровоток и разносят инфекцию по всему организму.
Терапию заболевания у ребенка амбулаторно проводят только при неосложненной форме недуга. Главное условие лечения на дому – соблюдение врачебных рекомендаций и создание благоприятной для выздоровления обстановки. Самолечение может привести к опасным последствиям, вплоть до летального исхода, поэтому первое, что должны сделать родители малыша при таких проявлениях, как вялость, лихорадка, кашель и одышка – обратиться к специалисту.
Показания к госпитализации
Новорожденные и малыши до 3 лет обязательно лежат в стационаре. Детей старше 3 лет кладут в больницу, если заболевание протекает тяжело или осложняется другими хроническими болезнями. Решение о пребывании ребенка в больнице или дома принимает лечащий врач после оценки состояния больного малыша и результатов анализа.
Показаниями к госпитализации детей младшего и старшего школьного возраста являются поражения нескольких долей легкого, абсцесс или сепсис. Если давление понижается, ребенок падает в обморок или ощущает чрезмерную слабость, желательно его госпитализировать для постоянного наблюдения. Любое нарушение сознания есть повод для экстренной госпитализации. В любом возраста в стационар помещают детей с обструктивным синдромом или плевритом.
Течение заболевания у новорождённых
Нередко у младенцев пневмония носит врождённый характер и развивается ещё внутриутробно, или заражение же происходит в процессе родов вследствие присутствия инфекции в родовых путях матери.
У младенцев заболевание протекает особенно тяжело
Симптоматика воспаления лёгких такая же, однако из-за отсутствия стойкого иммунитета она является более выраженной. При этом риск возникновения осложнений также значительно возрастает.
Порой для спасения жизни малыша приходится помещать его в реанимацию для проведения лечебных мероприятий.
Лечение болезни
Принципы лечения пневмонии зависят от возбудителя заболевания. Вирусные пневмонии проходят самостоятельно в течение 7 дней и не требуют дополнительного лечения. Вылечить бактериальные можно только антибиотиками. Очень важно обеспечить достаточное количество жидкости, даже если ребенок отказывается пить самостоятельно.
Стандарты лечения детской пневмонии включают применение следующих лекарств:
- Кашель. Используются препараты разжижающие мокроту и облегчающие ее выведение. Применять можно в виде таблеток или сиропов, состав может быть химическим или натуральным. Хорошо зарекомендовали себя – Амброксол (с рождения), Бромгексин (от 3 лет).
- Температура. Жаропонижающие лекарства применяются, если температура тела выше 38,5 градусов. Наиболее популярные – Парацетамол (с рождения) и Нурофен (с рождения).
- Антибиотики. В первую очередь назначают пенициллинового ряда, но выбор зависит от формы пневмонии. Популярные – Амоксициллин (с рождения), Эритромицин (с 4 месяцев).
- Пробиотики – Линекс (с рождения), Бификол (с 6 месяцев).
При возникновении пневмонии на фоне ОРВИ, важно лечить насморк. При отеке слизистой обязательно использовать сосудосуживающие препараты – Отривин (с 6 лет), Називин (от 1 года). Промывать солевыми растворами – Аква Марис, Квик, Пшик, все они могут применяться с рождения.
При бронхообструкции назначают лечение Беродуалом или Эуфиллином. Препараты можно использовать с рождения под контролем врача.
Разновидности медикаментов при пневмонии, дозировка и способ приема указаны в таблице:
| Вид медикамента | Название препарата | Возраст | Дозировка | Способ приема |
| Разжижающие мокроту | Амброксол Бромгексин | с рождения от 3 лет | до 6 лет – 1/2 ч. л., до 12 лет – 1 ч. л., старше 12 лет – 2 ч. л. 3-6 лет – 2,5 мл, 6-10 лет – 5-10 мл, старше 10 лет – 10-20 мл | 2-3 раза в сутки, во время еды 3 раза в сутки |
| Жаропонижающие | Парацетамол Нурофен | с рождения с рождения | 15 мг на 1 кг 50 мл | 3-4 раза в сутки 3 раза в сутки |
| Антибиотики | Амоксициллин Эритромицин | с рождения с 4 месяцев | 20 мг на 1 кг 50 мг на 1 кг | разделить на 3 приема разделить на 4 приема |
| Пробиотики | Линекс Бификол | с рождения от 6 месяцев | до 7 лет – 1 саше, старше 7 лет – 2 саше до 12 месяцев – 1 доза, старше года – 5-10 доз | 1 раз в сутки через 3 часа после антибиотика 1 дозу растворить в 1 ч. л. воды, применять за 20-30 минут до еды |
| Сосудосуживающие | Отривин Називин | от 6 лет от 1 года | 1 впрыскивание до 6 лет – 0,025% – 1-2 капли, старше 6 лет – 0,5% – 1-2 капли | 3-4 раза в сутки 2-3 раза в сутки |
| Растворы для промывания | Аква Марис Квик | с рождения с рождения | 1-2 орошения 1-2 орошения | 3 раза в сутки 3 раза в сутки |
| При бронхоспазме | Беродуал Атровент | с рождения с рождения | 2 капли (0,1мг) на 1 кг на 1 дозу, не более 1,5 мг в сутки индивидуально | ингаляции через небулайзер внутривенно |
Амброксол — 94 рубля
Амоксицилин — 101 рубль
Атровент — 364 рубля
Линекс — 536 рублей
Отривин — 164 рубля
Парацетамол — 55 рублей
Основные правила лечения пневмонии дома
При диагностировании пневмонии рекомендуется больничный уход. Лечиться в домашних условиях можно с разрешения педиатра при условии соблюдения всех предписаний.
Наиболее важные рекомендации:
- Как только ребенок начал заболевать, температура в его комнате должна быть 18-19 градусов, поскольку прохладный воздух препятствует быстрому высыханию слизи в легких.
- Все сборники пыли и ковры желательно убрать, если это невозможно, нужно чаще совершать влажную уборку. Лучше делать это 1 раз в день, но не реже двух раз в неделю без использования моющих средств с отдушками.
- Комната, где находится ребенок, должна регулярно проветриваться и увлажняться. Для этого можно использовать специальные бытовые приборы, ионизаторы воздуха или любые другие предметы (полотенца на батарее, тазик с водой). Проветривать каждые 10 минут в течение часа.
Сколько будет длиться лечение пневмонии дома, будет зависеть от соблюдения ребенком питьевого режима и диеты. Питание должно быть легким, без жирной и жареной пищи. Идеально подойдут овощные супы и паровое мясо. Если ребенок не хочет кушать, можно ограничиться отварами из сухофруктов, компотом или чаем.
Заболевание лечится быстрее, если придерживаться соблюдения постельного режима. Гулять на улице можно с 6-7 дня заболевания при хорошем самочувствии и благоприятных погодных условиях.
Механизм воспалительного процесса
В окружающей среде находится огромное количество вирусов, грибков, бактерий и паразитов.
Они проникают в человеческий организм вместе с вдыхаемым воздухом.
Но внутри находится целая сеть обезвреживания и удаления инородных тел. Мы вдохнули, но остались здоровыми.
Детская иммунная система слабее. К этому обстоятельству добавляются неблагоприятные условия внешней и внутренней среды.
В результате слизистая оболочка бронхов не в состоянии сдерживать атаку патогенных микроорганизмов.
Возбудитель быстро селится в органах дыхания и размножается.
Если вирус или грибок попал сразу в легкие, то развивается пневмония.
В медицинской практике ее принято называть «первичной».
Но возбудитель может осесть в бронхах, трахее или носоглотке.
У ребенка проявляются симптомы бронхита, трахеита или ринита.
Неправильное или недостаточное лечение пневмонии у ребенка – инфекция опускается и попадает в легкие.
Развивается «вторичная» пневмония. Чаще всего проведенная диагностика указывает на «вторичные» пневмонии.
Иммунные механизмы ослабевают – микробы легко оседают на слизистой оболочке дыхательных путей.
Как такое происходит:
- Вирус стимулирует выработку слизи в верхних отделах дыхательной системы. Бактерицидные функции слизистого отделяемого ухудшаются.
- Реснички на поверхности бронхов слабеют. Эпителиальные клетки разрушаются.
- Местный барьер снижается – бактериальная флора легко проникает в нижние дыхательные пути.
При инфицировании мелкий воздухоносный бронх отекает. В результате в альвеолы плохо поступает воздух.
Обмен кислорода и углекислого газа нарушен. Альвеолы спадают и легочная ткань воспаляется.
Пневмонией может заболеть каждый. Но у детей первых лет жизни воспаление легких встречается чаще.
Их дыхательная система еще находится на стадии формирования.
Барьерные функции недостаточно развиты. Отсюда высокая восприимчивость к болезнетворным микроорганизмам.
И по этой же причине течение патологии проходит тяжелее, вылечить ее сложнее.
Профилактика болезни
Важное значение в лечении пневмоний занимает профилактика. Начинается она во время беременности, когда будущим мамам следует избегать курения и вдыхания табачного дыма. Необходимо следить за своим здровьем и питанием.
Выделяют следующие меры профилактики воспаления легких:
- Закаливание организма. Чем крепче у ребенка иммунитет, тем ниже риск развития пневмонии.
- Частые длительные прогулки на свежем воздухе.
- Избегать сырых помещей, мест, пораженных плесенью или плохо вентилируемых.
- Своевременное лечение ОРЗ и ОРВИ, особенно у малышей первого года жизни.
Период восстановления
При адекватной терапии выздоровление происходит на 10 или 14 день с момента начала болезни.
Ребенку необходимо выполнять следующие рекомендации:
- Дети, посещающие школу, должны быть освобождены от занятий физкультуры. Это может продлиться до 3 месяцев.
- Возникает необходимость ограничение умственной и физической нагрузки.
- Нужно следить за эмоциональным состоянием ребенка.
- Постановка на диспансерный учет (на полтора года) предполагает проведение анализов или рентгенологического исследования по мере необходимости.
- Для устранения остаточных явлений (чаще всего это сухой кашель) рекомендуется посещение физиотерапевтического кабинета с целью проведения электрофореза, магнитотерапии, тепловых процедур и ингаляций.
Видео
В данном видео известный доктор рассказывает о диагностике, профилактике и лечении пневмонии у детей. Взято с канала “Доктор Комаровский”.
У Вас остались вопросы? Специалисты и читатели сайта KROHABABY помогут вам, задать вопрос
Была ли эта статья полезна?
Спасибо за Ваше мнение!
Статья была полезнаПожалуйста, поделитесь информацией с друзьями
Да (66.67%)
Нет (33.33%)
X
Пожалуйста, напишите, что не так и оставьте рекомендации по статье
Отменить ответ
Оценить пользу статьи: Оцени автора (3 голос(ов), среднее: 4,67 из 5)
Обсудить статью: