Врачи всего мира ведут неустанную борьбу с кожными заболеваниями. Дерматиты выделены в особую группу. Это трудноизлечимая болезнь, которая развивается в результате воспаления или аллергии. Причины могут быть химические, механические или биологические.
Профессиональное название заболевания аллергодерматоз. В эту гетерогенную группу входят крапивница, экзема, токсидермия, другие разновидности.
Описание заболевания
Атопический дерматит – патология, которая характеризуется хроническим иммунным воспалением кожного покрова. Согласно статистике, примерно каждый 4-й ребенок в мире страдает от атопического дерматита. В России примерно 15% детей имеют типичные симптомы заболевания, которые со взрослением демонстрируют тенденцию к затиханию. По данным исследований, около трети больных, отмечающих клинические признаки в детстве, во взрослом возрасте чувствуют себя удовлетворительно, если лечение было начато вовремя. Девочки в 1,6 раза чаще болеют атопическим дерматитом.
Болезнь носит выраженный аллергический характер. Доказана связь атопического дерматита с другими проявлениями иммунной дисфункции, к которым отноится бронхиальная астма, разные формы аллергического ринита, конъюнктивита, пищевая аллергия.
Общепринятой международной классификации атопического дерматита пока не разработано. В практике врачи пользуются рабочей классификацией, которая предложена отечественными специалистами в области аллергологии.
В зависимости от возраста ребенка различают следующие формы атопического дерматита:
- младенческая (до 2 лет);
- детская (до 12 лет);
- подростковая (после 12 лет).
С учетом возможных причин болезни атопический дерматит может быть:
- с повышенной чувствительностью к продуктам питания (пищевая сенсибилизация);
- с чувствительностью к грибкам (грибковая сенсибилизация);
- с клещевой или бытовой сенсибилизацией;
- с чувствительностью к пыльце.
Тяжесть течения заболевания бывает легкой, средней и тяжелой. В процессе развития болезни выделяют стадию обострения, неполной и полной ремиссии. Несмотря на наличие большого количества медикаментов, достичь полной ремиссии бывает трудно. Это связано с хронически протекающим воспалительным процессом внутри кожи, который имеет генетическую предрасположенность. Однако вовремя начатое лечение помогает избежать других дисфункций иммунной системы.
Распространенность
Распространённость АтД среди развитых стран 10-20 %. Манифестация симптомов АтД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АтД, усложняется его течение, отягощается исход. В XX веке была подтверждена связь АтД, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада».
Сочетание АтД с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. АтД может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. АтД, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша».
Симптомы атопического дерматита у детей
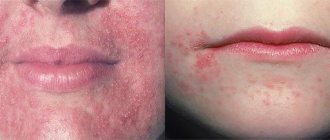
Клиническая картина при атопическом дерматите обусловлена образованием большого количества очагов воспаления в разных участках кожного покрова. В связи с этим основным проявлением болезни является зуд, который мешает спать, ухудшает общее самочувствие, ведет к постоянной раздражительности ребенка. В месте локального воспаления образуются высыпания. Они могут иметь разный внешний вид в зависимости от стадии заболевания:
- В острой фазе элементы ярко-красные. Из-за прилива дополнительной крови в зону воспаления образуется локальный отек. Могут присутствовать чешуйки, бляшки. При пальпации кожные элементы влажные.
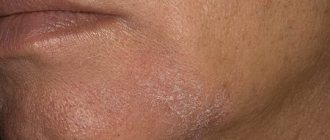
- В фазе неполной ремиссии высыпания телесного цвета, сухие, могут шелушиться. Появление новых элементов часто вызвано трением кожи об одежду.
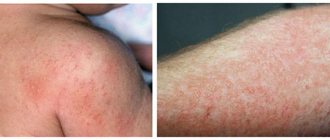
Локализация кожных высыпаний отличается в зависимости от возраста ребенка. У младенцев они чаще возникают в области головы (ее волосистой части), шеи и груди. Излюбленным местом новых высыпаний являются разгибательные поверхности суставов.
В подростковом возрасте «география» высыпаний перемещается на спину, область живота, паха.
Постоянный зуд нарушает сон, ребенок становится капризным и лабильным. В подростковом возрасте отечные высыпания, изменяющие эстетику кожи, становятся причиной психологических комплексов. Кожные элементы в местах трения могут инфицироваться с образованием локальных гнойников. Это сопровождается повышением температуры тела, общей слабостью ребенка, ухудшением общего самочувствия.
Важные рекомендации
Чтобы ребенок меньше страдал из-за пищевых ограничений, неприятных симптомов болезни на момент лечения, родители должны создать дома максимально благоприятные и комфортные условия для малыша.
Вот несколько ценных советов:
- Все ткани, соприкасающиеся с кожей малыша, должны быть абсолютно гипоалергенными. Лучше полностью отказаться от синтетического белья и текстиля.
- Сон ребенка должен быть крепким и здоровым. Стоит купить ортопедический матрас и подушки. Ортопедические аксессуары соответствуют анатомическим особенностям детского организма и позволят малышу лучше уснуть, даже если зуд и боль мешают это сделать.
- Купать малыша можно, но используя вместо обычной воды отвары из лекарственных трав (ромашка, календула, кора дуба, череда).
- Нельзя тереть раздраженную кожу полотенцем, надевать слишком тесную и неудобную одежду, которая может вызвать дополнительное раздражение кожи (бывает именно некачественная одежда и провоцирует развитие аллергических высыпаний).
Если маленького пациента, страдающего от аллергического дерматита, обеспечить правильным уходом, справиться с заболеванием будет гораздо проще. Это касается, как уставших родителей, так и измученного малыша.
Причины атопического дерматита у детей
Атопический дерматит – сложное мультифакторное заболевание. В патогенезе болезни ключевую роль играют одновременно несколько процессов:
- Иммунное воспаление на фоне активации Th2-популяции клеток. В норме они пребывают в «боевом» режиме эпизодически – только при воздействии провоцирующих факторов. При атопическом дерматите эти клетки практически постоянно сохраняют повышенную активность, что и ведет к возникновению хронического воспаления кожи.
- Генетическая поломка, сопровождающаяся нарушением процессов кератинизации кожи. Это означает, что из-за врожденных генных дефектов ухудшается синтез белков, которые ответственны за создание механического барьера кожи. В таких условиях дерма становится более восприимчива к проникновению бактерий, вирусов и негативному влиянию физических факторов.
- Гиперактивность «тучных» клеток. Тканевые базофилы являются «контейнерами» для гистамина и других провоспалительных веществ. При их высвобождении, которое наблюдается в частности и при атопическом дерматите, ребенок ощущает выраженный зуд.
Доказано, что атопический дерматит является генетически детерминированным заболеванием. Если один из родителей страдает подобной патологией, шанс ее проявления у ребенка достигает 30-40%. При наличии заболевания и у матери, и у отца, риск у малыша повышается до 70-75%.
Из-за того, что болезнь чаще встречается у жителей города, ученые выделяют дополнительные провоцирующие факторы:
- насыщенность продуктов синтетическими элементами (антибиотики, усилители вкуса, консерванты);
- загрязненность воздуха;
- чрезмерная инсоляция;
- чрезмерное использование детской косметики.
Триггерами появления новых высыпаний могут выступать пищевые аллергены, плесневой грибок, шерсть домашних животных, слишком сильные эмоциональные переживания.
В современном обществе атопический дерматит является все более распространенной проблемой. Поэтому родителям важно вовремя выявить наличие подозрительных симптомов у ребенка, чтобы начать комплексное лечение.
Какие могут быть осложнения
Одним из самых распространенных осложнений АтД являются кожные инфекционные заболевания. Это связано со сниженным иммунитетом, который свойственен практически всем людям, страдающим от дерматита. Наиболее часто возникает пиодермия, герпес, экзема, в тяжелом случае — сепсис. Возбудителем являются как грибки, так и бактерии.
В детском возрасте чаще всего выявляется грибок рода Кандида, а у взрослых людей (после 20 лет) грибковая инфекция вызывается Trichophyton rubrum.
Герпетиформная экзема Капоши и сепсис — самые тяжелые осложнения, которые способны вызвать серьезное ухудшение здоровья вплоть до летального исхода.
Длительно текущее обострение атопического дерматита нередко приводит к возникновению невроза. Это приводит к снижению активности, изоляции, агрессии. У больного на фоне постоянного зуда возникают другие нарушения здоровья — скачки давления, тахикардия, бессонница.
Диагностика атопического дерматита у детей
Специфических диагностических методов, которые бы однозначно указали на наличие именно атопического дерматита, нет. Постановка диагноза базируется на комплексной оценке состояния ребенка и состоит из следующих ключевых моментов:
- Анализ жалоб пациента. Аллерголог осматривает пораженные участки кожи, проводит динамическое наблюдение за изменениями патологических элементов в острую и хроническую фазу заболевания.
- Сбор аллергологического анамнеза. Врач работает не только с ребенком, но и с родителями.
- Проведение аллергологических проб. Помогает выявить возможную причину болезни.
- Лабораторные тесты. Ребенку назначается общий и биохимический анализ крови. Аллерголога интересует количество эозинофилов, маркеров воспалительного процесса и функционирование других органов и систем.
Важную роль при постановке диагноза играет сочетанность атопического дерматита с другими болезнями аллергической природы. Проблемы кожи часто присутствуют у детей, страдающих бронхиальной астмой.
Инструментальная диагностика детям с атопическим дерматитом в стандарт обследования не входит. Исключением являются случаи поражения внутренних органов.
Что это такое?
Атопический дерматит — хроническое воспалительное заболевание аллергической природы, главными признаками которого является сыпь на коже экссудативного и/или лихеноидного типа, сильный зуд и сезонность.
Атопией называют генетическую предрасположенность к выработке избыточного количества иммуноглобулина Е в ответ на контакт с аллергенами окружающей среды. Термин «атопия» происходит от греческого слова, означающего чужеродный. Проявлениями атопии являются различные аллергические заболевания и их сочетания. Термин «аллергия» часто используется как синоним аллергических заболеваний, медиатором которых является иммуноглобулин Е, но у части больных этими заболеваниями уровни этого иммуноглобулина оказываются нормальными, и тогда выделяется не опосредованный иммуноглобулином Е вариант течения заболевания.
Лечение атопического дерматита у детей
Лечение атопического дерматита у детей должно быть комплексным. Основными целями проводимой терапии являются:
- минимизация контакта ребенка с провоцирующими воспаление агентами;
- гипоаллергенная диета;
- локальная и системная медикаментозная терапия;
- обучение ребенка и родителей правильному образу жизни, который поможет избежать рецидива заболевания;
- терапия сопутствующих болезней.
В ходе лечения аллерголог старается не только устранить симптомы, но и предупредить повторные эпизоды заболевания. Это способствует улучшению качества жизни ребенка и родителей, предотвращает вероятность развития осложнений. Детям с атопическим дерматитом могут назначаться следующие группы медикаментов:
- местные и/или системные глюкокортикостероиды;
- антигистаминные средства;
- антибиотики и противогрибковые лекарства.
При выявлении явных триггеров появления новых высыпаний ребенка нужно научить избегать их. Рекомендуется переход на гипоаллергенную диету. Она разрабатывается персонифицированно для каждого пациента.
При низкой эффективности классических методов может назначаться фототерапия, психотерапия, посещение курортов.
Типичные локализации
Существует 5 клинических форм проявления, которые классифицируют дерматит по группам наиболее выраженных симптомов и их типичным локализациям.
- Эритематозно-сквамозная. Характерна для детей грудного возраста. Процесс начинается на щеках, охватывая все лицо, концентрируясь на области вокруг рта и глаз. Часто поражается кожа головы и шеи, кисти рук. Болезнь проявляется ярко-красными пятнами, которые представляют собой отекшую ткань, затем покрывается зудящей сыпью, в виде папул, везикул которые сменяются эрозиями. После утихания остроты процесса на пораженных местах возникают сухие участки с отходящими чешуйками отжившей кожи. На губах могут формироваться заеды, которые распространяются на область губ в виде участков эритемы, переходящей в инфильтрацию а затем в шелушащиеся участки. Зачастую формируется вторичная инфекция в виде гнойничковых поражений кожи
- Везикулезно-крустозная (экссудативная) характерна для раннего детского дерматита, поражает детей в возрасте 3-5 месяцев. Начинается эритемальными участками, позже присоединяются везикулы, которые после вскрывания образуют мокнущие участки с микроэрозиями — так называетмыми серозными колодцами. Для формы характерен сильный зуд. Страдают щеки, сгибательные поверхности, грудь, кисти, стопы.
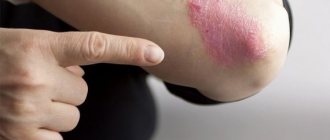
- Эритематозно-сквамозная с лихенификацией характерна для старших детей и взрослых. Характеризуется участками воспаленной кожи. Высыпания папулезного характера (мелкие, шаровидные) переходят в шелушащуюся кожу. Поражения зачастую проявляются симметрично, охватывают локтевые и подколенные сгибы, тыл кистей, боковые и задние участки шеи.
- Лихеноидная форма – характерна для подростков. Пораженные участки проявляются очагами воспаленной, утолщенной кожи, отечной, с выраженным рисунком. Высыпания – крупные, сливающиеся образования с жидкостью внутри покрыты чешуйчатой кожей. Для данной формы характерен симптом полированных ногтей (у больного блестящие ногти со сточенными краями) Места расчесов могут покрываться ссадинами, кровоподтеками. Может присоединиться бактериальная инфекция.
- Пруригоподобная форма – поражает взрослых людей. Характеризуется затяжным течением, высыпания в форме папул. Локализация – лицо, подколенные и локтевые сгибы, ягодицы. Кожа утолщена. Из-за сильного зуда кожа постоянно расчесана. На месте расчесов можно заметить участки атрофированной кожи.
| Наиболее часто встречаемые места локализации высыпаний при заболевании |
Вопросы
- Какой врач занимается лечением атопического дерматита у детей?
Выявлением и лечением атопического дерматита у детей занимается аллерголог. - Можно ли вылечить атопический дерматит?
Из-за хронического характера заболевания полностью избавиться от атопического дерматита практически невозможно. Однако при соблюдении всех рекомендаций врача и проведении качественного лечения можно достичь стойкой ремиссии. Многие пациенты после целенаправленно проведенной терапии на годы забывают о проблемах с кожей. - Можно ли повлиять на риск развития атопического дерматита у ребенка, если родители страдают этой патологией?
На сегодняшний день не существует эффективного механизма прицельного влияния на генетику ребенка. Поэтому заранее прогнозировать, будет ли у ребенка атопический дерматит невозможно. Этим детям рекомендуется профилактическое наблюдение у аллерголога. - Когда стоит обратиться к специалисту?
Обратиться за консультацией к аллергологу стоит при появлении первых кожных высыпаний, которые зудят и беспокоят ребенка. Это позволит вовремя установить правильный диагноз, начать прицельное лечение и снизить риск развития осложнений.
Профилактика болезни
К первичным профилактическим мероприятиям, которые направлены на предупреждение заболевания, относят:
- Соблюдение здорового образа жизни в период беременности. Даже пассивное курение способно оказать пагубное влияние на развитие плода.
- Разнообразное питание будущей мамы.
- Прибегать к лекарствам только по предписанию врача, в случае необходимости.
- Для формирования достаточного иммунитета у младенца рекомендуется кормить грудью минимум до 6 месяцев.
- Без консультации педиатра не включать в прикорм потенциально аллергенные продукты.
- При отягощенном семейном анамнезе использовать в профилактических целях эмоленты (косметические средства на основе жиров).
Вторичная профилактика проводится с целью продлить период ремиссии болезни и по возможности не допустить обострения. Для этого особое внимание нужно уделять защите и увлажнению кожи. Рекомендации при вторичной профилактике:
- Контроль за влажностью и температурой воздуха в помещении. Особенно это важно в зимнее время, когда включены отопительные приборы.
- Одежду следует выбирать только из натуральных тканей. Это лен, хлопок, фланель. В гардеробе у больного атопическим дерматитом синтетических вещей быть не должно, шерсть также следует минимизировать. Желателен свободный крой, так как контакт материала с воспаленной кожей может привести к инфицированию.
- При стирке вещей использовать гипоаллергенные средства, желательно жидкой формы. Исключить кондиционеры.
- Следить за длиной и чистотой ногтей. Женщинам предпочтительно делать короткий маникюр без декоративного покрытия.
- Избегать табачного дыма и вредных производственных паров.
- Загорать можно, но без фанатизма. Ультрафиолет при дерматите оказывает благотворное действие, поэтому таким больным показано санаторно-курортное лечение. Однако находиться на солнце в часы высокой активности (с 12 до 17 часов) не рекомендуется. Солнцезащитные средства можно применять только после одобрения дерматологом.
Что касается занятий спортом, то повышенное потоотделение способно привести к ухудшению состояния. В этом случае следует отдавать предпочтение не очень активным видам спорта. Не рекомендуется участие в подвижных играх, так как присутствует риск травмы или повреждение кожи, а также контакта одежды с кожей. При посещении бассейна обязательно принятие душа до и после плавания, а также использовать защитные увлажняющие лосьоны или кремы. Нужно отдавать предпочтение нехлорированной воде — во многих современных бассейнах используются нехимические методы обеззараживания воды.
Атопический дерматит относится к психосоматическим болезням, а это значит, что в его возникновении немаловажную роль играет эмоциональное состояние человека. Старайтесь избегать стрессов, чаще отдыхайте и балуйте себя. Это поможет уменьшить проявления болезни в острый период, а также продлит период ремиссии.