- Главная /
- Отделения /
- Ревматология /
- Геморрагический васкулит
- В Клиническом госпитале на Яузе для диагностики геморрагического васкулита (болезни Шенлейна-Геноха, пурпуры) применяются лабораторные (коагулограмма, повышение уровня фермента антистрептолизина-О, IgA) и инструментальные (биопсия) методы исследования.
- По результатам обследования, а также с учетом клинической картины заболевания ревматолог разработает для пациента индивидуальную схему лечения, при необходимости с применением инновационных методов экстракорпоральной гемокоррекции.
- 140 случаев на 1 миллион населения — частота заболеваемости геморрагическим васкулитом
- Более 60% случаев ГВ у взрослых сопровождаются вовлечением в процесс суставов, 50% — почек, 65% — пищеварительного тракта
- В 95% случаев своевременное лечение болезни Шенелейн-Геноха способствует полному выздоровлению пациента
записаться на консультацию
Общие сведения
Геморрагический васкулит у взрослых и детей (синонимы — болезнь Шенлейна-Геноха, аллергическая пурпура, капилляротоксикоз, геморрагическая пурпура Геноха) относится к системным заболеваниям с поражением преимущественно микроциркуляторного русла кожи, ЖКТ, суставов, почек. К наиболее поражаемой части сосудистого русла относятся сосуды мелкого калибра — посткапиллярные венулы, капилляры и артериолы с откладыванием иммунных комплексов. Код геморрагического васкулита по МКБ-10 — D69.0. В 2012 г номенклатура васкулитов была пересмотрена и пурпура Шенлейна — Геноха получила наименование IgA-васкулит, то есть, васкулит с отложением в стенке сосудов IgA-доминантных иммунных комплексов, поражающий мелкие сосуды.
Заболевание встречается во всех возрастных группах у взрослых лиц, но пик заболеваемости приходится на детский возраст (3-8 и 7-11 лет), в среднем составляя 13-18 случаев/100 тыс. населения. Дети до 3 лет болеют редко, что очевидно связано с низкой иммунологической реактивностью и еще не состоявшейся сенсибилизацией их организма. Более высокая заболеваемость детей школьного возраста обусловлена повышением уровня сенсибилизации в этом возрастном периоде и интенсивностью протекания аллергических реакций. По мере взросления заболеваемость снижается, а после 60 лет встречается крайне редко. В структуре заболеваемости преобладает мужской пол (2:1). В зимний и весенний периоды заболеваемость выше, что объясняется снижение реактивности организма в этот период, повышенной заболеваемостью ОРВИ и интенсивными контактами в детских организованных коллективах.
Спецификой заболевания является многообразие клинических проявлений (высыпания на коже, боли в животе, суставной синдром, поражение почек и др.), что зачастую в дебюте заболевания приводит к обращению к врачам различной специализации (участковый педиатр, дерматолог, нефролог, хирург, невролог), несвоевременной постановке диагноза и к отсрочке адекватного лечения, способствуя тем самым развитию осложнений и ухудшению прогноза.
Признаки заболевания
Рассмотрим стадии и первые симптомы геморрагического васкулита. При кожном типе, в первую очередь, начиная от голени до ступни ноги, появляются высыпания красноватого оттенка, далее они могут активизироваться до ягодичной области, при надавливании пятна не пропадают, в отличие от обычной аллергической реакции.
Читайте здесь: Дерматофиброма — что это такое, почему появляется и как лечится современными методами. Советы и рекомендации врачей по удалению образования (100 фото + видео)
При легком течении заболевания температура не поднимается, высыпания покрывают маленькие участки кожи. Болезнь может заявить о себе и более агрессивно, сначала появится недомогание, заболит голова, произойдет расстройство желудка и повысится температура до 38С, также сыпью покроется большая площадь тела.
Тяжелое протекание васкулита выражается признаки, описанными выше, к которым может добавляться расстройство сердечной мышцы, поражение почек, сильные боли в суставах и даже возможно появление рвотных масс с кровью.
Патогенез
В основе механизма развития геморрагического васкулита (ГВ) лежит генерализованное иммунокомплексное некротизирующее поражение кровеносных сосудов микроциркуляторного русла кожи и внутренних органов с формированием/отложением в сосудистой стенке гранулярных IgA-депозитов (комплексы антиген-антитело) и активацией системы комплемента. Как следствие образуется белковый мембраноатакующий комплекс, который лежит в основе осмотического лизис эндотелиальных клеток.
Также, при активации системы комплемента активно высвобождаются хемотаксические факторы. воздействующие на полиморфноядерные лейкоциты, которые в свою очередь выделяют лизосомальные ферменты, усугубляющие повреждение стенки сосудов. В результате повреждения структуры эндотелия сосудов происходит обнажение коллагеновых волокон, что способствует адгезии тромбоцитов к поверхности эндотелия и запуску механизма свертывания крови. В дальнейшем в сосудах образуются фибриновые депозиты, ухудшается реология крови, усиливается агрегация эритроцитов, тромбоцитов, развивается внутрисосудистое диссеминированное свертывание крови.
На фоне повышения проницаемости сосудов и развития тромбозов с последующим истощением антикоагулянтного (антитромбина-III) звена и тромбоцитопении потребления, происходят разрывы кровеносных сосудов микроциркуляторного русла кожи и внутренних органов, которые приводят к развитию клинической симптоматики геморрагического синдрома. Патогенез геморрагического васкулита схематически представлен на рисунке ниже.
Патогенез геморрагического васкулита
Формы
Гемолитические анемии условно можно разделить на врожденные и приобретенные.
- Врожденные — повышенный распад эритроцитов (красных кровяных клеток) связан с их генетическим дефектом: мембранопатии эритроцитов — повышенный распад связан с генетически обусловленным дефектом их оболочки;
- энзимопатии (ферментопатии) — повышенный распад эритроцитов связан с дефицитом активности эритроцитарных ферментов, чаще глюкозо-6-фосфатдегидрогеназы (Г-6-ФД);
- гемоглобинопатии — анемии, связанные с генетически обусловленным изменением или нарушением структуры белка гемоглобина (железосодержащий белок красных кровяных клеток, который осуществляет функцию дыхания клеток).
- дефект мембраны эритроцитов (редкое заболевание, для которого характерен распад эритроцитов преимущественно во время сна);
Классификация
Единая общепринятая классификация ГВ отсутствует. Наиболее часто используется клиническая классификация заболевания, в основу которой положен тот или иной клинический синдром. Соответственно выделяют кожную, суставную, почечную, абдоминальную и смешанную формы.
По степени тяжести выделяют:
- легкую: высыпания необильные общее состояние удовлетворительное, возможны артралгии;
- среднетяжелую: обильные высыпания, общее состояние средней тяжести, артрит, артралгии, микрогематурия, периодические боли в животе, незначительная протеинурия;
- тяжелую: высыпания обильные сливные, тяжелое общее состояние, ангионевротические отеки, макрогематурия, упорные боли в животе, нефротический синдром, желудочно-кишечное кровотечение, острая почечная недостаточность.
По характеру течения: острую форму (1-2 мес.), затяжную (до 6 месяцев), хроническую с частыми рецидивами.
Причины геморрагического васкулита
Причины геморрагического васкулита у взрослых до настоящего времени окончательно не выяснены, однако, в большинстве случаев, ГВ имеет инфекционно-аллергическую природу. Среди ведущих факторов, способствующих развитию заболевания, выделяют:
- Инфекционный фактор. Статистические данные свидетельствуют, что в 60-80% случаев ГВ предшествует инфекция верхних дыхательных путей. При этом, спектр инфекционных агентов достаточно широкий: иерсинии, стрептококки, микоплазмы, легионеллы, вирусы гепатита, респираторно-синцитиальный вирус, аденовирусы, Эпштейна-Барра, цитомегаловирус и другие.
- Наличие очагов хронической инфекции (тонзиллит, кариес, аденоидит, синусит и др.).
- Прием лекарственных веществ (сульфаниламидных препаратов, пенициллина, ампициллина, эритромицина, антиаритмических и других лекарственных препаратов).
- Прием потенциально аллергенных продуктов (шоколада, яиц, цитрусовых, молочных продуктов, рыбы, клубники, земляники и др.).
- Вакцинация/введение сыворотки.
- Укусы насекомых.
- Избыточная инсоляция/переохлаждение.
Также имеются данные о генетической предрасположенности к ГВ, которая обусловлена дефицитом комплемента С7, а также наличием антигенов А1, А2, А10, С3HLA Bw35, B8. Таким образом, в условиях сенсибилизации организма любой этиологически значимый фактор из перечисленных выше может иметь решающее значение в развитии геморрагического васкулита. Однако в значительном числе случаев причины капилляротоксикоза выяснить не представляется возможным.
Народные методы терапии
Лечение геморрагических васкулитов в домашних условиях народными средствами возможно только по рекомендации и под систематическим наблюдением лечащего врача. В ходе лечения могут быть использованы:
- Сборы трав и плодов с высоким содержанием витамина К: смесь тысячелистника с крапивой, пастушьей сумкой, а также употребление плодов шиповника и черной смородины.
- При тяжелом течении заболевания рекомендован внутренний прием сбора трав: софора, цветы бузины, тысячелистник, спорыш. Травы смешивают в равных пропорциях, заливают кипятком и принимают по столовой ложке трижды в день.
- В качестве дополнения можно употреблять спиртовой настой женьшеня, элеутерококка, а также корень солодки.
Симптомы геморрагического васкулита
Клинические симптомы болезни Шенлейна-Геноха представлены четырьмя типичными клиническими синдромами: кожным, суставным, абдоминальным и почечным. Количество органных проявлений заболевания варьирует чаще всего в пределах от 1 до 2 от всех классических клинических синдромов, которые могут развиваться в различных комбинациях и в любой последовательности на протяжении всего периода заболевания. В редких случаях, могут встречаться и поражение других органов: легких, центральной нервной системы, сердца.
Началу ГВ часто предшествует продромальный период продолжительностью от 4 до 12 дней. В большинстве за 1-4 недели пациент переносит заболевание, чаще — ангину, ОРВИ, обострение хронического заболевания или имеет место в анамнезе аллергическое воздействие (прием медикаментов, прививки, обострение аллергического заболевания). Клинические симптомы этого периода не специфические и зачастую проявляются общим недомоганием, повышением температуры, головной болью, снижением аппетита.
Начало ГВ может быть развиваться исподволь, когда первые симптомы пурпуры возникают постепенно на фоне хорошего самочувствия больного и полного здоровья и общее состояние больных существенно не нарушает. Такой вариант начала заболевания характерен для изолированного поражения кожи. Однако в ряде случаев заболевание начинается остро.
Геморрагическая пурпура может начаться с любого синдрома, но чаще дебют болезни проявляется кожным геморрагическим синдромом, к которому постепенно присоединяются поражения других систем и органов.
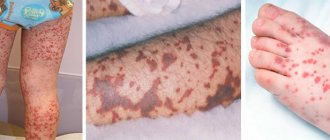
Кожный синдром (форма). Поражение кожи отмечается у всех больных ГВ и является обязательным и важнейшим критерием диагностики. Типичная локализация высыпаний на коже: нижние конечности — преимущественно голени и стопы. Реже сыпь распространяется на бедра, туловище, ягодицы, верхние конечности и крайне редко на лицо. Геморрагическая сыпь в большинстве случаев представлена пурпурой, петехиями или полиморфной сыпью, реже — уртикарными, эритематозно-макулярными элементами или буллезно-некротической формой. Ниже на фото геморрагического васкулита у взрослых представлены различные формы кожного синдрома.
Формы кожного синдрома ГВ: а) геморрагическая, б) уртикарная; в) папуло-язвенная; г) некротически-язвенная; д) полиморфная
Кожный геморрагический синдром имеет ряд специфических особенностей. Сыпь — симметрична, имеет мелкопятнистый/петехиальный характер, при этом размеры элементов сыпи составляют 2-5 мм, выступает над поверхностью кожи, не исчезает при надавливании, склонна к рецидивированию и слиянию, имеет выраженную пестроту элементов сыпи за счет соседства вновь образованных со старыми, которые находятся на различных стадиях обратного развития, локализуется преимущественную на разгибательных поверхностях конечностей вокруг суставов. Достаточно часто дебют заболевания сопровождается различными вариантами аллергической сыпи — крапивницей (аллергический васкулит).
В ранний период ГВ элементы сыпи имеют красноватый цвет, однако в процессе эволюции быстро приобретают характерный синюшно-багровый цвет, затем бледнеют и в течение 3-5 дней, по мере обратного развития, приобретают желтовато-коричневый оттенок. В тяжелых случаях при высокой активности патологического процесса часть кожных элементов подвергается некрозу, что обусловлено микротромбозами и ишемией ткани. Для кожного синдрома ГВ характерно волнообразное течение, чаще отмечается 2-5 эпизодов. При этом, вновь появляющиеся высыпания могут быть вызваны погрешностями в питании, приемом лекарственных препаратов, нарушением постельного режима. В ряде случаев сыпь сопровождается кожным зудом, а у 30-35% пациентов наблюдается гемосидероз (остаточная длительная пигментация), сопровождаемая шелушением.
Частой формой проявления кожного синдрома могут быть ангионевротические отеки, локализирующиеся на кистях, стопах лице. У мальчиков встречается отек мошонки. Ткани в местах поражения имеют синюшную окраску, пастозны.
Суставная форма (синдром). Вовлечение в патологический процесс суставов по частоте встречаемости является вторым после кожного синдрома. Достаточно часто встречается вместе с кожным синдромом или проявляется через несколько часов/дней после него (кожно-суставная форма). Большие затруднения в постановке диагноза ГВ представляют случаи, при которых суставной синдром появляется первично, протекает по типу мигрирующих полиартралгий/артритов и предшествует кожным проявлениям. В основе его развития — нарушение проницаемости сосудов, что способствует развитию отеков кожи/подкожно-жировой клетчатки в области средних/крупных суставов, преимущественно лучезапястных и голеностопных, реже наблюдаются кровоизлияния. Мелкие суставы кисти, стопы в патологический процесс практически не вовлекаются.
Клинические изменения в суставах проявляются локальной гиперемией, увеличением объема, болевым синдромом и болезненностью при пальпации, ограничением движений, повышением местной температуры. Реже, развиваются болевые контрактуры. Клиническая симптоматика с развивается на фоне повышения температуры тела до фебрильных цифр и сохраняется на протяжении 2-5 дней, после чего бесследно исчезает, не оставляя каких-либо деформаций. Часто суставной синдром протекает на фоне ангионевротического отека.
Абдоминальный синдром. Встречается у 50-60% пациентов и у трети из них предшествует кожному синдрому, что существенно затрудняет диагностику и является частой причиной оперативного вмешательства. Основной клинический признак – сильные, возникающие внезапно схваткообразные боли в животе, без выраженной локализации. Характер болей аналогичен кишечным коликам, чаще в области пупка, реже – в эпигастральной/правой подвздошной области, часто имитируя характерную картину язвы желудка, аппендицита, панкреатита и даже острой кишечной непроходимости. Боли зачастую чрезвычайно интенсивные, из-за чего больные занимают вынужденное положение в постели, мечутся и кричат. Болевой синдром вызывается многочисленными кровоизлияниями в стенку кишечника, геморрагиями в брыжейку, геморрагическим пропитыванием слизистой оболочки и кишечной стенки, что может привести к образованию участков некроза и кровотечениям. На пике боли возможны ложные позывы с частым стулом, рвота с примесью крови и появление в кале свежей крови.
При объективном обследовании — болезненность при пальпации живота, вздутие, однако, признаки раздражения брюшины как правило, отсутствуют. Продолжительность абдоминального синдрома варьирует от нескольких приступов на протяжении 2-3 дней до 8-10 «волн» в течении нескольких месяцев. Синдром непостоянен, а симптоматика нестойкая. Часто рецидив болевого синдрома в животе сочетается с очередной волной кожных проявлений.
На фоне болей в животе у пациентов может отмечаться бледность кожи, осунувшееся лицо, сухой язык, запавшие глаза, лихорадка. При обильных кровотечениях высокий риск развития острой постгеморрагической анемии и коллапса. Грозными осложнениями могут быть непроходимость кишечника, обусловленная закрытием его просвета гематомой, перфорация кишечника, перитонит. Развитие абдоминального синдрома значительно обостряет процесс и усугубляет его течение, требуя проведения интенсивной терапии.
Почечный синдром. Развивается ориентировочно у 30-50% больных. Этот синдром ГВ всегда развивается только после появления геморрагической сыпи, однако присоединяться к симптомокомплексу может в разные временные периоды болезни. Наиболее часто почечный синдром развивается на 1-2 месяцах заболевания. Существует 2 клинических варианта поражения почек:
- Транзиторный мочевой синдром в виде микро/макрогематурии или гематурии с умеренной протеинурией в сочетании с другими проявлениями болезни и с волнообразным течением.
- Нефрит Шенлейна – Геноха: протекает чаще с гематурической формой, реже с формой прогрессирующего гломерулонефрита и переходом в 25-50% случаев в хронический гломерулонефрит, что резко ухудшает прогноз в связи с наличием артериальной гипертензии/нефротического синдрома и повышает риск развития хронической почечной недостаточности. Поэтому необходим тщательный контроль на всем протяжении заболевания за составом мочи и функцией почек.
Выраженность клинических проявлений во многом зависит от активности патологического процесса, в соответствии с чем выделяют несколько степеней тяжести течения ГВ:
- Легкая степень: кожные высыпания необильные, общее состояние удовлетворительное, температура тела субфебрильная/нормальная, признаки поражения органов/систем отсутствуют, СОЭ —до 20 мм/час.
- Средняя степень тяжести: кожный синдром четко выражен, общее состояние средней тяжести, интоксикационный (слабость, головная боль, миалгии) и суставной синдромы выражены, лихорадка (гипертермия свыше 38°С), абдоминальный/почечный синдромы выражены умеренно. В крови – повышение СОЭ до 40 мм/час, повышение эозинофилов, лейкоцитов, нейтрофилов, диспротеинемия, гипоальбуминемия.
- Тяжелая степень: общее состояние тяжелое, симптомы интоксикации сильно выражены (слабость, высокая температура, миалгии. головная боль). Выражены практически все основные синдромы — кожный, суставной, почечный, абдоминальный (боли в животе приступообразные, рвота с примесью крови), может быть поражение периферической нервной системы и ЦНС. В крови анемия, выраженный лейкоцитоз, нейтрофилез, СОЭ более 40 мм/час.
Пурпура Шенлейна-Геноха может протекать и с вовлечением в патологический процесс других систем (сердечно-сосудистой, ЖКТ, ЦНС) и органов (печень, легкие), однако такие варианты заболевания встречается значительно реже.
Связанные нарушения
Обычная пурпура является наиболее распространенным типом заболевания, чаще всего встречающимся у женщин старше 50 лет. При отсутствии повреждений поражение кожи возникает чаще, чем подкожное кровоизлияние. Однако, после операции или даже незначительных травм, хрупкость кровеносных сосудов приводит к чрезмерному кровотечению.
Кровотечение может быть уменьшено в результате краткосрочной терапии кортикостероидами или введением эстрогена женщинам в постменопаузальном периоде.
Цынга, тип пурпуры, является результатом дефицита витамина С в рационе. Симптомы могут включать в себя:
- Общую слабость.
- Анемию.
- Разрыхленность десен.
- Тенденцию к кровоизлияниям под кожу и в слизистых оболочках, которые выстилают рот и желудочно-кишечный тракт.
Цинга редко встречается в современных цивилизациях, разве что в удаленных от современных условий жизни регионах. Предотвращению развития болезни способствует улучшенная диета и наличие продуктов, содержащих витамин С.
Синдром Гарднера—Даймонда, или аутоэритроцитарный синдром, редкое расстройство, которое иногда называют синдромом болезненных синяков. Он характеризуется пятнами пурпуры, главным образом у молодых женщин. Возникновении патологии связывают с аутоиммунным расстройством.
Васкулит, или ангиит, является сосудистым воспалительным заболеванием, которое может возникать в одиночку или в сочетании с другими аллергическими или ревматическими заболеваниями. Воспаление сосудистых стенок способствует спазму кровеносных сосудов и может вызвать недостаточное кровоснабжение определенных участков тела (ишемию), отмирание ткани (некроз) и / или образование сгустков крови (тромбоз). Могут быть затронуты сосуды любого размера или любая часть сосудистой системы. Симптомы относятся к вовлеченной системе и могут включать:
- Лихорадку.
- Головную боль.
- Глубокую потерю аппетита.
- Потерю веса.
- Слабость.
- Боль в животе.
- Диарею.
- Боль в мышцах и суставах.
Поскольку существует много форм васкулита, есть предостаточно причин его развития. Некоторые типы могут быть вызваны аллергическими реакциями или повышенной чувствительностью к некоторым лекарственным средствам, таким как пенициллин, пропилтиоурацил, другие лекарства, токсины и различные вдыхаемые раздражители. Некоторые формы могут возникать из-за грибковой инфекции, паразитов или вирусных инфекций, тогда как в ряде случаев очевидная причина отсутствует.
Кожный некротизирующий васкулит является относительно распространенным воспалительным заболеванием кровеносных сосудов, затрагивающим вены, артерии и более мелкие кровеносные сосуды (капилляры). Это расстройство обычно влияет на кожу и может возникать в одиночку или в сочетании с аллергическими, инфекционными или ревматическими заболеваниями. Симптомами являются:
- Узлы на коже.
- Небольшие кровоизлияния под кожей и / или ее поражение, которые могут быть красными и плоскими (макулы).
Они могут образовываться во многих частях тела, особенно на спине, руках, ягодицах и / или ногах. В некоторых случаях присутствует сильно зудящая крапивница или кольцевидные язвы. Также может возникать лихорадка, генерализованный дискомфорт (недомогание) и / или боль в мышцах и суставах. Точная причина кожного некротизирующего васкулита неизвестна. Некоторые поражения могут быть вызваны аллергической реакцией или гиперчувствительностью к некоторым лекарствам, таким как сульфат или пенициллин, токсины и вдыхаемые раздражители.
Болезнь Кавасаки — воспалительное заболевание у детей, характеризующееся лихорадкой, кожной сыпью, опуханием лимфатических узлов (лимфаденопатией), воспалением артерий (полиартериитом) и воспалением кровеносных сосудов (васкулитом). Воспалительные изменения вызывают деструктивные поражения в кровеносных сосудах, которые могут привести к осложнениям, связанным с печенью, желчным пузырем и сердцем. Симптомы могут включать:
- Аномально высокую температуру тела, которая начинается внезапно и длится примерно две недели.
- Покраснение внутренней части век обоих глаз (двусторонний конъюнктивит).
- Раздражительность.
- Усталость.
- Покраснение (воспаление) рта и языка (стоматит).
- Растрескивание губ.
- Набухание лимфатических узлов в области шеи (цервикальная аденопатия).
- Кожная сыпь.
Точная причина болезни Кавасаки до конца не известна. Это может быть связано с двумя ранее неизвестными штаммами бактерий стафилококка и стрептококка и / или возможной иммунологической аномалией.
Иммунная тромбоцитопения представляет собой редкое тромбоцитарное расстройство, характеризующееся необъяснимо низким уровнем тромбоцитов в циркулирующей крови. Симптомы могут включать:
- Носовые кровотечения.
- Небольшие красные или фиолетовые пятна на коже, которые представляют собой кровоизлияния под кожу (петехии) и / или кровотечение из прямой кишки и / или мочевых путей.
- Анемия может способствовать возникновению слабости и усталости.
- У других людей с этим расстройством определяются эпизоды повышенной лихорадки и аномального увеличения селезенки.
Никакой конкретной причины для развития иммунной тромбоцитопении не известно. Существующие данные подтверждают иммунологическую основу, поскольку большинство пациентов имеют антитромбоцитарные антитела, которые могут быть идентифицированы.
Идиопатическая тромбоцитопеническая пурпура (ИТП) представляет собой редкое заболевание крови, характеризующееся аномально низким уровнем циркулирующих тромбоцитов в крови, аномальным разрушением эритроцитов, дисфункцией почек и нарушениями со стороны нервной системы. Симптомы этого расстройства, которые начинаются внезапно, могут включать:
- Лихорадку
- Головную боль.
- Пятна пурпуры на коже и слизистых оболочках.
- Боль в суставах (артралгии).
- Частичную потерю чувствительности в руках или ногах (парез).
- Изменение психического состояния.
- Судороги.
Точная причина ИTП неизвестна. Это может быть связано с инфекционным агентом или с аутоиммунной реакцией.
Анализы и диагностика
Диагноз ГВ ставится на выявлении специфических клинических синдромов, прежде всего, наличие в момент осмотра/в анамнезе кожных геморрагических двусторонних высыпаний и установлении связи начала ГВ с инфекционными заболеваниями, аллергическим анамнезом, изменением рациона питания. Специфических лабораторных тесты отсутствуют. Лабораторные исследования:
- ОАК — тромбоцитоз и неспецифические изменения, общие для любого воспалительного процесса, ускоренная СОЭ, лейкоцитоз.
- ОАМ —гематурия/протеинурия.
- Биохимический анализ крови – кровь на СРБ, печеночные пробы, креатинин, мочевина.
- Коагулограмма – отмечается гиперкоагуляция, сопровождаемая снижение активности антитромбина III и плазмина, снижение хлоридов.
- Иммунограмма — увеличение в сыворотке крови концентрации IgA.
- Анализ кала на скрытую кровь (при желудочно — кишечном кровотечении положительный).
В подтверждении клинического диагноза ведущую роль играет биопсия кожи проведением иммуногистохимического исследования, позволяющего выявить фиксацию IgA-содержащих иммунных комплексов в сосудистой стенке. При необходимости назначаются УЗИ почек и органов брюшной полости, ЭКГ.
Дифференциальная диагностика необходима с васкулитами при аутоиммунных заболеваниях (ревматоидном артрите, болезни Крона, системной красной волчанке, язвенном колите), васкулитами инфекционной этиологии инфекциях (гепатит В и С, инфекционный подострый эндокардит, туберкулез), при лекарственной аллергии и злокачественных новообразованиях.
Как не допустить обострений?
Пациент после выписки из стационара не должен забывать о своей болезни и дома. Разумеется, к тому времени он уже все узнает о характере заболевания, профилактике обострений, поведении в быту, питании и режиме дня. Окунувшись в домашнюю атмосферу, больной не станет без назначения врача принимать какие-нибудь медикаменты, не накинется на продукты, способные спровоцировать рецидив (аллергены), но питаться при этом будет полноценно и каждый вечер станет совершать спокойные легкие прогулки на свежем воздухе.
Кроме этого, человеку противопоказаны:
- Излишнее волнение, психическое напряжение;
- Прививки (возможны исключительно по жизненным показаниям);
- Тяжелый физический труд (дети освобождаются от уроков физкультуры);
- Переохлаждения;
- Введение иммуноглобулинов (антистафилококковый, противостолбнячный и пр.).
Ввиду того, что геморрагический васкулит преимущественно детская болезнь, для малышей (или родителей?) предусмотрены особые рекомендации:
- Каждые полгода ребенок посещает лечащего врача (при отсутствии обострений);
- Диспансерное наблюдение не менее 5 лет в случае, если почки остались здоровыми, но при их поражении контроль может оказаться пожизненным;
- Дети полностью освобождаются от физзанятий на год, затем переходят в подготовительную группу;
- 3 раза в год положен обязательный визит к стоматологу и отоларингологу;
- Регулярное проведение анализов мочи (общий и по Нечипоренко) и анализа кала на гельминты;
- Прививки исключаются на 2 года, а по истечении этого времени плановая вакцинация проводится, но с разрешения лечащего врача и под «антигистаминным прикрытием»;
- Соблюдение антиаллергенной диеты – 2 года;
Советы родителям или другим родственникам о лечении в домашних условиях, профилактике рецидивов, питании и поведении в школе и в быту.
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Диета Стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Диета 7 стол
- Эффективность: лечебный эффект через неделю
- Сроки: 1 месяц и более
- Стоимость продуктов: 1200-1300 рублей в неделю
Назначается гипоаллергенная диета, предусматривающая исключение из рациона питания облигатных аллергенов: молоко, рыба, цитрусовые, шоколад, какао, овощи/фрукты оранжевого и красного цвета, а также, экстрактивные вещества. При абдоминальном синдроме показан модифицированный Стол №1 по Певзнеру до полного его купирования. При нефрите — диетический Стол №7 с постепенным переходом на гипохлоридную диету.
Терапия
Современная медицина предлагает комплексное лечение геморрагического васкулита. Целью терапии является нормализация нормального функционирования пораженных органов и иммунной системы, которая способствует нарушению кровоснабжения, что, в свою очередь, разрушает кровеносные сосуды.
Пациент должен соблюдать покой и полностью ограничить двигательную активность. Также рекомендовано соблюдение щадящей диеты. Из рациона питания следует исключить употребление продуктов, которые способны провоцировать аллергические реакции.
Рекомендовано соблюдение щадящей диеты
Для того, чтобы получить точный ответ на вопрос как лечить геморрагический васкулит рекомендовано обратиться к квалифицированному специалисту. Пациенты задаются вопросом: какой врач лечит данную патологию? В данном случае потребуется консультация ревматолога, который даст соответствующие рекомендации и назначит соответствующую схему лечения.
Принципы базисного лечения
Основные принципы базисного лечения включают в себя следующие рекомендации:
- Принимать лекарственные препараты, способствующие оказанию адсорбирующего воздействия (активированный уголь, Этеросгель, Полифепан). Подобные лекарства обладают способностью выводить из организма вредоносные вещества и токсины, не допуская их попадания в системный кровоток.
- Использовать лекарственные препараты из группы антиагрегантов, которые предотвращают процесс образования сгустков крови, нарушают процесс склеивания тромбоцитов. Прием данной группы медикаментов способствует улучшению движения крови даже по самым маленьким сосудам.
- Использование антигистаминных лекарств, способствующих устранению аллергических реакций организма.
- Антибиотики и противомикробные препараты.
- Инфузионное лечение с целью очищения крови и оказания дезинтоксикационного и общеукрепляющего воздействия.
- Применение кортикостероидов (гормональных средств) с целью оказания противовоспалительного воздействия, устранения отеков, предотвращения процесса развития аллергических проявлений.
В ходе лечения рекомендовано воздерживаться от употребления алкоголя и грейпфрутового сока.
Дополнительное лечение
В случае необходимости, врач может дополнить базисную схему лечения:
- Применением цитостатиков, подавляющих функционирование иммунной системы.
- Использованием лекарственных препаратов из группы нестероидных противовоспалительных средств. Таблетки и капсулы оказывают выраженное противовоспалительное, обезболивающее и жаропонижающее воздействие.
- Назначением мембраностабилизирующих препаратов. Может быть назначен прием витаминных комплексов, в состав которых входит витамин С и витамины группы В, а также применение Аскорутина (сочетание рутина с витамином С). Подобные вещества ускоряют процессы регенерации, нормализуют проницаемость капилляров, укрепляют стенки сосудов.
При тяжелом течении болезни и проявлениях выраженной интоксикации пациенту может быть рекомендовано проведение процедуры плазмафереза. В ходе проведения процедура происходит очищение крови от вредных и токсических элементов.
Симптоматическое лечение направлено на устранение осложнений болезни. Например, в случае нарушения нормального функционирования желудочно-кишечного тракта пациенту будут назначены лекарственные средств из группы спазмолитиков, препараты, нормализующие кислотность.
В качестве дополнения рекомендовано выполнение массажа, а также специальных упражнений лечебной гимнастики. Пациенты, которые спрашивают: как делать массаж должны обратиться с данным вопросам к врачу и доверить выполнение процедуры квалифицированному специалисту. Это поможет добиться лучшего лечебного эффекта.
В каких случаях может потребоваться хирургическое вмешательство
Оперативное вмешательство может потребоваться в следующих случаях:
- Трансплантация почки при серьезных нарушениях нормального функционирования почек и неэффективности медикаментозного лечения.
- Иссечение пораженных участков кишечника, удаление омертвевших тканей.
В большинстве случаев заболевание можно излечить при помощи консервативных методов лечения. Радикальная терапия может быть назначена пациенту в случае развития серьезных осложнений.
Профилактика
К основным мерам профилактики ГВ в его рецидивов относятся:
- Адекватное лечение острых инфекционных заболеваний верхних дыхательных путей и своевременная санация инфекционных хронических очагов ЛОР органов.
- Исключение/минимизация контактов с аллергенами (при отягощённом аллергическом анамнезе) и контроль приема лекарственных препаратов.
- Предотвращение переохлаждений организма.
- Укрепление иммунитета (закаливание, рациональное питание).
- Диспансерное наблюдение за переболевшими лицами в течении 2 лет.
Последствия и осложнения
К основным осложнениям ГВ относятся: кишечная непроходимость, панкреатит, перфорации, перитонит, постгеморрагическая анемия, тромбозы/инфаркты в органах, невриты, церебральные расстройства. Летальный исход развивается преимущественно в результате абдоминальных осложнений (перфорация кишечника, перитонит), развития хронической почечной недостаточности, кровоизлияний в органы (головной мозг).
Прогноз
Прогноз в целом благоприятный и в 75% случаев пациенты выздоравливают в сроки 1-2 года после заболевания. У ряда пациентов при хроническом рецидивирующем течении заболевание может продолжаться неопределенно длительное время с периодическими рецидивами одним (кожным) или несколькими синдромами. Частота рецидивов на протяжении всего периода может варьировать от одного до ежемесячных, приобретая со временем характер моносиндромного: преимущественно в виде кожной пурпуры или кожно-суставной формы, реже — хронического нефрита в виде гематурической формы с сохранением функции почек на протяжении длительного периода.
Прогноз менее неблагоприятный при развитии нефрита, особенно при хронизации процесса с проявлениями гломерулонефрита и переходом в хроническую почечную недостаточность. При молниеносной пурпуре прогноз неблагоприятный.
Список источников
- Лыскина Г. А. Системные васкулиты. В кн.: Детская ревматология. Руководство для врачей / Под ред. А. А. Баранова, Л. К. Баженовой. М.: Медицина, 2002. С. 221–270.
- Кулага В. В., Романенко И. М., Афонин С. Л. Аллергические болезни кровеносных сосудов кожи. Луганск: «Эталон-2», 2006. 168 с.
- Практическое руководство по детским болезням, под общей редакцией проф. Коколиной В.Ф. и проф. А.Г.Румянцева, том IV. Гематология/онкология детского возраста (под редакцией Румянцева А.Г. и Е.В. Самочатовой). Медпрактика– М. Москва 2004г. Зиновьева Г.А., Фролкова Е.В. Геморрагический васкулит. Клиника и лечение // рос. педиатр, журн. — 1998. -N12. С.24-26.
- Кривошеев О.Г., Гуляев C.B., Семеновых А.Г. Современные принципы лечения пурпуры Шенлейна-Геноха // Врач. 2007. №4. -С.54-55.