Гипокальциемия – это низкий уровень содержания кальция в крови.
Медицинская норма составляет 2,2-2,5 моль/литр, когда показатели меньше 1,87, это свидетельствует о наличие заболевания и требует немедленной консультации у специалиста и определенного лечения. Болезнь может носить острый или хронический характер, развиваться у людей всех возрастов, в том числе у детей.
К проявлениям относятся парестезии, тетания, а также при тяжелом состоянии — эпилептические припадки, энцефалопатия, сердечная недостаточность. Диагностика основана на определении уровня кальция в плазме. Лечение гипокальциемии включает введение кальция, иногда в комбинации с витамином D.
Причины гиперкальциемии
Гиперкальциемия практически всегда свидетельствует о каком-либо заболевании или патологическом процессе. Однако иногда она развивается вследствие физиологических причин (у новорожденных на 4 день жизни, у взрослых после приема пищи). Патологические причины данного состояния следующие:
- Гиперпаратиреоз.
Это эндокринное заболевание, характеризующееся гиперсекрецией паратиреоидного гормона (ПТГ). Оно является наиболее частой причиной гиперкальциемии. Гиперпаратиреоз обусловлен аденомой, гиперплазией паращитовидных желез, почечной недостаточностью. Иногда гиперпаратиреоз возникает в рамках аутоиммунного полингландулярного синдрома или множественных эндокринных неоплазий. - Онкологические заболевания.
Признаны второй по частоте причиной данного электролитного нарушения. При раке оно возникает по двум механизмам. Первый — деструкция кости метастазами или первичным очагом (лейкозы, лимфомы, миеломная болезнь). Второй механизм заключается в синтезе раковыми клетками ПТГ-подобного пептида (рак легких, молочной железы, мочевого пузыря). - Гранулематозные процессы.
Хронические заболевания, характеризующиеся образованием в тканях (прежде всего в легких) клеточных гранулем, тоже могут являться причиной гиперкальциемии. К ним относятся туберкулез, саркоидоз, гистоплазмоз. Мононуклеарные фагоциты, входящие в состав гранулем, благодаря экспрессии 1-альфа гидроксилазы способны превращать витамин Д в активную форму (кальцитрирол, 1,25OH-D3), который усиливает всасывание кальциевых ионов тонким кишечником. - Длительная иммобилизация.
В результате длительного отсутствия двигательной активности активизируются остеокласты (клетки, разрушающие костную ткань путем растворения минеральных соединений). Это приводит к выходу кальциевых ионов из костей. Такое явление происходит при вынужденной иммобилизации после травм, нахождении в условиях невесомости (при полетах в космос). - Прием лекарственных препаратов.
В первую очередь это относится к витамину Д, препаратам кальция. Другие медикаменты (тиазидные диуретики, теофиллин, литий) тоже могут вызвать кальциевый дисбаланс путем усиления остеодеструкции или процессов реабсорбции в канальцах нефронов почек. - Другие эндокринные расстройства.
Помимо патологии паращитовидных желез, причиной гиперкальциемии иногда выступают другие эндокринные заболевания. Например, избыток тиреоидных гормонов при гипертиреозе усиливает деструкцию костной ткани. При надпочечниковой недостаточности снижается ингибирующее действие глюкокортикоидов на кальциевый метаболизм.
Нехватка кальция в организме симптомы у женщин
Организм прекрасной половины человечества защищен природой от потери кальция с помощью эстрогенов. Они способствуют сохранению его в костях и эмали, поэтому гормональные сдвиги напрямую влияют на развитие недостаточности.
Во время беременности, женщине приходится употреблять кальций не только для потребности собственного тела, но и снабжать малыша для нормального роста и развития. Причем природа достаточно хитра – если нутриента недостаточно, то он бросит все силы для сохранения плода, активно забирая запасы вещества из костей и зубов. Именно поэтому во время беременности у будущих мам быстро разрушаются зубы.
Признаки гипокальциемии у женщин практически ничем не отличаются от таковых у мужчин. Единственным различием служит изменения течения менструации. Усиливаются явления ПМС – усиление болей во время месячных, нарушение цикла (если до этого проблем у женщин не наблюдалось).
Факт: облегчить течение ПМС (предменструальный синдром) помогут не только препараты кальция, но и введение в рацион добавок с содержанием магния и витамина В6. Эти добавки намного уменьшат дозы применения нестероидных препаратов.
Патогенез
Увеличение в крови содержания кальция изменяет мембранный потенциал клеток, что приводит к угнетению нервно-мышечной проводимости в скелетных мышцах, миокарде, желудочно-кишечном тракте. Патогенез психоневрологических симптомов не до конца ясен. Предполагается роль замедления проведения нервных импульсов. Развивается кальцификация сосудов, внутренних органов, дистрофия, сморщивание тканей.
Вследствие гиперкальциурии (увеличения фильтрации кальция в канальцах нефрона) повышается риск нефролитиаза. Кальций ингибирует аденилатциклазу, что подавляет почечный эффект антидиуретического гормона. Также из-за высокой внеклеточной концентрации этого катиона усиливается секреция соляной кислоты обкладочными клетками желудка, что ведет к развитию пептических язв.
Последствия гипокальциемии
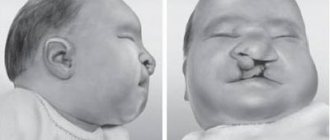
Дефицит кальция в организме приводит к задержке роста, рахиту у детей, сколиозу, аллергии, искривлению костей, нарушению свёртываемости крови, образованию камней в почках, хрупкости капилляров.
Страдающие от хронической нехватки кальция люди тяжело переносят физические и умственные нагрузки, восприимчивы к инфекциям; у них разрушаются зубы, кровоточат дёсны, возникают судороги.
Самыми тяжелыми заболеваниями, которые вызываются недостатком кальция, являются остеопороз и остеомаляция, характеризующиеся размягчением костей.
Нехватка кальция может стать причиной рассеянного склероза. Если до 15 лет в организм человека не поступает необходимое количество кальция, то это ведет к ослаблению нервной ткани и повышению опасности развития рассеянного склероза.
Таким образом, гипокальциемия – это патологическое состояние организма, которое при отсутствии соответствующего лечения (применения препаратов кальция, витамина D) может привести к серьезным заболеваниям и сокращению продолжительности жизни. Поэтому так важно рационально питаться и своевременно лечить заболевания, способные привести к развитию гипокальциемии.
Классификация
По течению выделяют хроническую и острую гиперкальциемию (гиперкальциемический криз). По уровню катиона (в ммоль/л) различают следующие степени тяжести гиперкальциемии:
- Легкая.
Содержание общего Ca меньше 3, ионизированного — меньше 1,5. - Умеренная.
Уровень общего Ca до 3,5, ионизированного- до 1,8. - Тяжелая.
Общий Ca выше 3,5, ионизированный — более 1,8.
Отдельно рассматривается псевдогиперкальциемия. Часть кальция связывается с белками плазмы, поэтому такие заболевания как парапротеинемические гемобластозы (множественная миелома), характеризующиеся высоким содержанием белка в крови, сопровождаются увеличением уровня общего кальция. Исключить ложную гиперкальциемию помогает определение ионизированного кальция.
Пейте дети молоко
Эту фразу из песенки советского мультика знают даже те, кто никогда его не видел. Коровье молоко действительно имеет высокое содержания кальция, но его роль значительно переоценена. Ведь для того, чтобы покрыть расходы организма в минерале его необходимо употреблять не менее 1 литра каждый день, а получить нужный кальция для беременных и того больше – порядка 2 литров.
Но не в этом проблема цельного молока. Педиатры не рекомендуют давать его детям до года по причине большой вероятности развития аллергии и высокой концентрации фосфора, который с трудом выводит детский организм, тратя на его утилизацию запасы кальция. В итоге проблема превращается в замкнутый круг.
Кстати, известный педиатр доктор Комаровский в своих рекомендациях предлагает вообще отказаться от цельного молока детям до 3 лет. Чтобы не провоцировать повышенное вымывание элемента. В более старшем возрасте ферментативная и пищеварительная система формируется полностью, поэтому данный продукт уже не несет столь высокого риска потери кальция.
Недавние исследования США установили повышение вероятности развития риска новообразований предстательной железы и яичников. В сборе данных участвовали более 10 тысяч человек, по статистике у женщин заболеваемость раком яичников повышалась в 2 раза при регулярном употреблении не менее 4 порций цельного молока. Для мужчин цифры несколько ниже – количество патологий увеличивалась в среднем на 30 %.
Основную роль провоцирования опухолевых заболеваний отводится инсулиноподобному фактору роста и эстрогенам, которые содержаться в молоке. При этом сыр и кисломолочные продукты не вызывают таких изменений, так как процесс ферментативной обработки этих веществ в значительной мере разрушаются.
Конечно, не стоит совсем исключать молоко из своего рациона. Достаточно комбинировать его с другими источниками кальция. Также не стоит увлекаться обезжиренными продуктами, так лишаете себя важных жирорастворимых витаминов – А, Е и Д, которые к тому же обладают высокой антиоксидантной активностью.
Симптомы гиперкальциемии
При легкой степени патологии симптомы могут вообще отсутствовать. При умеренной, тяжелой степени появляются мышечная слабость, иногда достигающая такой выраженности, что пациенту трудно подняться с постели. Характерны симптомы со стороны желудочно-кишечного тракта – тошнота, рвота абдоминальные боли. Значительно снижается аппетит, возникают запоры. Часто наблюдаются кардиологические симптомы (повышение артериального давления, тахикардия).
Даже при гиперкальциемии неонкологического происхождения вследствие анорексии и мышечной дистрофии больной сильно теряет вес, приобретает кахектичный вид, из-за чего может сложиться ложное впечатление о наличии у него злокачественного новообразования. Ослабление действия антидиуретического гормона на почки обусловливает появление таких симптомов как сильная жажда, увеличение мочеотделения до 5-6 литров за сутки.
Особенно ярко представлены нервно-психологические симптомы. Сначала возникает эмоциональная нестабильность, нарушение концентрации внимания, небольшая сонливость. При тяжелом течении патологии развивается спутанность сознания, делирий, психозы. Возможны галлюцинации. При длительно сохраняющемся высоком уровне кальция, он начинает откладывается в тканях суставов (хондрокальциноз), что вызывает артралгию.
Осложнения
Гиперкальциемия имеет широкий спектр неблагоприятных последствий. Наиболее частыми осложнениями являются остеопороз (из-за усиленного выхода из костей кальциевых ионов), патологические переломы, мочекаменная болезнь. Реже возникают острый панкреатит и кишечная непроходимость. Самым опасным для жизни состоянием считается гиперкальциемический криз, при котором летальность достигает 60%. Причиной смерти становятся сердечная или почечная недостаточность.
Еще одним тяжелым, но редким осложнением, признана кальцифилаксия (кальцифицирующая уремическая артериолопатия), характеризующаяся ишемическим некрозом кожи, подкожной жировой клетчатки. Она развивается у пациентов с терминальной стадией почечной недостаточности. Длительное повышение кальция в крови также может привести к ленточной кератопатии, кальцификации аорты и клапанов сердца с формированием сердечного порока.
Диагностика
Профиль врача-специалиста, курирующего пациента с этой патологией, определяется причиной, вызвавшей данное состояние. Чаще всего такие больные наблюдаются у эндокринологов, нефрологов, онкологов. При опросе пациента обязательно уточняется, какие лекарственные препараты он принимает. Во время осмотра врач обращает внимание на такие симптомы, как снижение мышечного тонуса, угнетение сухожильных рефлексов. Назначается дополнительное обследование, включающее:
- Лабораторные исследования.
В биохимическом анализе крови измеряется уровень альбумина, мочевины, креатинина. Из электролитов, кроме общего и ионизированного Ca, определяется концентрация фосфора, хлоридов. Исследуется содержание витамина Д (25OH-D). ПТГ, ПТГ-подобных пептидов. Проверяется суточная экскреция Ca с мочой. При подозрении на тиреотоксикоз или гипокортицизм проводится анализ крови на гормоны (ТТГ, свободный Т4, кортизол). - Функциональные пробы.
Неоценимую помощь для дифференциальной диагностики причин данного расстройства оказывают специальные провоцирующие тесты. К ним относят пробы с нативным витамином Д, тиазидными диуретиками, кальцитонином. Исключить процесс, не связанный с повышенной секрецией ПТГ, позволяет проба стероидного подавления с преднизолоном. - Инструментальные исследования.
Для поиска аденомы или гиперплазии околощитовидных желез выполняется их УЗИ, компьютерная томография, сцинтиграфия. С целью определения минеральной плотности костной ткани проводится денситометрия, для диагностики нефролитиаза — УЗИ почек. При наличии симптомов, вызывающих подозрения на воспалительный процесс в легких или злокачественное новообразование, для их идентификации следует назначить рентгенографию, КТ легких, органов брюшной полости, маммографию.
Дифференциальный диагноз необходимо проводить по преобладающим симптомам. Инсипидарный синдром нужно дифференцировать с сахарным и несахарным диабетом. Мышечную слабость, гипотонию следует отличать от таковой при мышечных дистрофиях, миастении, полимиозите. Нервно-психические симптомы требуют исключения психиатрических заболеваний.
Сцинтиграфия. Аденома паращитовидной железы
Лечение гиперкальциемии
Консервативная терапия
Пациентов с любой степенью тяжести для проведения лечения следует госпитализировать в стационар (эндокринологическое, нефрологическое отделение). Больные с тяжелыми неврологическими симптомами, гиперкальциемическим кризом должны быть переведены в отделение реанимации и интенсивной терапии. Требуется отменить все лекарственные препараты, которые могут вызвать повышение уровня кальция. Лечение гиперкальциемии имеет следующие направления:
- Усиление выведения кальция мочой.
Сначала необходимо обеспечить адекватную регидратацию физиологическим раствором NaCl (0,9%). Это позволит улучшить перфузию почек, увеличить фильтрацию кальциевых ионов почечными клубочками. Дополнительно проводится форсированный диурез с помощью петлевых диуретиков (фуросемид). Необходимо постоянно мониторировать уровень электролитов крови. - Снижение всасыванияCaв кишечнике.
Для этой цели хорошо подходят фосфатные соли натрия или калия. Фосфаты строго противопоказаны для лечения вторичного гиперпаратиреоза, вызванного почечной недостаточностью. Также для подавления абсорбции Ca в ЖКТ применяются глюкокортикостероиды (преднизолон, гидрокортизон), синтетические противомалярийные препараты (гидроксихлорохин, хлорохин). - Подавление резорбции костной ткани.
Важный этап лечения гиперкальциемии, причиной которой стал гиперпаратиреоз или онкологическое заболевание. Наиболее эффективными препаратами для препятствования прогрессирования остеопороза являются бифосфонаты (памидроновая, золедроновая кислота), которые ингибируют активность остеокластов. Схожим механизмом действия, но более быстрым эффектом, обладает пептидный гормон кальцитонин, цитотоксический антибиотик митрамицин. - Подавление выработки ПТГ и ПТГ-подобного белка.
Для патогенетического лечения первичного и вторичного гиперпаратиреоза используются кальцимиметики (цинакальцет), которые повышают чувствительность рецепторов клеток ОЩЖ, тем самым уменьшая продукцию ПТГ. В качестве лечения гиперкальциемии, вызванной злокачественной опухолью, применяют нитрат галлия, ингибирующий секрецию клетками опухоли ПТГ-подобного протеина. - Интенсивная терапия.
Для лечения тяжелых жизнеугрожающих состояний (гиперкальциемический криз, кальцифилаксия), а также при неэффективности других консервативных методов терапии мерой экстренного снижения Ca в сыворотке является гемодиализ с использованием низкокальциевого диализирующего раствора.
Хирургическое лечение
Оперативное удаление паращитовидных желез – это главное лечение первичного гиперпаратиреоза. Основным показанием к хирургическому вмешательству считается уровень Ca выше 2,75 ммоль/л. Для профилактики послеоперационной гипокальциемии («синдрома голодных костей») пациенту назначаются витамин Д, препараты Ca. Злокачественные опухоли также подлежат удалению. Для лечения онкогематологических патологий выполняется трансплантация костного мозга.
Экспериментальное лечение
В настоящее время ведутся разработки новых лекарственных средств для лечения этого состояния. На стадии клинических испытаний находится препарат остеопротегерин, который является цитокином из семейства факторов некроза опухоли. Он тормозит дифференцировку остеокластов, стимулирует их апоптоз. В экспериментах in vitro аналог кальцитриола EB 1089 подавлял экспрессию гена ПТГ-пептида.
Симптомы и признаки гипокальциемии
- Нарушение бодрствования, внимания и концентрации
- Судорожные припадки
- Парестезия, тетания
- Спутанность сознания, состояния страха, ажитация, галлюцинации, депрессия
- Синдром хореи и синдром Паркинсона при хронической гипокальциемии
- АВ-блокады, остановка кровообращения
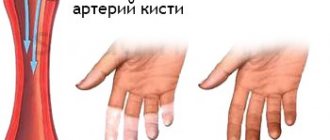
Умеренная гипокальциемия обычно протекает бессимптомно, а при выраженной — возникает так называемая классическая тирада: карпопедальный спазм, стридор и судороги. При этом наблюдается характерный спазм кисти («рука акушера»). Появляются ощущения покалывания в области кистей и стоп, а также вокруг рта. Склонность к судорогам кистей рук можно выявить, искусственно понизив их кровоснабжение: для этого накладывают как обычно манжетку тонометра и пережимают ей артерию на 3 мин. В результате развивается характерный спазм кисти (симптом Труссо). Менее надёжно выявляет скрытую склонность к судорогам симптом Хвостека — при поколачивании пальцем области выхода лицевого нерва возникают спазмы мышц лица на этой же стороне. По результатам ЭКГ может удлиняться интервал Q— Т, что предрасполагает к развитию желудочковой аритмии. Длительная гипокальциемия и гиперфосфатемия (например, при гипопаратиреозе) могут вызывать катаракту, кальцификацию базальных ганглиев и эпилепсию. Гипокальциемия и гипофосфатемия на фоне дефицита витамина D у взрослых вызывает остеомаляцию.
Гипокальциемия часто протекает бессимптомно. Главные клинические проявления самой гипокальциемии связаны с изменениями мембранного потенциала клеток, обусловливающими нейромышечную возбудимость.
Неврологические проявления. Часто возникают спазмы мышц спины и ног.
Тетания в типичных случаях связана с тяжелой гипокальциемией, но встречается и при снижении только ионизированной фракции Ca в отсутствие явной гипокальциемии.
Тетания может быть как явной, проявляющейся спонтанными симптомами, так и латентной, которая выявляется только с помощью провокационных манипуляций. Латентная тетания обычно встречается при меньшем снижении концентрации Ca в сыворотке.
Другие проявления. Для хронической гипокальциемии характерны и другие проявления: сухость и шелушение кожи, ломкость ногтей и жесткость волос. Иногда развиваются кандидозные инфекции (особенно часто при идиопатическом гипопаратиреозе). При длительной гипокальциемии отмечаются и катаракта, причем коррекция уровня Ca в сыворотке не приводит к ее обратному развитию.
Прогноз и профилактика
Гиперкальциемия – это тяжелое, а в некоторых случаях (особенно при остром течении) жизнеугрожающее патологическое состояние. При гиперкальциемическом кризе смертность очень высокая (60%). Частота летальных исходов при хроническом течении в среднем составляет 20-25%. Однако в большей степени прогноз определяется причиной повышения уровня Ca.
Профилактика данной патологии заключается в своевременной диагностике и правильном лечении заболеваний, на фоне которых она развивается. Перед началом применения витамина Д или других лекарственных препаратов, которые могут увеличить содержание Ca в крови, необходимо провести анализ крови для оценки его концентрации.
Какие продукты содержат кальций
Если симптомы гипокальциемии находятся на ранних стадиях, без перехода к серьезным клиническим заболеваниям, то нехватка успешно устраняется введением в рацион списка богатых кальцием продуктов.
Самыми известными источниками минерала являются молочные продукты. Достаточное употребление творога, сыра позволяет восполнить суточную потребность организма. Например, чтобы взрослому человеку получить свою дневную норму, достаточно съедать 160 грамм сливочного сыра (это при полном отсутствии Са в других продуктах меню). Элемент, полученный из молока, хорошо усваивается организмом, к тому же такая пища является отличным источником белка.
Но не только «молочка» может покрыть потребности организма, тем более есть значительная прослойка населения с лактазной недостаточностью (непереносимость молочного сахара-лактозы). Многие вегетарианцы также отказываются от молочных продуктов. В этом случает ценным источником служит капуста, шпинат, орехи.
Список продуктов, богатых кальцием
| Название | Количество кальция в 1 порции (мг) | Размер порции в граммах |
| Яйца | 30 | 1 шт |
| Сардины в масле | 235 | 60 |
| Фасоль | 130 | 200 гр. отварная |
| Нут | 98 | 200 гр. отварной |
| Петрушка и укроп | Приблизительно 200 мг | 100 |
| Морская капуста | 80 | 100 |
| Белокочанная, цветная капуста, брокколи | 130 мг | 200 |
| Шпинат | 50 | 100 |
| Чеснок | 180 | 100 |
| Чернослив | 145 | 120 |
| Курага | 65 | 120 |
| Апельсины | 60 | 150 |
| Миндаль | 75 | 30 |
| Мороженное (изготовленное именно из натуральных сливок, а не растительных жиров) | 125 | 100 |
| Творог | 140 | 200 |
| Сыр | 180 | 30 |
| Молоко | 240 | 200 мл |
| Йогурт | 210 | 150 мл |
Как видно из таблицы, много Са содержится не только в известных молочных продуктах. Его с легкостью можно восполнить из вполне доступной обычной зелени, бобовых, рыбных консервов. Морепродукты, кстати, рекомендуется употреблять в обязательном порядке при недостатке кальция, как источник витамина Д.
Натуральная пища до 50 лет усваивается практически полностью обогащая нужным минералом организм, но это относится к здоровым людям.