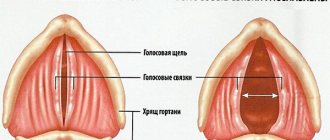
Кровохарканье – проявление патологии респираторного тракта, представляющее собой выделение крови во время кашля. Плевок может состоять из одной крови, но чаще она содержится в мокроте в виде прожилок и сгустков. Кровохарканье нередко предшествует кровотечению из легких. Это потенциально опасное нарушение может закончиться летальным исходом и требует проведения всестороннего диагностического обследования. Кровохарканье и легочное кровотечение имеют аналогичные этиопатогенетические механизмы. Они отличаются количественно: в первом случае выделяется менее 50 мл крови в сутки, а во втором — более 100 мл. Когда больной теряет 600—800 мл крови, возникает угроза для жизни.
Причины данного симптома весьма многообразны. Это инфекционные недуги, болезни сердца и крови, паразитозы, травмы груди, онкопатологии, иммунологические, сосудистые и системные заболевания, врожденные аномалии. Чаще всего кровохарканье возникает при поражении легочных и бронхиальных сосудов. Провоцирующими факторами нарушения являются: физическое перенапряжение, инсоляция, гипо- или гипертермия. Возникновению данного признака обычно предшествует упорный кашель, резкий подъем кровяного давления, першение в горле, боль за грудиной, затрудненное дыхание.
Во время приступа кашля больной обнаруживает в мокроте кровавые следы. При этом он ощущает своеобразный запах и солоноватый привкус крови, которая окрашивает бронхолегочное отделяемое в различные оттенки красного цвета и придает ему пенистую или желеобразную консистенцию. Алая кровь, выделяемая систематически и в большом количестве, является признаком легочного кровотечения. Больные бледнеют, впадают в панику, ощущают слабость и головокружение. Частые приступы кровохарканья приводят к анемии.
Кровохарканье бывает истинным и ложным. В первом случае светлая и пенистая кровь выделяется из поврежденных сосудов дыхательных путей, а во втором — из носа, пищевода, желудка, десен. Чтобы определить конкретную причину расстройства, необходимо пройти лабораторно-инструментальные исследования – рентгенографическое, томографическое, эндоскопическое, параклиническое, микробиологическое. Лечение кровохарканья направлено на ликвидацию основного заболевания, которое привело к его появлению. При выделении большого количества крови необходимо вызвать скорую помощь, а до ее приезда сохранять покой — молча лежать на кровати с высоким изголовьем.
Кровохарканье имеет код по МКБ 10 — R04.2 «Кровавая мокрота».
Причины
Кровохарканье возникает под воздействием множества причин — различных заболеваний и экзогенных факторов. В 20% случаев этиология данного расстройства не определяется.
Патологические процессы, проявляющиеся выделением крови при кашле:
- Заболевания бронхолегочной системы — воспаление бронхов, легких туберкулезное поражение, бронхоэктазы, абсцедирование легочной ткани, аспергиллома, мицетома.
- Паразитозы – трихинеллез, стронгилоидоз, парагонимоз, аскаридоз, эхинококкоз.
- Новообразования органов дыхания — доброкачественные опухоли бронхов, рак легкого.
- Заболевания кардиоваскулярной системы – застойная кардиоваскулярная недостаточность, сужение левого атриовентрикулярного отверстия, ТЭЛА, гипертонический криз, инфаркт миокарда, сердечная астма.
- Травматические повреждения грудной клетки и инородные тела – ушиб легкого и его поражение при ранениях, переломе ребер.
- Системные и аутоиммунные болезни – синдром Рендю-Ослера, гранулематоз Вегенера, синдром Гудпасчера, системная красная волчанка, узелковый полиартериит, саркоидоз.
- Врожденные аномалии – муковисцидоз, геморрагическая болезнь, бронхиальная киста, гипоплазия легочных артерий.
- Нарушение обмена веществ — амилоидоз легких, авитаминоз С, уремия, холемия.
- Гематологические болезни – тромбоцитопения, лейкоз, гемофилия, геморрагический диатез.
- Инфекционные заболевания – коклюш, корь, геморрагическая лихорадка, сифилис.
Экзогенные факторы, способствующие появлению кровохарканья:
- Профессиональные вредности — постоянное вдыхание токсических веществ, дыма, газов;
- Чрезмерная инсоляция;
- Психоэмоциональное перенапряжение;
- Длительное лечение антикоагулянтами, которые нарушают процесс свертывания крови;
- Медицинские манипуляции – катетеризация легочной артерии, бронхоскопия, чрескожная пункция легкого, трансбронхиальная биопсия.
Лица с кровохарканьем, входящие в группу риска и имеющие неблагоприятный прогноз на выздоровление:
- Пожилые и старики,
- Имеющие хронические заболевания сердца в стадии декомпенсации,
- Страдающие тяжелыми дыхательными болезнями,
- Перенесшие легочное кровотечение,
- Находящиеся в шоковом состоянии.
Респираторные патологии, сопровождающиеся деструкцией ткани легкого, проявляются выделением крови. Стенки кровеносных сосудов, расположенных в очаге поражения, разрушаются. Кровь из артерий, вен и капилляров бронхолегочной системы изливается в бронхиолы и альвеолы. От калибра поврежденного сосуда зависит величина кровопотери.
Общая характеристика кровохарканья
Причины и механизмы развития кровохарканья (гемоптизиса) в целом аналогичны этиологии и патогенезу легочного кровотечения (гемоптоэ). Разница между этими состояниями, главным образом, количественная: при откашливании небольшого количества крови (менее 50 мл в сутки) принято говорить о кровохаркании, при выделении большего объема – о кровотечении.
Возникновению гемоптизиса может предшествовать упорный кашель, гипертонический криз, интеркуррентные заболевания. Спровоцировать данный симптом может активная физическая нагрузка, тепловые и водные процедуры, например, парение в бане, парафинотерапия, общие ванны и лечебные души. Также началу кровохарканья нередко способствуют метеорологические факторы: повышение атмосферного давления, холодная или жаркая погода.
Обычно кровохарканье начинается внезапно. Во время очередного откашливания мокроты пациент замечает в ней следы крови. Некоторые больные отмечают предвестники кровохарканья: першение (щекотание) и клокотание (бульканье) в горле, загрудинную боль, иногда – неприятное тепло, разливающееся по грудной клетке. На фоне затрудненного дыхания возникает кашель с выделением крови. При этом ощущается солоноватый привкус крови во рту и ее специфический запах.
Кровь при гемоптизисе выделяется периодически, не при каждом кашлевом приступе. В одних случаях кровохарканье имеет вид прожилок в слюне или мокроте, в других ‒ отдельных плевков алой (свежей) либо темной (старой) крови. Если выделение алой крови повторяется при кашле систематически, считается, что у больного началось легочное кровотечение. Во время эпизода кровохарканья пациент бледнеет, выглядит испуганным, чувствует слабость во всем теле, головокружение. Хронические и рецидивирующие приступы гемоптизиса приводят к анемизации.
Симптоматика
Кашель — основной провокатор кровохарканья. Он является клиническим признаком заболеваний легких, сердца, крови, метаболических нарушений и аутоиммунных расстройств. Но чаще всего кровохарканье – это проявление инфекционных и онкологических болезней бронхолегочной системы. Его предвестниками являются: локальная болезненность и неприятное тепло в груди, соленый привкус мокроты во рту, беспокойство и бледность больных, появление над местом поражения в легких пузырчатых хрипов. Кровохарканье никогда не бывает во сне, поскольку кашель будит больного. Кровавая мокрота имеет различные оттенки красного цвета — розоватый, яркий, ржавый, коричневатый. Темный оттенок выделений указывает на распад гемоглобина в легочной ткани. Мокрота, напоминающая внешне малиновое или смородиновое желе, свидетельствует в пользу распада легочной ткани, обусловленного злокачественными процессами. Отек легкого сопровождается выделением светло-розового секрета с пеной.
- Кровохарканье — не обязательный, но частый признак опухолевых процессов в органах дыхания. Бронхолегочные неоплазии характеризуются сдавлением и разрушением крупных сосудистых стволов. Большая часть больных с онкопатологией обращаются к врачу с жалобой на повторяющееся кровохарканье. Ему сопутствуют следующие симптомы: мучительный, изнуряющий, частый кашель, дискомфорт в грудной клетке, похудание, свистящее дыхание, ночной гипергидроз, учащенное сердцебиение, периферический цианоз, тахипноэ, лихорадка, осиплость голоса, дисфагия, мышечная слабость, головокружение, аритмия.
При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.- При пневмонии сначала появляются интоксикационные и катаральные симптомы – жар, озноб, миалгия и артралгия, вялость, упадок сил, хрипота и боль в горле, ринорея. Затем появляется кашель с обильным слизисто-гнойным отделяемым, содержащим включения крови. Мокрота при разных формах воспаления имеет свои особенности: при плевропневмонии она ржавая, при гриппозной инфекции — пенистая, красная. По мере прогрессирования основной патологии у больных появляются признаки респираторной недостаточности: одышка, удушье, цианоз, геморрагические проявления, помрачение сознания.
пневмония
- При абсцессе легкого повреждаются кровеносные сосуды, гной прорывается в просвет бронха. Во время кашля у больного выделяется гнойная мокрота, имеющая зловонный запах и содержащая примесь крови. Пациенты жалуются на боль в груди, лихорадку, интоксикацию и одышку, потерю аппетита, головную боль, истощение, повышенную потливость, стремительное ухудшение общего состояния.
проявляется сильным надсадным кашлем, в результате которого повреждаются кровеносные сосуды. Кровь примешивается к бронхиальному секрету и придает мокроте характерный внешний вид. Другими отличительными признаками поражения бронхов являются: трудности при дыхании, характерные хрипы, боль и спазмы в горле, интоксикация, приступы удушья.
Бронхит- Бронхоэктатическая болезнь является осложнением хронического воспаления нижних отделов респираторного тракта. При разрушении кровеносных сосудов, питающих бронхи и легкие, в мокроте появляются прожилки крови. По утрам она выделяется в большом количестве – «полным ртом». У больных возникает анемия, похудание, общая слабость, бледность кожи, отставание детей в физическом и половом развитии.Со временем присоединяются признаки дыхательной недостаточности – цианоз, одышка, пальцы как «барабанные палочки», ногти в форме «часовых стекол», деформация грудной клетки. В осенний и весенний период патология обостряется. Врожденные бронхоэктазы – причина кровохарканья у детей. Часто этот симптом является единственным признаком патологии.
- Инородные тела и травмы дыхательных путей — причина кровохарканья у детей и взрослых. Посторонние предметы поражают слизистую оболочку бронхов и способствуют развитию бронхиального воспаления. У пострадавших возникает приступообразный коклюшеподобный кашель с кровохарканием, стридором и одышкой. При повреждении органов дыхания нарушается целостность кровеносных сосудов, легочная паренхима пропитывается кровью.
- Различные микозы и гельминтозы, поражающие легочную ткань, сопровождаются образованием кист и очагов деструкции. У больных возникает приступообразный кашель, сопровождающийся одышкой и бронхоспазмом. При микроскопическом исследовании слизисто-гнойной мокроты обнаруживаются крупные шаровидные клетки грибков или личинки гельминтов. Грибковые заболевания органов дыхания сопровождаются прорастанием мицелия и продукцией микробами факторов патогенности, которые расплавляют легочную ткань. Это приводит к образованию обильной мокроты с включениями крови. У больных кроме кашля возникает лихорадка и одышка.
- Заболевания сердца с застойными явлениями проявляются кровохарканьем, колющей болью за грудиной, быстрой утомляемостью, мышечной слабостью, одышкой, сердцебиением, ночным апноэ, цианозом, отеками конечностей, нарушением отделения мочи, набуханием вен шеи, геморрагиями на коже, выраженным удушьем, одутловатостью лица, страхом смерти, клокочущим дыханием, которое слышно на расстоянии.
Методы терапии
По окончании всесторонней диагностики пациентам назначается схема терапии. Вследствие того, что симптом кровохарканья нередко является тяжелым и тревожным, то пульмонологи могут положить больного в стационар. Запущенная пневмония с кровью грозит такими патологиями, как легочная гангрена, развитие дыхательной недостаточности, эндокардит и другие, поэтому постоянное наблюдение врачей в стационаре помогает не допустить развития осложнений.
Лечение пневмонии у беременных женщин и детей проводится только в стенах больницы. Бывает, что патология у данных категорий больных проходит в легкой форме, тогда допускается лечение в домашних условиях, но при ежедневном наблюдении женщины и ребенка лечащим доктором и при соблюдении всех врачебных рекомендаций.
Схема лечения больных всегда индивидуальна, так как зависит от возраста пациента, сопутствующих заболеваний, переносимости лекарственных препаратов. Задача лечащих врачей – унять сильный кашель, снять спазмы, разогнать густую слизь и стабилизировать общее состояние пациента. Для этого назначаются жаропонижающие средства, муколитики, антибактериальные препараты. Чтобы остановить попадание крови в мокроту назначаются процедура оксигенирования и прием таких средств, как Транексам и Циклокапрон.
При интенсивном кровотечении задача врачей – это купировать ситуацию, поэтому терапия будет иной. Если же она также не приносит желаемого результата, то врачи решают проблему с помощью хирургии. В таких случаях нередко назначаются прижигание поврежденных тканей либо воздействие на них лазером.
Диагностические процедуры
Чтобы избавиться от кровохарканья, необходимо выяснить его причину. Поставить окончательный диагноз патологии, проявляющейся выделением крови во время кашля, довольно сложно. Трудности диагностирования обусловлены многообразием причин данного нарушения. Чтобы спасти больного, специалисты должны в кратчайшие сроки решить важнейшие диагностические задачи.
Методы, позволяющие определить этиологические факторы кровохарканья:
- Изучение клинических признаков,
- Сбор анамнестических данных,
- Общий осмотр,
- Физикальное обследование.
На основании результатов первичной диагностики терапевты ставят предварительный диагноз и направляют больного на консультацию к более узким специалистам в области пульмонологии, фтизиатрии, ревматологии, онкологии, кардиологии, гематологии.
Дополнительные лабораторные и аппаратные исследования позволяют получить объективные данные.
- Рентгенограмма органов грудной клетки больного туберкулёзом лёгких
Рентген легких — выявление туберкулезных инфильтратов и каверн, очагов воспаления при пневмонии, неопластических признаков при онкопатологии, кист, паразитарных инвазий. Получить более детальную картину процесса поможет рентгеноконтрастное исследование.
- На томограмме грудной клетки можно обнаружить пораженный сосуд, небольшие опухоли, спадение доли легкого, расширение отдельных участков бронхов. Компьютерная томография с внутривенным введением контрастного вещества позволяет оценить состояния бронхолегочных сосудов.
- Бронхоскопия — методы выявления эндобронхиальной патологии, взятия материала на анализ, извлечения инородных тел, удаления опухолей и прижигания поврежденных сосудов.
- Ангиопульмонография и радиоизотопное сканирование легких позволяют выявить рецидивирующий инфаркт и нарастающий легочный тромбоз.
- Гемограмма — признаки воспаления и анемии.
- Коагулограмма – нарушение свертывания крови, изменение количества тромбоцитов.
- Анализ крови на показатели кислотно-щелочного состояния и газового состава.
- Микроскопия мокроты — обнаружение эритроцитов, атипичных клеток, туберкулезных палочек, грибов или паразитов.
- Микробиологическое исследование бронхиального секрета – бактериологический посев биоматериала на питательные среды с целью выделения возбудителя инфекции и определения его чувствительности к антибиотикам.
- ЭКГ и ЭхоКГ — обнаружение пороков сердца, последствий легочной гипертензии, ТЭЛА.
Когда перечисленные методы не позволяют выявить источник кровохарканья, проводят диагностические операции. Торакоскопия и торакотомия особенно актуальны при травматическом повреждении легкого и при усилении кровохарканья.
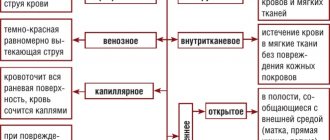
Виды легочного кровотечения
Отечественные специалисты с 1990 года пользуются классификацией лёгочного кровотечения по трём степеням:
- Первая, А, Б и В — последовательно от 50 до 500 мл суточной потери крови;
- Вторая, А и Б — от 30 мл до 500 мл уже за час;
- Третья степень, А и Б — одномоментно излитие до 100 мл крови или более.
Тактика при разной интенсивности кровопотери различается, и если кровохарканье у пациента не пугает онколога, хоть и вносит коррективы в терапию, то кровотечение из лёгкого требует срочной медицинской и реанимационной помощи.
Запись на консультацию круглосуточно +7+7+78
Лечение и профилактика
Целью лечебных мероприятий является прекращение кровохарканья и предотвращение его перехода в кровотечение. Незначительное выделение крови во время кашля проходит самостоятельно и не требует лечения. Часто повторяющееся и обильное кровохарканье опасно для жизни человека. Таким больным необходима неотложная медицинская помощь.
Если у человека кровохарканье началось дома, необходимо срочно вызвать скорую помощь. Больного следует уложить на кровать с высоким изголовьем и успокоить его. Важно следить, чтобы он спокойно дышал, не разговаривал и по возможности не кашлял. Желательно обеспечить приток свежего воздуха, расстегнув ворот одежды и открыв окно. На грудь больному необходимо положить лед и давать внутрь ледяные кубики через каждые полчаса.
Доврачебная помощь заключается также в применении:
- Анксиолитиков,
- Средств, понижающих артериальное давление,
- Препаратов, подавляющих кашлевой рефлекс,
- Лекарств, расширяющих кровеносные сосуды.
Врачи и фельдшеры, прибыв по вызову, оказывают пациенту неотложную медицинскую помощь с помощью лекарственных препаратов. Ему вводят внутривенно и внутримышечно гемостатические средства. До полного прекращения кровохарканья больным запрещена физическая активность, горячее питье и любая еда, алкоголь, курение, тепловые процедуры, прием различных медикаментов.
Все лица с кровохарканьем подлежат обязательной госпитализации. В стационаре после проведения диагностики и определения причины процесса больным назначают специализированное лечение. Оно направлено не только на устранение кровохарканья, но и на нормализацию работы легких и сердца, предотвращение асфиксии.
Медикаментозное лечение кровохарканья:
- Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».
- Гемостатическая терапия — внутривенно «Аминокапроновая кислота», «Транексамовая кислота», переливание свежезамороженной плазмы.
- Для восполнения объема циркулирующей крови – внутривенно коллоидные и кристаллоидные растворы.
- Витаминотерапия.
- Седативные средства, транквилизаторы.
Хирургическое лечение проводится лицам, у которых был диагностирован абсцесс легкого, кавернозный туберкулез или рак.
Мероприятия, позволяющие предупредить развитие заболеваний, проявляющихся кровохарканьем:
- Своевременное и правильное выявление и лечение болезней респираторного тракта, сердца и сосудов, аутоиммунных расстройств,
- Отказ от курения и алкоголя,
- Сбалансированное питание,
- Ежедневные прогулки на свежем воздухе,
- Ведение здорового образа жизни.
Прогноз нарушения зависит от причинной патологии. Упорное кровохарканье нередко заканчивается профузным кровотечением, которое может стать причиной гибели больных.
Кровохарканье – достаточно тревожный симптом, к лечению которого необходимо отнестись очень серьезно. Даже его единичный эпизод требует незамедлительного обращения врачу и тщательного всестороннего обследования.
Видео: кровохарканье
Неотложная помощь
Оказание первой помощи необходимо при массивном кровохарканье (легочном кровотечении). В первую очередь следует вызвать врачей скорой. Что делать, как оказать доврачебную помощь при кровохарканье до госпитализации:
Успокоить больного, придать ему сидячее положение или уложить его так, чтобы больное легкое было снизу. Не следует укладывать человека, если участок поражения под сомнением. В положении сидя нужно оставаться до приезда медиков. Для уменьшения кровотечения в легких можно дать больному кусочек льда для глотания, напоить холодной водой – это способствует сужению сосудов и уменьшению кровотечения
Повторять прием льда можно через каждые 15 минут до приезда врачей. С целью уменьшить болевой синдром и силу излития крови очень важно уговорить больного дышать глубоко, стараться сдерживать кашель, если это возможно, не говорить.
Врачебная неотложная помощь при кровохарканье заключается в уменьшении интенсивности кашля, устранении боли в груди, остановке выделения крови. В качестве обезболивающего средства можно дать раствор анальгина с пипольфеном. Если уменьшить боль не удается и ее интенсивность растет, проводится введение наркотических лекарств против болевого синдрома. Обязательно нужно ввести препарат для подавления кашля (кодеин, дионин), но не для полного его прекращения, иначе кровь не будет выводиться из легких. Для снижения сильного кашлевого рефлекса, как правило, применяется промедол, но в очень редких случаях.
Для остановки кровотечения используют хлорид кальция. При отсутствии тромбоэмболии в бедро колют раствор желатина. Пациентам с пониженным артериальным давлением проведение терапии с сужающими сосуды препаратами противопоказано. Если же этот алгоритм купирования кровотечения легких не помогает, после проверки совместимости проводится переливание крови. Другие процедуры, которые применяются для лечения массивного кровохарканья:
- Эмболизация сосудов бронхов. По-другому процедура называется катетеризация. Для проведения эмболизации с помощью ангиографии необходимо установить, какая артерия провоцирует кровотечение. После этого через катетер вводится специальный материал для ее закупорки.
- Вентиляция легких. Кровотечение может привести к асфиксии (удушью), поэтому больным нередко требуется специальный аппарат для поддержки дыхания. Важным является проведение специальной трубки в канал непораженного бронха.
- Тампонирование место массивного кровохарканья. Это сводит аспирацию крови до минимума.
Некоторые особенности имеет лечение излития большого количества крови в легкие вследствие инфаркта миокарда. Вводится фибринолизин, хлорид натрия, гепарин. При недостаточности кровообращения применяют строфантин, коргликон, раствор глюкозы. Используются обезболивающие препараты, а также антибиотики. Оксигенотерапия и диуретики вводятся в случае недостаточности левого желудочка сердца.
В случае, когда невозможна эмболизация, а массивное кровохарканье угрожает шоком и дыхательной недостаточностью, его можно остановить путем хирургического вмешательства. Проводится резекция органа дыхания. Таким способом нельзя остановить кровохарканье при раке легких и серьезной диффузной патологии, так как удаление даже небольшой части легкого противопоказано. Представляет трудность для реанимации шоковое состояние легочного органа – необходима вентиляция, переливание крови, введение гепарина и контрикала. После облегчения критического состояния пациент остается в стационаре, врач определяет категорию сестринского вмешательства, назначает лекарства для восстановления, наблюдает за больным.
Как проводится анализ
Отделяемое с кровью, в зависимости от заболеваний, имеет различный состав, внешний вид, консистенцию. Некоторое время ее отстаивают, затем тщательно изучают два или три образовавшихся слоя, тестируя под микроскопом на уровень белка, химические реакции, наличие паразитов, продуктов гниения, инородных тел, гнойных пробок.
Кроме микроскопа, для исследований используют также предметное стекло. Таким способом выделяют бактерии, раковые клетки, волокна, эпителии, эритроциты, лейкоциты, эозинофилы.
Для назначения пациенту антибиотиков используют метод посева мокроты: помещают выделения в питательную среду, затем исследуют их на чувствительность к компонентам препарата.
Умение пользоваться карманным ингалятором, обучение больного пользованию карманным ингалятором.
Показания: Бронхиальная астма (для улучшения проходимости бронхов).
Противопоказания: Выявляются в процессе обследования пациента.
Ингалятор с лекарственным веществом.
Ингалятор без лекарственного вещества.
Возможные проблемы пациента:
Страх, перед применением ингалятора или лекарственного вещества.
Снижение интеллектуальных возможностей и др.
Затрудненный вдох при введении лекарственного вещества через рот.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
Информируйте пациента о пользовании ингалятора.
Информируйте пациента о лекарственном средстве.
Проверьте название и срок годности лекарственного вещества.
Выполните гигиеническую обработку рук.
Продемонстрируйте пациенту выполнение процедуры, используя ингаляционный баллончик без лекарственных веществ.
Снимите с мундштука баллончика защитный колпачок.
Поверните баллончик с аэрозолем вверх дном.
Возьмите мундштук баллончика в рот, плотно обхватив его губами.
Сделайте глубокий вдох через рот и одновременно нажмите на дно баллончика.
Задержите дыхание на 5-10 сек.
Извлеките мундштук изо рта.
Предложите пациенту самостоятельно выполнить процедуру с ингалятором, наполненным лекарственным веществом.
Закройте ингалятор защитным колпачком.
Оценка достигнутых результатов: Пациент правильно продемонстрировал технику ингаляции с помощью ингаляционного баллончика.
Примечание: Количество ингаляций определяет врач. Если состояние пациента позволяет, то лучше эту процедуру проделать стоя, так как дыхательная экскурсия при этом эффективнее.
источник
Симптомы легочного кровотечения
Кровотечение может случиться в любое время и даже вовсе беспричинно на фоне полного покоя или умеренной нагрузки. Всё дальнейшее зависит от скорости кровопотери. Если и раньше уже отмечалось кровохарканье, то пациент пугается меньше, но когда кровь идёт горлом страшно всем.
Как правило, при серьёзном кровотечении начинается сильный и неукротимый кашель, к нему присоединяется прогрессирующая одышка, поскольку кровь затекает в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота проглоченной кровью, в отторгнутых массах кровь рыжая. Усиливается сердцебиение, пациент покрывается липким холодным потом, руки и ноги холодеют вследствие снижения периферического давления. Уходит кровь, теряются силы.
Запись на консультацию круглосуточно
+7+7+78
К какому врачу обратиться
При выделении из дыхательных путей ярко-красной крови, ощущениях щекотания в горле, бледности, появлении холодного липкого пота, тахикардии, головокружения и ухудшении общего состояния следует вызвать скорую помощь. До ее приезда необходимо обеспечить больному максимальный покой и выполнить все рекомендации по оказанию неотложной помощи при легочном кровотечении. Лечение больного должно проводиться в отделении пульмонологии или торакальной хирургии.
Легочное кровотечение сопровождается выделением больших объемов крови из дыхательных путей вместе с мокротой или в чистом виде. Оно развивается вследствие нарушения целостности сосудов бронхов или легких и может провоцироваться различными заболеваниями или травмами.
источник
Сдача мокроты на анализ: правила, рекомендации
Кашель с кровью – грозный признак, требующий незамедлительного установления правильного диагноза, назначения лечения. Для диагностики требуется сдать мокроту на исследование. Как это правильно сделать?
- За сутки пить отхаркивающие средства, минеральную и обычную теплую воду;
- Непосредственно перед исследованием тщательно почистить зубы, полость рта прополоскать антибактериальным средством;
- Собирается мокрота утром, в специальный одноразовый контейнер. Должно быть собрано отделяемое за пять-шесть откашливаний. Для подтверждения/опровержения некоторых диагнозов (туберкулезной каверны, бронхоэктамии, легочного абсцесса) требуется несколько литров мокроты в сутки!
- Во избежание заражения близких, членов семьи, проводить процедуры лучше в закрытом помещении, а по ее окончании проветрить его.
Не получается собрать необходимое количество мокроты? Необходимо расслабиться, снять нервное и мышечное перенапряжение: встать, походить, сделать несколько легких физических упражнений, легкий массаж груди.
Необходимо сдать мокроту ребенку? Дети, в особенности раннего возраста, неспособны самостоятельно ее откашлять. Поэтому родителю/медицинскому работнику нужно взять стерильный ватный тампон, надавить им на корень языка, вызвав кашлевый рефлекс. Далее тампон с мокротой помещают в контейнер, отправляют на исследование. Данный способ можно применить для забора содержимого у престарелого, физически ослабленного человека.