Гиповолемия – патологическое состояние, проявляющееся уменьшением объема циркулирующей крови, в ряде случаев сопровождающееся нарушением соотношения между плазмой и форменными элементами (эритроцитами, тромбоцитами, лейкоцитами).
К сведению, в норме у взрослых женщин общий объем крови составляет 58–64 мл на 1 кг массы тела, у мужчин – 65–75 мл/кг.
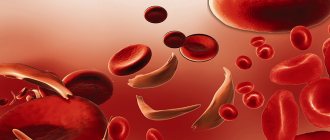
При гиповолемии уменьшается объем циркулирующей крови
Содержание:
- Причины и механизм развития
- Классификация
- Признаки гиповолемического расстройства
- Лечение гиповолемии
Гиповолемия – снижение количества крови при развитии алкогольного абстинентного синдрома
. Данный процесс происходит за счет рекомбинации жидкости, вследствие ее перехода из венозного русла в клетки и пространство между ними. Данные феномен происходит в ходе скопления токсических веществ внутри тканей из-за расстройства функций ферментной системы, при ишемической болезни, неполноценной работе органов. Кроме проблем перфузии, уменьшение объёма циркулирующей крови (ОЦК) проявляется неадекватным соотношением систолического и диастолического артериального давления, падением сердечного выброса. Развивающаяся острая патология угрожает жизни и требует немедленного оказания медицинской помощи.
Гиперволемия малого круга кровообращения
Кровеносная система человека состоит из большого и малого кругов кровообращения. В большой круг входят сосуды, питающие все органы и ткани кроме сосудов, питающих бронхо-легочную систему, в малый круг – исключительно сосуды легких.
Распределение крови в кровеносной системе:
- в венах – 70%;
- в артериях – 15%;
- в капиллярах – 12%;
- внутри сердечной мышцы – 3%.
В основе гиперволемии малого круга кровообращения лежит высокое давление в сосудах бронхо-легочной системы, поэтому ее называют легочной гипертензией.
Причины гиперволемии малого круга
Факторы, приводящие к легочной гипертензии:
- Рефлекторное сужение мелких сосудов легких. Возникает при сильном стрессе, стенозе митрального клапана, эмболии.
- Длительная альвеолярная гипоксия. Возникает в результате силикоза, хронического бронхита, эмфиземы, обструктивной болезни легких, антракноза, бронхиолита, бронхоэктаза.
- Недостаточность левого желудочка. Возникает при сердечной аритмии, в результате инфаркта, миокардита.
- Повышенная густота крови.
- Повышение давления внутри дыхательных путей. Возникает при сильном кашле, повышении барометрического давления внешней среды, нарушениях проведения ИВЛ.
- Сужение сосудов, выводящих кровь из легких. Возникает при аневризме аорты, опухолях, спайках, врожденного порока развития.
- Генетически обусловленная патология ферментной системы.
- Увеличенный выброс крови правым желудочком.
- Наркотическая интоксикация психостимуляторами.
- Инфицирование вирусом СПИДа.
- Портальная гипертензия. Причины: цирроз печени, синдром Бадда-Киари.
- Апноэ, или остановка дыхания во время ночного сна на фоне храпа.
Кроме вышеописанных факторов имеются и идиопатические (неизвестные) причины, приводящие к первичной легочной гипертензии.
Признаки гиперволемии легких
Первичная стадия заболевания может пройти незамеченной для больного. Когда симптомы заболевания ясно указывают на наличие опасных изменений, чаще всего процесс далеко зашел, и он уже необратим.
Признаки патологии:
- одышка, переходящая в удушье при увеличении нагрузки;
- астения, ее симптомы: бессонница, потеря массы тела, снижение работоспособности, неустойчивость психического состояния;
- обмороки при нагрузке;
- головокружения;
- сильный кашель без выделения мокроты, в запущенных случаях с кровохарканьем;
- сердечные боли;
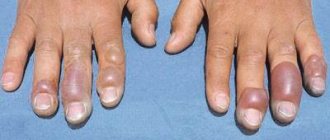
- прогрессирующий цианоз;
- аритмия;
- боли в проекции печени.
Диагностика гиперволемии малого круга
Диагностирование заболевания опирается на его клиническую картину, данные лабораторных и инструментальных исследований:
- Электрокардиограмма (ЭКГ) – помогает выявить гипертрофию правого желудочка, инфаркт, нарушения сердечного ритма, тромбоэмболию легочной артерии;
- Рентген грудной клетки – помогает на последних стадиях заболевания выявить усиление сосудистого рисунка, гипертрофию отделов сердечной мышцы;
- Компьютерная томография с контрастом – исключительно информативное исследование состояния сердца и сосудов;
- УЗИ сердца – помогает диагностировать врожденные аномалии, гипертрофию сердечной мышцы, уточнить показатели сосудистого кровотока;
- Катетеризация легочного ствола в сочетании с введением датчика внутрь него – позволяет измерить давление в сосудистой системе малого круга, диагностировать или исключить патологию.
Лечение легочной гиперволемии
Главное направление терапии патологии – устранение вызвавшей ее причины, так как гиперволемия не является самостоятельным заболеванием. Легочную гиперволемию провоцируют патологические процессы, протекающие в различных системах организма человека. Труднее всего лечить первичную гипертензию, так как ее причина не установлена, источник негативных симптомов неизвестен.
В терапии легочной гиперволемии используют лекарства и методы, применяемые в стандартных схемах лечения артериальной гипертензии. При снижении эффективности гипотензивного лечения применяют Эуфиллин и кислородотерапию.
Автор статьи:
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
‹
10 способов снять стресс
5 лучших рецепта от грибка ногтей
›
Причины и механизм формирования
В основе патологического гиповолемического процесса лежит выраженное обезвоживание.
К нему приводит:
- Рвота, характерная для абстинентного синдрома после запоя.
- Диарея, при помощи которой организм очищается от алкотоксинов.
- Заболевания печени, свойственные алкоголизму (токсический гепатит и цирроз). При этом происходит нефункциональное пропотевание плазмы в межклеточное пространство за счёт понижения онкотического давления крови.
- Недостаточное поступление в организм жидкости и белка.
Гиповолемии предшествует повышенное венозное и гидростатическое давление в мелких артериях, отражающее негативное влияние предрасполагающих к болезненному состоянию факторов. Вторично увеличивается проницаемость сосудистой стенки. Пропотевание крови через артерии и вены приводит к её общему дефициту.
Организм пытается компенсировать его при помощи:
- Выработки необходимого количества плазмы.
- Замедления венозного возврата.
- Спазмов мелких сосудов.
Защитная реакция позволяет некоторое время сохранить в относительно нормальном состоянии деятельность мозга и сердца, избежать осложнений кровообращения.
Патогенез
Гиповолемия любого типа приводит к компенсаторной реакции гемодинамики. Возникший дефицит ОЦК вызывает снижение объема плазмы и венозного возврата, поскольку происходит фиксация сердечных и легочных вен и возникает симпатически опосредованная вазоконстрикция. Данный защитный механизм позволяет сохранять циркуляцию крови для мозговой и сердечной деятельности.
Ярко проявляющаяся гиповолемия снижает сердечный выброс и таким образом уменьшает системное АД. При этом снижается кровоснабжение тканей и органов.
Артериальное давление нормализуется благодаря повышению венозного возврата, сократимости сердца и частоты его сокращений, а также повышения сопротивления сосудов вследствие увеличения секреции почками ренина и симпатического эффекта.
При легкой степени уменьшения ОЦК для приведения в норму АД достаточно активации симпатической нервной системы, сопровождающейся незначительной тахикардией.
При тяжелой гиповолемии вазоконстрикция более выражена благодаря влиянию гормона ангиотензина II и деятельности симпатической нервной системы. Этот гормон помогает поддерживать АД в лежачем положении, но при смене положения может появляться гипотония (проявляется головокружением).
Длящаяся при тяжелой гиповолемии потеря жидкости приводит к тяжелой гипотонии даже в лежачем положении. Возможно развитие шока.
Классификация
Разновидности гиповолемии, с которыми приходится сталкиваться врачам разной специализации, имеют несколько вариантов. Они обусловлены зависимостью соотношения плазмы и элементов крови (гематокрита).
На этом основании выделяют следующие виды нарушения:
- Нормоцитемический.
Объём уменьшен при нормальном гематокритном числе. - Олигоцитемический.
Количество плазмы не изменено, а форменных элементов крови мало. - Полицитемический.
ОЦК понижен, а гематокрит наоборот – высокий.
Наркологи чаще всего сталкиваются с полицитемическим вариантом. Именно он характерен для интоксикации с сильной рвотой и поносами.
Врачу для назначения терапии требуется также выяснить, имеется ли у больного абсолютная
, или
относительная
гиповолемия. Поэтому при установлении диагноза доктор очень внимательно осматривает пациента, анализирует данные лабораторных анализов и других методов специальной диагностики. Эти сведения требуются для корректировки терапии.
Абсолютная гиповолемия
возникает на фоне дефицита крови в сосудистом русле. Оно развивается вследствие потери плазмы и отсутствии поступления жидкости в организм. При этом мочевыделительная система работает обычно.
Относительная гиповолемия
характеризуется пропотеванием жидкой части в межсосудистое пространство организма. На этом фоне ОЦК сохраняется в норме, или даже выше нормальных значений. Данное состояние также является проявлением токсического синдрома при алкоголизме.
Диагностика
Диагноз и степень гиповолемии ставят на основании клинических симптомов.
В норме у взрослых женщин общий объем крови составляет 58–64 мл на 1 кг массы тела, у мужчин – 65–75 мл/кг.
Объем лабораторно-инструментальных исследований зависит от характера патологии, приведшей к уменьшению объема циркулирующей крови. Обязательный минимум включает:
- определение гематокрита;
- общий анализ крови;
- биохимию крови;
- общий анализ мочи;
- определение группы крови и резус-фактора.
Для диагностики гиповолемии определяют гематокрит и проводят другие лабораторно-инструментальные исследования
При подозрении на гиповолемию, вызванную кровотечением в брюшную полость, выполняют диагностическую лапароскопию.
Признаки гиповолемического расстройства
Симптомы нарушения зависят от степени его тяжести.
В практике наркологии выделяют следующие стадии гиповолемии:
- Лёгкая.
Незначительные потери жидкости (до 20% ОЦК) сопровождаются снижением артериального давления, учащением сердцебиения на 10-15 ударов выше обычных цифр, небольшой одышкой. Больной бледен, жалуется на слабость, сухость слизистых, головокружение, приступы тошноты. - Средняя.
Пациент теряет до 40% общего кровяного объёма. При этом давление резко снижено (ниже 90 мм рт. ст.) пульс выше 120-130 ударов в минуту. Дыхание резко учащено и прерывисто. Внешне выявляется бледность и синюшность кожи в области носогубного треугольника. Отмечается выраженная потливость, заторможенность, уменьшение выделения мочи на фоне сильной жажды. - Тяжёлая.
При масштабном снижении ОЦК (выше 40%) выявляется критическое падение АД. Пульс едва определяется и доходит до 150 и более ударов в минуту. Моча не выделяется. Внешний вид больного свидетельствует о том, что он находится в критическом статусе. Наблюдается мертвенно-бледная кожа, заострившееся лицо, запавшие щеки, бессознательное состояние.
Потерю ОЦК часто сопровождают:
- Гипогликемия
– тяжёлое осложнение при алкогольном абстинентном синдроме. Предвестником развития гипогликемии является любого рода заболевание печени, уменьшение запаса гликогена, плохое некалорийное питание. - Гипонатриемия
– нарушение чаще всего встречающееся у пациентов, которые злоупотребляют напитками с низким количеством алкоголя (коктейли, пиво). В этом состоянии возникают периферийные отеки в комплексе с гиповолемией. - Гипернатриемия
– состояние, которое возникает при энцефалопатии, острой печеночной недостаточности, явном дефиците количества циркулирующей крови. - Гипомагниемия
– дефицит магния внутри клеток у людей больных алкоголизмом, независимо от его содержания в плазме. Наиболее распространенные симптомы: общая слабость организма и сонливость. Может возрасти риск возникновения судорог и нарушений работы сердца (учащенное сердцебиение). - Гипокалиемия.
У людей, страдающих от алкоголизма, как правило, в организме выявляется дефицит калия, даже если в плазме крови его содержание на нормальном уровне. В комплексе с перевозбужденной нервной системой недостаток этого элемента ведет к непоправимым нарушениям работы сердца с угрозой для жизни. Всем, кто страдает алкогольным абстинентным синдромом назначают препараты калия.
Данная патология проявляется:
- Быстрой утомляемостью.
- Депрессией.
- Приступами тахикардии.
- Мышечной слабостью.
Алкогольный абстинентный синдром
может сопровождаться метаболическим ацидозом, возникающим из-за скопления в организме продуктов расщепления алкоголя и остальных веществ патологического обмена, в процессе гипоксии тканей и респираторного алкалоза.
Прогнозы
Туманные. При должной помощи или, если патологический процесс сравнительно легко протекает — положительные. Но в любой момент может произойти декомпенсация.
Куда хуже перспективы при тяжелых травмах. Хотя и тут все неоднозначно и зависит от момента начала терапии.
Гиповолемия — синдром, присущий множеству опасных состояний. Лечить нужно не его. Основные силы стоит направить на борьбу с первоисточником. И сделать это необходимо так быстро, как только возможно. В таком случае есть все шансы на восстановление без последствий.
Лечение гиповолемии
Основная задача врача при излечении этой патологии состоит в устранении дефицита объёма крови.
Дополнительно требуется:
- Усилить работу сердца.
- Улучшить снабжение тканей кислородом.
- Вывести токсины.
- Провести симптоматическую фармакотерапию острых нарушений.
Для решения данных целей применяется инфузионно-капельная терапия.
В зависимости от стадии процесса назначаются капельницы содержащие:
- Кристаллоиды, изотонический раствор и 5% глюкозу.
- Реамберин, Реосорбилакт.
- Раствор Декстрана, Рингера.
- Плазмозаменители.
В капельницы добавляются стимуляторы сердечной и дыхательной деятельности, гепатопротекторы, ноотропы, метаболические средства.
В особо тяжёлых случаях используется эритроцитарная масса и делается переливание крови.
Для профилактики развития гиповолемии при алкоголизме требуется своевременное лечение данной патологии в наркологической клинике, психотерапия, кодирование и реабилитация.
Возможные последствия
Основных осложнения два: это кома и летальный исход. Оба развиваются при тяжелых формах расстройства. В более же легких случаях, организм страдает от постоянного пагубного влияния. Силы подтачиваются изнутри. Если проблема существует давно, вероятны следующие нарушения:
- Ишемические процессы в мозге. Чреваты инсультом.
- Недостаточное обеспечение сердца кислородом. Высок риск инфаркта. А на ранних стадиях — ИБС, стенокардии.
- Нарушение интеллектуальных способностей.
- Тяжелый астенический синдром с усталостью и слабостью.
Литература:
- Догоспитальная коррекция гиповолемии / О. А. Царев ; Гос. бюджетное образовательное учреждение высш. проф. образования «Саратовский гос. медицинский ун-т им. В. И. Разумовского» М-ва здравоохранения Российской Федерации. — Саратов : Изд-во Саратовского гос. медицинского ун-та, 2015. — 141 с.
- От симптома к диагнозу : руководство для врачей / Скотт Стерн, Адам Сайфу, Дайн Олткорн. — Москва : ГЭОТАР-Медиа, 2008. — 810 с
Текст проверен врачами-экспертами:
Заведующей социально-психологической службы МЦ «Алкоклиник», психологом Барановой Ю.П., врачом психиатром-наркологом Серовой Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь со специалистом
Или позвоните:+7 (495) 744-85-28
Звоните! Работаем круглосуточно!