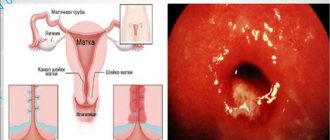
Дисменорея – патологический процесс, характеризующийся сильными болями во время менструации, отсутствующими на протяжении остального цикла. Различают два типа нарушений: первичная дисменорея и вторичная дисменорея. Первичная дисменорея диагностируется в случаях, когда причины болезненных менструаций не выявлены. Дисменорея развивается у 45-60% женщин детородного возраста. Впервые дисменорея может проявиться в первом овуляторном менструальном цикле, существенно снижая уровень жизненной активности и работоспособности женщины. Дисменорея чаще встречается у женщин астенического телосложения, склонных к потере сознания, легковозбудимых. Заболевание также характерно для пациенток с вегетососудистой дистонией и астено-невротическим синдромом.
Причины дисменореи
Основные причины дисменореи:
- врожденные дефекты, появившиеся в результате воздействия негативных факторов в период внутриутробного развития плода — замкнутое добавочное влагалище, замкнутый рог матки. Во время менструации в добавочных структурах скапливается кровь, вызывая интенсивную боль. Иногда такие образования достигают довольно больших размеров, боль становится очень сильной и даже сопровождается кратковременной потерей сознания. Интенсивность боли возрастает с каждым менструальным циклом, вынуждая пациентку обратиться к врачу;
- спазм гладкой мускулатуры тела матки, обусловленный отклонениями в синтезе и метаболизме простагландинов и тромбоксанов. Это биологически активные вещества, которые продуцируются практически во всех органах и структурах. Некоторые из них являются главными медиаторами боли и воспаления, другие регулируют тонус гладких мышц, третьи отвечают за состояние микроциркуляторного русла. Воздействуя на миометрий, простагландины провоцируют интенсивное сокращение миоцитов, что внешне проявляется сильными болевыми ощущениями. Нужно отметить, что патологические отклонения могут быть как врожденного, так и приобретенного характера;
- нарушение гормонального баланса, особенно избыток эстрогенов в комбинации с дефицитом прогестерона. Эстроген продуцируется яичниками, за выработку прогестерона отвечает желтое тело, которое появляется после овуляции на месте лопнувшего фолликула. Повышенное количество эстрогенов усиливает спазм миометрия, что влечет за собой болевой синдром;
- эндометриоз (что это такое читайте здесь) — гинекологическая нозология хронического характера, которая проявляется появлением патологических очагов эндометриоидной ткани. Данные очаги, как и нормальная внутренняя оболочка матки, поддаются циклическим изменениям — в первой половине разрастаются, во второй — отторгаются. Процесс сопровождается скоплением крови, развитием воспаления и образованием спаек в зоне поражения;
- опухоли яичников, особенно продуцирующие гормональные вещества;
- миома — доброкачественное новообразование матки, развивающееся из миометрия. Это одно из самых частых гинекологических заболеваний. Согласно статистике, миома диагностируется у каждой четвертой женщины. Главный симптом миомы — обильные и длительные месячные, нередко — с выделением сгустков крови. Боль носит схваткообразный характер, напоминает чувство тяжести. Если миома расположена близко к брюшине, часто имеют место диспепсические явления, сильная боль во всем животе;
- неправильно установленная или смещенная спираль — конструкция, изготовленная из полимерного материала с добавлением металла. Это надежное средство для предотвращения нежелательной беременности, которое устанавливается в полость матки. Если по каким-то причинам спираль сместилась, или же изначально была установлена неправильно, она может стать причиной сильных менструальных болей и интенсивных кровотечений;
- варикозное расширение вен малого таза, сопровождающееся воспалением;
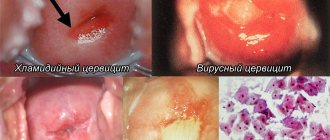
- заболевания органов репродуктивной системы инфекционного характера — эндометрит (воспаление эндометрия), сальпингит (воспаления маточных труб), аднексит (воспаление маточных труб и яичников). Чаще всего эти процессы спровоцированы патогенной микрофлорой, инфицирование которой происходит при незащищенном половом контакте. При вовлечении яичников кроме непосредственно воспаления имеет место нарушение выработки гормонов;
- образование спаек в малом тазу. Спайки — довольно плотные образования, своеобразные тяжи, состоящие в основном из коллагеновых волокон. Препятствуя нормальному сокращению и расслаблению матки во время менструации, спайки становятся причиной довольно интенсивной боли (подробнее здесь);
- неправильное положение матки, в результате чего изгнание функционального слоя эндометрия и кровянистых выделений затрудняется;
- задержка полового развития, генитальный инфантилизм;
- перенесенные травмы половых органов.
В зависимости от причины, дисменорея бывает двух видов — первичная и вторичная.
Меноррагия
Меноррагия, или гиперменорея, — чрезмерные и длительные менструальные кровотечения. Средняя кровопотеря во время менструации составляет около 35 мл. Если кровопотеря превышает 80 мл в 1 менструальном цикле, диагностируется меноррагия. Пациентки с меноррагией могут жаловаться на ощущение излияния крови, выпадение крупных сгустков. Для уточнения диагноза меноррагии используют метод подсчета менструальных прокладок (смены прокладок ежечасно, или 24 прокладки в сутки).
Объективное гинекологическое обследование, ультрасонография органов малого таза и биопсия эндометрия позволяют определить возможные причины меноррагии. При объективном исследовании важно исключить возможность кровотечений из влагалища, шейки матки и прямой кишки. При чрезмерных кровотечениях выполняют исследования факторов коагуляции крови.
Меноррагия может развиваться при наличии миомы матки, аденомиоза, гиперплазии и полипа эндометрия, рака эндометрия и шейки матки, при дисфункциональных маточных кровотечениях, первичных нарушениях коагуляции и в результате осложнений, связанных с беременностью.
Первичная дисменорея
Это функциональное заболевание, проявляющееся типичной клинической картиной без патологий органов репродуктивной системы. Появляется обычно в молодом возрасте, спустя несколько лет после начала первой менструации. Как правило, боли вначале незначительные, но с каждым годом состояние усугубляется. Нижняя часть живота начинает болеть в первый день менструации, или за несколько часов до ее начала. Продолжительность ощущений дискомфорта колеблется от 1 до 3–4 дней. Причины подобного состояния точно неизвестны, однако, существуют предположения, что первичная дисменорея возникает вследствие действия вырабатываемых в отмерших клетках эндометрия биологически активных веществ – простагландинов Е2 и Е2-α.
Статистика
Сегодня есть статистические данные, позволяющие увидеть, что дисменорея встречается у 43-90% всех женщин. Очень тяжело это состояние переносит 45% всех опрошенных. Женщины регулярно страдают от сильной боли, из-за недомоганий, общей слабости они могут частично или полностью терять работоспособность на время менструации.
У 35% женщин проявляются симптомы средней тяжести. Они ощущают недомогание, но могут с ним справляться. У 20% опрошенных такие проявляются в легкой форме. Женщина не теряет работоспособности, практически не ощущает дискомфорта в этот период.
Специалисты отметили, что степень тяжести проявления этого состояния зависит от социального статуса женщина, тех условий, где она работает, индивидуальных особенностей ее характера.
Вторичная дисменорея
Обусловлена патологическими изменениями органов малого таза, такими как аномалии развития, воспалительные процессы и т. д. Также причиной может стать наличие внутриматочной спирали. Чаще всего клинические проявления вторичного процесса появляются после 30–35 лет. Болезненные ощущения и другие симптомы дисменореи обычно начинаются за 2–4 суток до начала менструации и могут продолжаться даже после ее завершения. Причинами являются нарушения притока крови к органам малого таза, а также растяжение стенок матки, спазмы миометрия и патологические изменения тканей. Вторичную дисменорею можно отличить от первичной по наличию сопутствующих симптомов основной патологии, а также при обследовании у врача гинеколога.
Тазовые спайки
Пациентки, которые имели в анамнезе тазовых инфекций, включая цервицит, воспалительныеи заболевания органов таза, тубоовариальные абсцессы, могут иметь симптомы дисменореи вследствие вторичного спаечного процесса в малом тазу и брюшной полости. Пациентки с другими локальными воспалительными и адгезивными процессами (аппендицит, эндометриоз, болезнь Крона) или предыдущей тазовой хирургией могут иметь спаечный процесс органов малого таза и вторичную дисменорею.
Диагноз базируется на данных анамнеза, объективного (гинекологического) исследования (фиксированная неподвижная матка, конгломерат матки и придатков) и подтверждается результатами эксплоративной лапароскопии.
Лечение. Пациентки с вторичной дисменореей вследствие тазовых адгезий могут иногда воздействию антипростагландиновых препаратов, как при первичной аменорее. В более тяжелых случаях и при неэффективности медикаментозной терапии дисменореи показана лапароскопия. Течение лапароскопии подтверждается диагноз тазовых адгезий и выполняется, по возможности, их хирургическое устранение (адгезиолизис). Но в некоторых случаях хирургическое вмешательство может способствовать рецидивирующему развитию адгезий и восстановлению проблем, связанных с дисменореей. Разрабатываются методики профилактики и лечения спаечного процесса с помощью интраоперационного введения в брюшную полость антиадгезивных растворов и материалов.
Признаки и симптомы дисменореи
Основным симптомом являются боли в области живота в основном внизу. Такое состояние называется альгоменореей. Боль может быть ноющей, тянущей или же схваткообразной. Нередко встречаются изменения общего состояния, проявляющиеся в виде слабости, головокружений, тошноты, вздутия живота, повышения температуры тела и нарушения аппетита. Подобные симптомы дисменореи могут быть сильно выраженными, что значительно нарушает физическое и психическое состояние женщины.
Примерно 15% женщин в первые 1–3 дня менструации вынуждены брать больничный.
При вторичной дисменореи к вышеперечисленным симптомам присоединяются признаки основной патологии, вызвавшей нарушение цикла.
Классификация
Дисменорея в общепринятой классификации выделена:
- Первичная форма патологии или спастическая дисменорея. Ее возникновения не связано с наличием в организме женщины патологических отклонений, болезней. Ее появление связано с имеющимися нарушениями нейрогуморальной регуляции. В свою очередь первичная дисменорея разделена по типу возникновения:
- патология эссенциального характера – ее возникновения может быть связано с индивидуальными особенностями организма женщины, другие причины установить не удается. Еще одна теория возникновения этого состояния – низкий порог болевой чувствительности;
- патология психогенного характера – патология связана с особенностями работы неровной системы женщины. Перед менструацией возникает тревога, необоснованные страхи. Патология чаще диагностирует у юных девочек. Подсознательно они готовятся к наступлению месячных, но ощущают страх перед этим процессом. Подобное состояние характерно для взрослых женщин с истероидным, сенситивным типом личности. В группе риска также оказываются женщины, у которых диагностирован астено-вегетативный синдром, другие психопатологические состояния;
- спазматическая патология – ее причиной становятся спазмы гладкой мускулатуры матки.
- Вторичная дисменорея возникает из-за имеющихся в организме пороков развития внутренних органов. При этой форме дисменореи могут быть воспалительные болезни половой системы, присутствует нарушение правильного функционирования гормональной системы. В этом случае патология – один из симптомов, указывающий на главную болезнь, развивающуюся в организме.
Есть также классификация по скорости прогрессирования патологии:
- Компенсированная – в этом случае симптомы патологии после первого проявление не усиливают свою интенсивность. Они остаются такими же на протяжении долгих лет.
- Декомпенсированная – симптомы этой формы патологии постепенно нарастают. Это происходит постепенно, но женщина замечает, что боль, другие дискомфортные ощущения усиливаются.
Диагностика дисменореи
Обычно диагностика дисменореи не представляет трудностей, так как женщины самостоятельно описывают все клинические проявления. Наличие вторичной дисменореи можно выявить, пройдя осмотр у гинеколога и ряд лабораторных и инструментальных тестов. Наиболее информативными в плане диагностики дисменореи являются:
- лабораторное определение уровня гормонов в крови в разные фазы цикла;
- ультразвуковое исследование;
- эндоскопическое обследование — кольпоскопия, гистероскопия;
- компьютерная или магнитно-резонансная томография.
Лабораторное определение гормонов в разные фазы дает врачу представление о регулярности цикла, работе яичников, гипоталамуса и гипофиза, щитовидной железы.
Экспертное мнение врача
Барахоева Зарема Бекхановна
Врач репродуктолог, акушер-гинеколог, к.м.н. В ходе ультразвукового осмотра можно увидеть неправильно расположенную матку, опухоли, спайки, смещенную спираль. Гистероскопия помогает диагностировать эндометриоз, полипы эндометрия и другие нарушения со стороны внутренней оболочки матки. КТ и МРТ назначаются в сомнительных случаях, в основном для проведения дифференциальной диагностики.
При подозрении на опухоль показана биопсия и патоморфологическое исследование полученного материала. Подобная диагностика дисменореи позволит поставить правильный окончательный диагноз, практически исключив вероятность ошибки.
Лечение дисменореи
Независимо от причин и возраста, в котором был поставлен диагноз, дисменорея требует лечения, прежде всего, для облегчения общего состояния женщины, а также предотвращения нарушений трудоспособности. Лечение дисменореи первичного характера предполагает прием препаратов, направленных на блокирование действия простагландинов. К ним относятся нестероидные противовоспалительные средства, такие как Ибупрофен, Напроксен, Дикловит и Нимесулид. Эти лекарства оказывают также и обезболивающее действие. Хороший эффект дают комбинированные оральные контрацептивы. При значительных болях возможен прием анальгетиков или спазмолитиков (Анальгин, Седальгин и Но-шпа)
Иногда назначается профилактический курс – прием противовоспалительных препаратов за 3-5 суток до наступления менструации.
Продолжительность такого лечения составляет 3 менструальных цикла. Лечение дисменореи как вторичного явления направлено на терапию основной гинекологической патологии, ставшей причиной данного проявления. Назначаются анальгетики для устранения болевого синдрома и облегчения общего состояния. Выбор препарата, дозировки и способы применения определяет врач после опроса и осмотра пациентки.
Особое внимание уделяется физиотерапевтическим процедурам. Расслабляющие ванны с экстрактом хвои, мяты и мелисы нормализуют работу центральной нервной системы. Курса из 10–15 ванн достаточно для стабилизации ЦНС. Подобным эффектом обладает электросон. Ультратонотерапия улучшает кровоснабжение внутренних органов, нормализует тонус кровеносных и лимфатических сосудов, улучшает обмен веществ. Заметный эффект оказывают и солнечные ванны. Солнечные лучи улучшают работу иммунной системы, активизируют регенераторные процессы, нормализуют обмен веществ. Процедуры показано принимать в утренние и вечерние часы. Электростимуляция шейки матки позволяет регулировать работу гипоталамо-гипофизарной системы путем активации периферических рецепторов и запуска рефлекторных реакций. При необходимости пациентке рекомендуют сеансы психотерапии. Это могут быть как групповые, так и индивидуальные занятия, вид которых подбирает психотерапевт.
Предменструальный синдром
Предменструальный синдром — это совокупность симптомов, которые возникают во вторую половину менструального цикла и включают увеличение массы тела, появление акне, горячих «приливов», отеков, диареи или запоров, колебания настроения, болезненность и огрубение молочных желез, а также депрессивные симптомы. Около 90% женщин могут иметь симптомы предменструального синдрома (ПМС), 5% из них теряют работоспособность в соответствующие дни менструального цикла.
Патогенез. Точный механизм развития ПМС неизвестный, но установлены его многочисленные физиологические и психологические причины. Наиболее распространены гипотезы патогенеза ПМС включают нарушение эстроген-прогестеронового баланса (дефицит прогестерона), гиперпролактинемию, флюктуации уровня стероидных гормонов, расстройства ренин-ангиотензин-альдостероновой системы и баланса электролитов, вазопрессина; чрезмерную продукцию простагландинов; нарушение синтеза нейротрансмиттеров (моноаминов, ацетилхолина), других гормонов (андрогенов, глюкокортикоидов, мелатонина и инсулина), уменьшение эндогенного синтеза эндорфинов или нарушение чувствительности рецепторов к эндогенным опиатам. Современные теории патогенеза ПМС предпочитают нарушению секреции серотонина как первичной или вторичной причины развития этого синдрома.
При условии нормального метаболизма уровень серотонина увеличивается и уменьшается в течение дня. Увеличение уровня серотонина сопровождается потребностью в употреблении протеина; падение уровня серотонина после этого начинает новый цикл. При ПМС уровень серотонина не достигает триггерного значения для употребления протеина, даже после приема углеводов. Итак, пациентки с ПМС имеют тенденцию к увеличению употребления сладостей.
Назначение прогестерона, дефицит которого считали ранее ответственным за развитие ПМС, помогает лишь незначительной части больных, а во многих случаях может ухудшать состояние пациенток. Прогестерон способствует увеличению уровня МАО (МАО) в плазме крови в течение менструального цикла. Согласно одной из теорий, увеличение уровня МАО коррелирует с развитием депрессии вследствие дефицита катехоламинов. Симптомы задержки жидкости (увеличение массы тела, отеки, огрубение молочных желез) при ПМС, а также некоторые эмоциональные симптомы могут быть связаны с повышением уровней ренина, ангиотензина и альдостерона. Прямой антагонист альдостерона — спиронолактон (верошпирон) — обычно уменьшает проявления ПМС.
Лечение предменструального синдрома часто проводится методом исключения — при неэффективности одной группы препаратов назначают другие варианты терапии. У 1/3 пациенток с предменструальным синдромом существенное улучшение состояния достигается посредством применения адекватной диеты. Диета заключается в уменьшении употребления простых углеводов (сахар) в пользу сложных (фрукты, овощи), уменьшении соли, жира, но достаточном употреблении протеинов. С целью увеличения продукции эндогенных опиатов рекомендуют дозированные физические упражнения. В некоторых случаях эффективными могут быть гомеопатические препараты (Дисменорм, Менальгин, Ременс т.п.).
Нестероидные противовоспалительные препараты уменьшают продукцию и эффекты простагландинов и также могут быть эффективными. При болезненности и огрубении молочных желез рекомендуют назначение бромокриптина дозой 5 мг / день. Оральные контрацептивы обычно уменьшают проявления предменструального синдрома благодаря блокаде овуляции и супрессии эндометрия (уменьшение синтеза простагландинов), а также нормализации эстроген-гестагенного соотношения.
Теория развития предменструального синдрома вследствие флюктуаций уровня стероидных гормонов была подтверждена в ряде исследований по эффективности агонистов ГнРГ (золадекс, диферелин, декапептил, люпрон) в уменьшении проявлений ПМС.
При развитии значительных отеков используют диуретики (верошпирон, лазикс, фуросемид). Пациентки с депрессивными расстройствами, потерей аппетита, нарушениями сна, аутичными реакциями, отказом от социальной жизни могут потребовать назначения психотропных средств — алпразолама (ксанакс) и флуоксетина гидрохлорида (прозак).
Профилактика дисменореи
Профилактика дисменореи заключается в своевременном выявлении и лечении состояний, приводящих к нарушению менструального цикла. Профилактика дисменореи первичного характера на сегодняшний день не разработана.
Основными неспецифическими мероприятиями являются:
- регулярные осмотры у гинеколога. С их помощью можно своевременно поставить диагноз «дисменорея», выяснить его причину и назначить нужное лечение. Впервые посетить врача рекомендуют не позже чем в 16 лет. С началом половой жизни визиты следует планировать не реже, чем раз в полгода;полноценное и своевременное лечение воспалительных процессов, которые способны спровоцировать самые разные осложнения — дисменорея, нерегулярный цикл и даже бесплодие;
- поиск альтернативы внутриматочной спирали. Несмотря на то, что это очень эффективное противозачаточное средство, которое имеет длительный эффект и не требует ежедневного контроля, оно имеет ряд негативных свойств и иногда вызывает осложнения. Дисменорея — одно из них;
- тщательное планирование беременностей, избегание абортов, проведение выскабливаний только по строгим медицинским показаниям. Злоупотребление подобными вмешательствами чревато развитием спаечного процесса, патологическим сужением канала шейки матки, хроническим вялотекущим воспалением;
- удаление полипов и миом на ранних стадиях, когда площадь поражения минимальна, и вероятность полного восстановления очень велика.