Практически у каждого жителя России можно найти в прививочном сертификате запись о постановке АКДС или АДС. Эти вакцины имеют огромное значение – они защищают людей, начиная с раннего возраста, от дифтерии. До введения их массовой постановки, это острое инфекционное заболевание было одной из самых частых причин детской смертности в мире. Из-за отсутствия у человека иммунитета, токсины коринебактерий быстро поражали различные органы, приводя к их недостаточности, развитию шока и смерти.
К счастью, в современном мире дифтерия у детей и взрослых имеет совершенно другие прогноз и течение. Вакцинация в корне изменила ситуацию, значительно уменьшив распространенность заболевания. Разработанные лекарственные препараты и врачебные тактики позволяют в 96% случаев успешно справляться с дифтерией. Диагностика заболевания также не представляет трудности, так как точно известны механизм развития и причина этой патологии.
Немного о бактерии
Возбудитель дифтерии — Corynebacteria (коринебактерия) diptheriae. Она достаточно устойчива (выживает при высушивании, пониженных температурах) и хорошо сохраняется в условиях квартиры. Чтобы от нее избавиться, потребуется кипятить воду около 1 минуты, а обрабатывать бытовые предметы или стены обеззараживающими средствами (хлорка, фенол, хлорамины и пр.) не менее 10 минут. Существует много ее форм, однако симптомы и лечение дифтерии от этого не зависят.
Причины возникновения дифтерии
Дифтерия — острое антропонозное инфекционное заболевание с воздушно-капельным механизмом передачи, характеризующаяся поражением ротоглотки и дыхательных путей с развитием фибринозного воспаления в месте инвазии возбудителя, а также токсическим поражением сердечнососудистой, нервной систем и почек.
Упоминания о заболеваниях, напоминающих дифтерию, содержится еще в трудах Гиппократа в V в. до н. е. В 1820-1860 гг. Французский врач П. Бретонне описал различные клинические формы «смертельной язвы горла», он же предложил название болезни — «дифтерит», а его ученик А. Труссо позже заменил ее термином, которым пользуются и сейчас — «дифтерия».
Возбудителя дифтерии впервые обнаружил Э. Клебс в 1883 году. В 1884 году Ф. Лёффлер выделил чистую культуру возбудителя, а в 1894 году Э. Беринг предложил для лечения больных антитоксическую противодифтерийную сыворотку. В 1923 Г. Рамон получил дифтерийный анатоксин, который начали применять для плановой вакцинации против дифтерии. Иммунизация детей против дифтерии, которую проводили с 30-х годов XX в., позволила к середине 1970-х годов практически ликвидировать это заболевание. Болезнь регистрировали в виде единичных случаев, но периодически она напоминала о себе в различных, даже развитых, странах.
Ситуация, связанная с распространением дифтерии, свидетельствует о том, что управляемые инфекции остаются контролируемыми только в случае применения методов иммунопрофилактики; несоблюдение же графика прививок, необоснованный отказ от них немедленно приводят к активации эпидемического процеса.
Возбудитель Corynebacterium diphtheriae принадлежит к роду Corynebacterium, семьи Corynebacteriaceae, является аэробным, не образует спор и капсул. Морфологически представляет собой грамположительную палочку с утолщениями на концах (булавовидная форма — тельца Бабеша-Эрнста), которая в мазках расположена под углом друг к другу подобно латинской букве V. По своим биологическим свойствам коринебактерии дифтерии разделяют на три биовара:
- mitis (40 сероваров),
- gravis (14 сероваров),
- intermedius (4 серовара).
Каждый из этих вариантов имеет токсигенные и нетоксигенные штаммы; последние не вызывают заболевания, но могут трансформироваться в токсигенные (синтез токсина детерминированный геном tox). Основной фактор патогенности возбудителя — экзотоксин. Дифтерийный токсин обладает всеми свойствами экзотоксинов: выраженная тропность к клеткам-мишеням (к слизистым оболочкам, миокарда, нервной системы, чуть меньше — к почкам), термолабильность, способность стимулировать специфический иммунный ответ и нейтрализоваться антитоксической сывороткой. Является одним из сильнейших токсинов в природе, уступает только ботулиническому и столбнячному. Состоит из двух фракций (А и В). Фракция В (термостабильная) способствует связыванию токсина с рецептором и проникновению фракции А в ткани. В свою очередь, фракция А (термолабильная) обеспечивает цитотоксический эффект.
Дифтерийная палочка устойчива в окружающей среде — в дифтерийных пленках, на предметах быта, в трупах сохраняется около 2 недель, в воде — до З недель, но почти мгновенно погибает при кипячении и в течение 2-3 минут под действием обычных дезинфицирующих средств
Источником инфекции при дифтерии являются больные любой клинической формой, а также бактерионосители. Бактериовыделения у больного начинаются в конце инкубационного периода и продолжаются до полной санации ротоглотки, в некоторых случаях может формироваться вторичное носительство.
При вспышках дифтерии первичными носителями могут быть до 10% здоровых лиц. Основной механизм передачи — воздушно-капельный, реже — контактный (при дифтерии кожи). Причины возникновения дифтерии у конкретного человека определяются напряженностью антитоксического иммунитета, индекс контагиозности варьирует от 10 до 15%. Характерна сезонность заболевания — осенне-зимний период. Иммунитет стойкий антитоксический, а не антибактериальный; возможны повторные случаи заболевания, а также возникновение инфекции у вакцинированных лиц; в обоих случаях течение заболевания, как правило, легкое.
Общепризнанным является то, что дифтерийный токсин — это первичный фактор, приводящий к различным патологическим изменениям в организме человека, бактериемия при этом заболевании не характерна. Тяжелое течение дифтерии возникает только при отсутствии или при низких титрах антитоксических антител. В месте внедрения и размножения возбудителя под действием дифтерийного токсина и других дополнительных факторов повреждения (гиалуронидаза, нейраминидаза) возникает местная воспалительная реакция.
Первые проявления — это отек и/или катаральное воспаление слизистой оболочки миндалин, при этом нейраминидаза снижает болевую чувствительность. Впоследствии токсин проникает в клетки слизистой оболочки, где образует очаги местного некроза. В дальнейшем под действием тромбокиназы активируется превращение фибриногена в фибрин, вследствие чего образуются характерные фибриновые пленки. В участках, покрытых многослойным плоским эпителием (миндалины, ротоглотка, нос, половые органы, глаза), фибриновая пленка пронизывает всю толщу слизистой оболочки и крепко к ней фиксируется; при этом патологический процесс может распространяться, выходя за пределы миндалин. Такое наслоение определяют как дифтеритический тип фибринозного воспаления. Эти пленки очень плохо снимаются с поверхности, а вследствие интенсивного всасывания токсина под ними в клинической характеристике заболевания преобладают симптомы интоксикации. Наоборот, на участках, покрытых однослойным цилиндрическим эпителием (гортань, трахея, бронхи), характерно развитие так называемого крупозного типа фибринозного воспаления. Такие пленки неплотно соединены и легко удаляются, интоксикационный синдром не выражен, но опасность их отрыва и обтурации дыхательных путей очень велика; кроме этого, в случае попадания оторвавшейся пленки на бифуркацию трахеи наступает мгновенная смерть от остановки сердца вследствие висцеро-висцеральных рефлексов.
Иногда при дифтерии имеет место активация вторичной микрофлоры (стрептококков, стафилококков и др.), что изменяет и маскирует местные клинические проявления болезни. По лимфатическим путям с места образования токсин и другие биологически активные вещества продвигаются вглубь тканей, вызывают увеличение регионарных лимфатических узлов, возникновение токсического лимфаденита и отек прилегающих тканей, который может распространяться на подчелюстной участок, шею, грудную клетку и дальше. Полагают, что при дифтерии возможно поражение любых клеток организма, особенно при большой концентрации токсина. Чаще всего повреждаются так называемые клетки-мишени: кардиомиоциты, олигодендроглиоциты, лимфоциты, эндотелиальные клетки артериального русла, тромбоциты, гранулоциты. Сам процесс связывания токсина с рецепторами протекает в две стадии:
- первая — оборотная, длится 8-12 часов;
- вторая — необратимая, завершается в течение 30-60 минут образованием транспортной системы для А-фрагмента и проникновением токсина в цитоплазму клетки, что делает его недосягаемым для действия антитоксической сыворотки.
Установлено значительное ослабление синтеза белка в культуре клеток при наличии дифтерийного токсина. Клетка испытывает энергетический «голод». Следствием этого является активация метаболизма углеводов, сопровождается значительной интенсификацией гликолиза (гликолитический «взрыв»). Миокард в отличие от скелетных мышц имеет относительно малый потенциал активности ферментов гликолиза, поэтому этот механизм компенсации быстро истощается. Развивающаяся гипоксия углубляет специфическое действие токсина.
Указанные выше процессы происходят в случае действия дифтерийного токсина на любую клетку и обусловливают повреждение различных органов и систем. Исключением является головной мозг, щитовидная железа, а также хрящи, кости, связки, клетки которых характеризуются очень низким уровнем метаболизма. Это связано с тем, что дифтерийный токсин не проходит сквозь их защитные барьеры.
Согласно МКБ-10 дифтерию разделяют на следующие клинические формы по локализации патологического местного процесса:
- дифтерия глотки (дифтерийная мембранозная ангина, тонзиллярная дифтерия),
- дифтерия носоглотки,
- дифтерия гортани (ларинготрахеит дифтерийный),
- дифтерия кожи,
- другая дифтерия (переднего отдела носа, глаз, половых органов и др.),
- дифтерия не уточнена,
В клинической классификации различают следующие варианты дифтерии:
по распространению патологического процесса:
- локализованная — процесс не выходит за пределы одного анатомического образования,
- распространенная — процесс переходит на прилегающие анатомические образования,
- комбинированная — сочетание поражений различной локализации;
по характеру местного поражения:
- катаральная — отек с цианотичным оттенком, который преобладает гиперемию,
- островковая — на фоне отека и цианоза обнаруживают пленки в виде островков различной величины, не соединяются между собой,
- пленчатая — пораженные участки, покрытые плотными пленками серого цвета, почти не снимаются или оставляют после снятия кровоточащую поверхность.
Одной из клинических форм дифтерии является бактерионосительство:
по форме бактерионосительство различают:
- реконвалесцентное- у переболевших дифтерией,
- носительство у здоровых лиц;
по продолжительности бактерионосительство разделяют на:
- кратковременное — возбудитель выделяется до 2 недель,
- средней продолжительности — от 2 недель до 1 месяца,
- затяжное — более 1 месяца,
- хроническое — от 6 месяцев до нескольких лет.
Инкубационный период заболевания длится 2-10 дней. Главным критерием тяжести является степень токсикоза. Критерии его определения одинаковы при дифтерии миндалин и глотки, но несколько отличаются при других формах — дифтерии переднего отдела носа, дифтерийном ларинготрахеите и дифтерии другой локализации. Субклиническое течение чаще проходит под диагнозом носительство C. diphtheriae. Клинические проявления (как местные, так и общие) практически отсутствуют. Боль в горле не беспокоит. Самочувствие больного не нарушено. Этот вариант течения можно обнаружить при бактериологическом исследовании, которое проводят при вспышках заболевания.
Легкое течение дифтерии характеризуется незначительным токсикозом:
- общая слабость умеренная,
- температура тела в течение всей болезни может оставаться нормальной или субфебрильной,
- нарушения гемодинамики отсутствуют,
- кожные покровы без изменений,
- местные изменения — преимущественно катаральные, в некоторых случаях — островковые, редко случается локализированная пленочная форма дифтерии миндалин и/или носоглотки,
- отек миндалин и небного язычка умеренный,
- подчелюстные лимфатические узлы могут быть увеличены,
- боль в горле отсутствует или незначительная,
- поражение миокарда может возникать и при этих формах в поздние сроки; его характерной особенностью является доброкачественное течение.
Течение дифтерии средней тяжести характеризуется:
- дифтерия миндалин и дифтерийный назофарингит — наиболее частая локализация при этой степени тяжести,
- начинается остро, характерен умеренный токсикоз,
- общая слабость, разбитость, ломота в теле, головная боль,
- температура тела обычно достигает 38-38,5 °С, но может оставаться и субфебрильной,
- боль в горле часто умеренная, не является ведущим симптомом,
- бледность кожных покровов, незначительный цианоз губ и слизистых оболочек,
- в ротоглотке развивается фибриновое наслоение на миндалинах, которое может распространяться на мягкое небо, язычок., а также на соседние анатомические участки (комбинированная форма),
- пальпируются увеличенные, несколько болезненны подчелюстные лимфатические узлы,
- может появиться незначительный отек в подчелюстной области,
- течение часто осложняется миокардитом и/или полиневритом.
Тяжелое течение может случаться при локализованных формах, но чаще — при распространенных и комбинированных. Характерными признаками заболевания являются:
- острое начало, высокая температура тела в первые дни, в дальнейшем снижается до субфебрильной и/или даже нормальной на фоне значительного ухудшения состояния,
- головная боль, ломота в теле, затрудненное дыхание, бессонница, значительная общую слабость, отсутствие аппетита, иногда — рвота,
- боль в горле часто оказывается второстепенным симптомом, больше беспокоит ощущение «кома в горле», затруднение глотания,
- выраженная бледность кожи, цианоз губ, носогубного треугольника, ногтевых фаланг,
- на миндалинах и в горле обнаруживается цианоз и выраженный отек,
- слизистая оболочка горла может быть полностью покрыта грязно-серым налетом,
- миндалины смыкаются, исключая обзор ротоглотки,
- глухость тонов сердца, тахикардия, иногда — аритмия, брадикардия или даже эмбриокардия,
- даже при небольшой физической нагрузке возникает одышка, постепенно проходит в состоянии покоя,
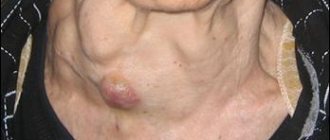
- отек шеи различной локализации — от подчелюстной области до ключиц и ниже,
- увеличены заднешейные и подчелюстные лимфатические узлы, четко их пропальпировать не всегда удается из-за отека подкожной жировой клетчатки.
Болезнь быстро прогрессирует. Снижается АД, одышка сохраняется и в покое. Почти всегда проявляется ранний миокардит с нарушениями проводимости сердечного ритма и проявлениями недостаточности кровообращения. Полиневриты появляются в конце 1-й недели болезни. Довольно часто присоединяется поражение почек.
Гипертоксическое течение дифтерии характеризуется симптомами, схожими с тяжелым течением, однако развивающимися стремительно:
- уже на 1-3-и сутки от начала болезни может наступить смерть от инфекционно-токсического шока,
- местные проявления иногда значительно отстают от общетоксических,
- на слизистой оболочке мягкого и твердого неба могут появляться геморрагии, пленки приобретают черный цвет, что есть опасным признаком и свидетельствует о развитии ДВС-синдрома,
- геморрагическое пропитывание фибриновых наслоений, значительный отек шеи, геморрагия на коже и кровоизлияния в различные внутренние органы.
Дифтерия миндалин и дифтерийный фарингит имеют ряд общих особенностей, что позволяет отличить их от других заболеваний, в том числе от дифтерии с другой локализацией первичного очага. Диагноз является возможным при сочетании 2-3 симптомов, указанных ниже:
- начало заболевания обычно острое;
- при всех вариантах, кроме субклинического, имеет место общеоинтоксикационный синдром, выраженность которого далеко не всегда коррелирует с местными изменениями, особенно в первые дни болезни;
- есть наслоения на миндалинах или других лимфоидных образованиях в ротоглотке, имеющих фибриновый, пленочный характер;
- боль в горле умеренная, часто не соответствует характеру местных изменений;
- голос нередко приобретает гнусавый оттенок;
- отек слизистой оболочки ротоглотки и цианоз преобладают над гиперемией;
- подчелюстные и шейные лимфатические узлы увеличены не всегда, кликнув увеличены — умеренно болезненны при пальпации;
- возможен отек подкожной жировой клетчатки подчелюстной области от незначительного (отек локализуется в подчелюстной области) до распространенного (достигает ключиц и ниже);
- отек плотный, безболезненный, кожа над ним не изменена (кроме геморрагических вариантов), может быть асимметричным и односторонним;
- отсутствует выраженный антитоксический эффект от антибактериальной терапии, но отмечается быстрое улучшение уже через несколько часов после введения ПДС.
Это присуще всем формам дифтерии любой локализации и тяжести. Дифтерия гортани и трахеи (ларинготрахеальная дифтерия, дифтерийный круп) как самостоятельная форма у взрослых регистрируется довольно редко, обычно развивается в сочетании с дифтерией миндалин и/или носоглотки.
Различают локализованную (поражается только гортань) и распространенную формы (кроме гортани поражаются трахея и даже бронхи). При ларинготрахеальной дифтерии общеинтоксикационный синдром выражен достаточно умеренно благодаря меньшему всасыванию токсина. Тяжесть состояния обусловлена развитием выраженной гипоксии вследствие нарушения проходимости дыхательных путей, обтурации их пленками; чем ниже уровень патологического процесса (бронхи и даже бронхиолы), тем больше выражены признаки ОДН. Дифтерия гортани имеет более легкое течение у взрослых, чем у детей. Это связано с анатомическими особенностями детского организма. Поэтому классическая триада дифтерийного крупа характерно именно для детей — сиплый голос, грубый лающий кашель и громкое стенотическое дыхание. Эти проявления могут отсутствовать у взрослых. Дифтерийный круп в своем развитии последовательно проходит три стадии:
- I стадия — катаральная, когда во время ларингоскопии выявляют лишь отек и цианоз/гиперемию слизистой оболочки гортани; при этой стадии общее состояние больного нарушено мало — незначительная общая слабость, отсутствие аппетита, температура тела может оставаться нормальной или субфебрильной; клинические симптомы нарастают постепенно — в течение нескольких часов появляются влажный кашель, осиплость голоса, за сутки кашель становится лающим;
- II стадия — стенотическая, возникает затруднение при вдыхании воздуха, дыхание становится громким, появляется втяжение межреберных промежутков; голос афоничный, кашель беззвучный, больные беспокойны, не могут найти удобное положение в постели, нарастает цианоз губ, кончика носа, пальцев; тоны сердца приглушены, усиливается тахикардия; АД может несколько снижаться, продолжительность этого периода варьируется от нескольких часов до 2-3 суток;
- III стадия — асфиктическая, характеризуется признаками нарастающей ОДН; дыхание частое, поверхностное, аритмичное, усиливается цианоз; больные пытаются занять более удобное для дыхания положение, пульс частый, аритмичный, АД снижается; от значительной гипоксии страдает ЦНС, что проявляется спутанностью сознания, потом ее потерей, судорогами и смертью.
Если патологический процесс распространяется на трахеобронхиальное дерево, клинические симптомы могут нарастать очень быстро. С момента появления первых признаков заболевания до смерти от асфиксии проходит от нескольких часов до 2-3 суток.
Особую угрозу представляет наличие пленок в трахее. Двигательное возбуждение больного и кашель способствуют отторжению пленок. Попав на бифуркацию трахеи, они влекут внезапную смерть.
Дифтерия переднего отдела носа относится к довольно редким клиническим вариантам. По характеру патологического процесса ее разделяют на следующие формы:
- катаральная,
- катарально-язвенная,
- плёнчатая.
Дифтерия другой локализации — глаз, кожи, ран, наружных половых органов — почти всегда вторична. Среди комбинированных вариантов дифтерии наиболее часто встречаются:
- дифтерия миндалин и задней стенки глотки (дифтерия ротоглотки);
- дифтерия миндалин и передних отделов носа;
- дифтерия миндалин и гортани.
Тяжесть комбинированных вариантов на порядок выше, чем изолированной формы.
Частые вопросы пациентов (или их родителей)
Сможет ли ребенок, который перенес дифтерию, заболеть ей еще раз?
Вероятность повторного заболевания – не более 5%. И даже если это случиться, ребенок перенесет легкую форму дифтерии.
Нужно ли снимать пленочку, которая образуется во рту у ребенка?
Категорически нет. После адекватного лечения антитоксином она отделиться самостоятельно, а на ее месте будет новая слизистая. Если человек ее самостоятельно снимет – образуется рана, которая вскоре повторно затянется этой пленкой.
Почему у одних непривитых детей возникает токсическая форма, а у других – только распространенная?
Это определяется состоянием иммунитета у ребенка. Если он хорошо развит и ребенок не переносил других инфекционных заболеваний в ближайшем прошлом, больше вероятность развития распространенной формы.
Прививка достаточно дорогая, а в интернете пишут, что она неэффективна — стоит ли ее вообще ставить?
Клиническими исследованиями ВОЗ и российских инфекционистов доказана эффективность вакцин АКДС и АДС. Эта прививка имеет среднюю стоимость 600-800 рублей по России, что может стать проблемой для семейного бюджета (особенно многодетных семей). Однако детский гроб стоит гораздо дороже, чем АКДС. А вероятность того, что он понадобиться родителям ребенка без вакцины, существенно возрастает.
Прививка от дифтерии имеет побочные эффекты?
В ходе многочисленных исследований, доказана возможность возникновения только 4-х побочных эффектов:
- Лихорадки (37-38оС);
- Слабости;
- Покраснения в месте укола;
- Появление небольшого отека (после инъекции).
Как лечить дифтерия?
Все больные дифтерией, независимо от ее клинической формы и степени тяжести, подлежат обязательной госпитализации в инфекционный стационар в ближайшие сроки. В отделение инфекционной реанимации госпитализируют:
- больных с тяжелым гипертоксической течением;
- больных дифтерийным крупом.
Главным средством лечения больного дифтерией является противодифтерийная сыворотка (ПДС). Однако она нейтрализует только токсин, который циркулирует в крови, и не действует на токсин, уже содержащийся внутри клеток. От своевременности введения ПДС в значительной мере зависят частота осложнений и последствия болезни.
ПДС надо вводить немедленно при поступлении больного с соблюдением общепринятых правил касательно введения гетерогенных сывороток. Существует зависимость дозы от степени тяжести болезни:
- легкий З0 000 — 40 000 МЕ,
- средней тяжести 50 000 — 80 000 МЕ,
- тяжелый 90000 — 120 000 МЕ,
- очень тяжелый 120000 — 150000 МЕ.
Наибольший эффект от введения ПДС наблюдают в первые трое суток от начала болезни. Больным с легким и среднетяжелым течением ПДС назначают внутримышечно, с тяжелым и очень тяжелым — преимущественно внутривенно в изотоническом растворе в соединении с глюкокортикостероидами частотой 8-12 капель в 1 минуту. В случае необходимости ПДС вводят повторно через 8-12 часов. Это осуществляют в том случае, если отсутствует антитоксический эффект от первого введения.
Тогда следует использовать сыворотку другой серии, но назначать ее в той же дозировке. Целесообразность введения ПДС третий раз более сомнительна. ПДС при введении циркулирует в крови до 12-14 суток. В случае адекватного выбора дозы ее вполне хватает для того, чтобы нейтрализовать действие токсина. Следует помнить, что токсин циркулирует в крови до 12 часов.
Само же токсинообразование продолжается, пока сохраняется местный патологический процесс. Повторные многократные введения ПДС увеличивают вероятность возникновения аллергических реакций. Независимо от срока поступления больного в стационар ПДС вводят при наличии изменений на слизистой оболочке ротоглотки и с учетом степени интоксикации.
В случае поздней госпитализации (в период реконвалесценции, когда токсикоз и местные изменения отсутствуют) ПДС не показана, поскольку имеет только антитоксическое действие и не влияет на дифтерийную палочку.
Антитоксическую специфическую терапию обязательно сочетают с антибактериальными средствами. Эффективная этиотропная терапия представлена такими препаратами для лечения дифтерии как бензилпенициллин, азитромицин, кларитромицин. Курс лечения должен продолжаться до ликвидации местного процесса, но не менее 5-7 суток.
Патогенетическая терапия направлена на уменьшение общеинтоксикационных проявлений, нормализацию гомеостаза и деятельности сердечнососудистой системы, а также профилактику осложнений. Жестких схем патогенетического лечения не существует. Для стабилизации электролитного и кислотно-основного состояний внутривенно назначают преимущественно полиионные растворы под контролем концентрации электролитов крови («Адесоль», «Трисель», 5% раствор глюкозы и другие растворы). Гидратацию необходимо поддерживать на достаточном уровне — до 2500 мл в сутки. В случае развития миокардита и/или поражения почек количество жидкости следует уменьшить до 1000-1500 мл в сутки.
При тяжелом течении дифтерии обоснованным является применение ингибиторов протеаз в общетерапевтических дозах. Также назначают препараты, улучшающие реологические свойства крови и микроциркуляцию. Целью терапии дифтерийных миокардитов является обеспечение адекватной гемодинамики. Показаны нестероидные противовоспалительные препараты и глюкокортикостероиды. Нецелесообразным является назначение в ближайшие сроки сердечных гликозидов.
При тяжелом миокардите кроме метаболической терапии обоснованным является использование симпатомиметиков аминов и бета-блокаторов. Лечение хронической сердечной недостаточности осуществляется путем назначения мочегонных препаратов (прежде всего, салуретики), которые уменьшают нагрузку на миокард. Лучше лечение миокардита проводить совместно с кардиологом.
При крупе больные получают отвлекающих терапию: паровые ингаляции, НПВП, седативные средства.
При стенозе II-III степени необходима интубация или даже трахеотомия с переводом на искусственную вентиляцию легких.
При поражении нервной системы дополнительно назначают неостигмин, витамины группы В, ноотропы.
В период реконвалесценции уместен массаж и ЛФК.
Поражение почек не требуют проведения специфической терапии.
Клиника
Инкубационный период длится от 2 до 10 дней. Входные ворота определяют клиническую форму дифтерии: дифтерия носа, дифтерия зева, дифтерия гортани, дифтерия трахеи и бронхов, наружных половых органов, кожи (у новорожденных — дифтерия пупка). В 90—95% случаев встречается дифтерия глотки.
По характеру течения процесса различают
- типичную (пленчатую);
- атипичную (катаральную, гипертоксическую/ геморрагическую) дифтерию.
Дифтерия глотки может протекать в виде:
- локализованной,
- распространенной,
- субтоксической,
- токсической формы.
Локализованная форма дифтерии глотки характеризуется расположением налетов только на миндалинах. Больной жалуется на общее недомогание, головную боль, повышение температуры тела, незначительную болезненность при глотании.
С какими заболеваниями может быть связано
Осложнения дифтерии могут возникнуть в любой период болезни, но для каждого периода характерны определенные осложнения. Сроки их появления имеют прогностическое значение.
Миокардит — частое осложнение дифтерии. Он развивается как в ранние сроки (с 1-й недели болезни до середины 2-го), так и в поздние (с середины 2-го до 6-й недели). Чем выше степень токсикоза, тем больше вероятность возникновения дифтерийного миокардита. Чем раньше развивается миокардит, тем труднее его течение и тяжелее последствия; он является главной причиной летальных исходов у больных дифтерией.
Поражение нервной системы также возникает в ранние (1-2 неделя) и поздние (до 4-6-й недели) сроки. Проявляется чаще моторными, а не сенсорными расстройствами. В ранние сроки возникают поражения черепных нервов. Появляется парез мягкого неба, голос становится гнусавым. Больные не в состоянии глотать жидкую пищу. Рвотный рефлекс отсутствует. Поражение других пар черепных нервов может вызвать паралич аккомодации, птоз, иногда — парез лицевого нерва и другие расстройства. Процесс может быть одно- или двусторонним. Позже возникают вялые параличи по типу моно- или полиневритов. Клинические проявления зависят от локализации поражения. Чаще наблюдают поражения мышц гортанной и ротовой части горла, конечностей. Редко поражаются мышцы диафрагмы, а также возникают параличи. Дифтерийные парезы и параличи имеют обратный характер, их продолжительность — до 2-6 месяцев и более.
Поражение почек обусловлено непосредственным действием дифтерийного токсина (токсический нефроз); степень его выраженности минимальный и не приводит к развитию ОПН и других фатальных последствий. Проявляется микрогематурией, лейкоцитурией, цилиндрурией, протеинурией. ОПН при дифтерии обусловлено вторичными факторами: гиповолемией и ДВС-синдромом на 5-20-е сутки заболевания; полиорганной недостаточностью и ятрогенными причинами (введение чрезмерных доз ПДС, назначение аминогликозидов).
ИТШ является тяжелым осложнением дифтерии, но встречается крайне редко. Возникает на 1-3-й день заболевания и соответствует клиническим проявлениям гипертоксического течения болезни. При этом фазы шока (I-III) могут так быстро сменять друг друга, что четкую границу между ними определить часто не удается.
ДВС-синдром является частью ИТШ. ДВС-синдром может проявляться носовыми кровотечениями, кровоизлияниями на слизистых оболочках и коже, геморрагическим пропитыванием налетов, отеком подкожной жировой клетчаткой шеи. Появление ДВС-синдрома является опасным признаком и значительно ухудшает прогноз.
Основными причинами смерти при дифтерии является поражение сердца, асфиксия при дифтерии дыхательных путей, ДВС-синдром с развитием ОПН или острого респираторного дистресс-синдрома, присоединение вторичной бактериальной флоры.
Диагностика
Помимо сбора жалоб и описания развития заболевания, необходимо осмотреть больного. Следует обратить внимание на болезненность лимфоузлов и наличие отека шеи.
Как определить отек шеи? Для этого следует прижать кожу пальцем на 5-7 секунд и отпустить. Если в этом месте останется ямочка, которая постепенно исчезает – это достоверный признак отека.
Стандарты врачебной помощи (МЭС) предусматривают обязательное проведение следующих исследований:
- Общий анализ крови – для обнаружения признаков бактериального воспаления (СОЭ больше 20, увеличение нейтрофилов);
- Общий анализ мочи – для исключения осложнений со стороны почек. Патологические признаки: наличие белка более 0,3; больше 2-х эритроцитов, наличие почечного эпителия (более 5) или цилиндров;
- Взятие мазка из зева и носа для бактериологического исследования – необходимая процедура для подтверждения диагноза «Дифтерия». Она не требует подготовки больного и занимает не более 10-ти минут. Результаты будут готовы не более чем через пять дней;
- ЭКГ – оценка функции сердца необходимо, чтобы не пропустить начало осложнений при дифтерии в виде его недостаточности.
- Биохимия крови (АЛТ, АСТ, Билирубин, Мочевина, Креатинин) – первые три параметра необходимы для оценки функции печени, последние два – почек.
| Биохимический показатель | Норма |
| АСТ | до 45 МЕ/л (значимо при повышении в 2-3 раза) |
| АЛТ | до 40 МЕ/л (значимо при повышении в 2-3 раза) |
| Билирубин (общий) | 5,1 – 17 мкмоль/л |
| Мочевина | 2,8-7,5 ммоль/л |
| Креатинин |
|
Все остальные обследования назначаются врачом индивидуально, в зависимости от сложности диагноза или появления осложнений у пациента.
Лечение дифтерии в домашних условиях
Все больные дифтерией, независимо от ее клинической формы и степени тяжести, подлежат обязательной госпитализации в инфекционный стационар в ближайшие сроки.
При среднетяжелом течении показан постельный, а при тяжелом и гипертоксическом — строгий постельный режим на срок не менее 2 недель. Далее режим зависит от состояния больного, наличия и характера осложнений. За больными требуется постоянное наблюдение. Питание больного осуществляют по нормам стола №2. Только при дифтерии гортани через затрудненное глотание следует давать пищу жидкой или полужидкой консис¬тенции небольшими порциями через 3-4 часа. В случае значительного боли в горле и признаков нарушения глотания применяют зондовое питание. Важно соблюдать полноценный питьевой режим — гидратацию необходимо поддерживать на уровне до 2500 мл в сутки, но в случае развития миокардита и/или поражения почек количество жидкости следует уменьшить до 1000-1500 мл в сутки.
Профилактика
Предотвратить развитие опасных форм заболевания достаточно просто – для этого необходимо своевременно поставить прививку против дифтерии (см. календарь прививок детям). В настоящее время, используют комбинированные вакцины – АКДС или АДС, которые обеспечивают оптимальный эффект при минимуме побочных эффектов.
Как правильно ставить прививку?
АКДС вводят ребенку три раза: в 3, 4,5 и 6 месяцев. Сокращать интервал нельзя, немного увеличить – можно (например, после перенесенного заболевания). После вакцины за ребенком следует наблюдать 30 минут, чтобы исключить аллергические реакции. АКДС нельзя ставить детям, которые перенесли коклюш или имеют на нее аллергию. В этом случае, используют АДС-вакцину.
Читайте о поведении после прививок.
Поддержание хорошего иммунитета
Дифтерия – заболевание, которое легче профилактировать, чем лечить. Своевременные действия родителей для создания хорошего иммунитета у ребенка, помогут ему избежать острой инфекции в будущем.
К неспецифическим мероприятиям по профилактике дифтерии относится поддержание хорошего иммунитета. Для этого можно использовать закаливание (не ранее, чем с 5-ти лет), умеренные физически нагрузки, полноценное питание (с включением в рацион витаминов, минералов и других нутриентов), свежий воздух.
Какими препаратами лечить дифтерия?
Этиотропное лечение антибактериальнми препаратами:
- азитромицин — по 0,5 г 2 раза в сутки;
- бензилпенициллин — по 1 млн ЕД 6 раз в сутки внутримышечно;
- кларитромицин — по 0,5 г 2 раза в сутки.
Для восстановления метаболических процессов:
- 5% раствор глюкозы,
- Адесоль,
- Трисоль.
Дифтерийный анатоксин
Ряд ученых (Г. Рамон, М. Мухамедов, Н. Кудрявцева и М. Залужная) при лечении дифтерии рекомендовали вводить больному одновременно с противодифтерийной сывороткой дифтерийный анатоксин. Введение анатоксина стимулирует активную продукцию анатоксина организмом больного по типу ревакцинации. У привитых больных при таком лечении быстро достигается положительный результат.
Дифтерийный анатоксин вводится в остром периоде заболевания в дозе 0,5 — 1,0 мл. Вначале вводится первая инъекция. Через 5 — 6 дней вводится вторая инъекция. Через месяц — третья.
Рис. 5. На фото дифтерийно-столбнячный анатоксин.
Лечение дифтерии народными методами
Применения народных средств для лечения дифтерии оценивается скептично. Точно таковое не должно применяться в рамках самолечения. Первые признаки дифтерии должны быть поводом для немедленного обращения за профессиональной помощью к медику. Назначение противодифтерийной сыворотки и фармацевтических препаратов в рамках медикаментозного лечения позволяют уничтожить возбудителя заболевания, а народные снадобья могут применяться лишь на восстановительном этапе. Конкретные рецепты травяных и плодовых отваром правильнее обсудить со своим лечащим врачом, наверняка он посоветует рецепты на основе таких компонентов:
- лимонный, клюквенный и брусничный соки;
- малиновые и смородиновые морсы;
- отвары мать-и-мачехи, душицы, липы, календулы;
- настойки прополиса, эвкалипта, корня родиолы розовой.
Эпидемиология
Источником заражения является больной или носитель токсигенного штамма возбудителя. Он может заражать окружающих с последнего дня инкубационного периода до полного выздоровления.
Число носителей в сотни раз превышает число заболевших, что объясняется различием типов тканевой гистосовместимости, например, по системе HLA.
Таким образом, дифтерией заболевают далеко не все инфицированные.
Отмечается некоторая сезонность заболеваемости дифтерией в осенне-зимний период. Пути передачи — воздушно-капельный и воздушно-пылевой. Заражение может происходить через общие игрушки, белье и т. п.
Не исключается возможность алиментарного пути передачи (через молоко и молочные продукты).
Дети старшего возраста и взрослые, утратившие иммунитет после вакцинации, заболевают дифтерией чаще всего.
Лечение дифтерии во время беременности
Дифтерия при беременности — весьма редкое явления уже в силу проведения массовой вакцинации. Специфическая профилактика включает плановую вакцинацию и ревакцинацию населения согласно Национальному календарю прививок. Осуществляют ее вакцинами, содержащими адсорбированный дифтерийный анатоксин (АКДС, АКДГ1-М, АД-М).
Само заболевание, случившееся в период беременности, характеризуется неблагоприятным прогнозом. При легком течении болезни вопрос о целесообразности сохранения беременности решается индивидуально после дополнительных обследований. Заражение в первом триместре обычно становится показанием для прерывания беременности. Если заражение происходит в третьем триместре, можно рассматривать возможность сохранения беременности, если была оказана своевременная медицинская помощь женщине и имеет место акушерское сопровождение.
Самолечение дифтерии в период беременности, как и в любое другое время, недопустимо.
Что это такое?
Дифтерия – это острое инфекционное заболевание, которое вызывается специфическим возбудителем (инфекционным агентом) и характеризуется поражением верхних дыхательных путей, кожи, сердечно-сосудистой и нервной систем. Гораздо реже при дифтерии могут поражаться другие органы и ткани.
Заболевание характеризуется крайне агрессивным течением (доброкачественные формы встречаются редко), которое без своевременного и адекватного лечения может привести к необратимому поражению многих органов, к развитию токсического шока и даже к смерти больного.
Лечение других заболеваний на букву — д
| Лечение ДВС-синдрома |
| Лечение дерматита |
| Лечение дерматомиозита |
| Лечение дерматофитии |
| Лечение диабетической нефропатии |
| Лечение диареи |
| Лечение дивертикулов мочевого пузыря |
| Лечение дискинезии желчевыводящих путей |
| Лечение дисфагии |
| Лечение дисфонии |
| Лечение доброкачественной гиперплазии предстательной железы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.