Синегнойная палочка – это особо патогенная бактерия, которую можно легко заполучить при лечении в стационаре; передача ее в быту возможна, но подобное происходит реже. Наиболее часто микроб «живет» в реанимационных отделениях, ведь в них имеется большое количество аппаратуры и инструментария, используемого многократно. При этом ко многим антисептикам он не чувствителен, а некоторые, например, риванол, употребляет «в пищу». Приписывают бактерии и некий «коллективный разум».
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
Общие сведения
Синегнойная инфекция представляет собой группу различных инфекционных заболеваний, этиологическим фактором которых являются условно-патогенные микроорганизмы рода псевдомонада (на латыни — Pseudomonas). Микроорганизмы рода Pseudomonas являются свободно живущими бактериями и чрезвычайно распространенными в окружающей среде, в том числе в воде и почве, способны использовать почти все природные органические соединения в качестве источника энергии.
Наличие широкого спектра ферментов и плазмид у бактерий этого рода обеспечивает высокую изменчивость и способность быстро адаптироваться к изменяющимся условиям среды обитания, выдерживать мощный и длительный антропогенный пресс. Бактерии рода Pseudomonas способны размножаться высокими темпами, обладают высокой скоростью роста и широким спектром активности, что обуславливает их возможность колонизировать практически любые ниши и адаптироваться к действию новых химических соединений.
Эти приспособления могут выражаться в трансформации морфологии и генотипа микроорганизма. Могут являться составляющим компонентом нормальной микрофлоры кожи, особенно около ушей, в паховой/подмышечной области и слизистой оболочки (например, носа, в горле). Также часто обнаруживается синегнойная палочка в ухе и мокроте.
В настоящее время псевдомонады широко используются в практике (для извлечения из скважин остаточной нефти, производства антибиотиков, борьбы с загрязнением окружающей среды, в качестве моделей для теоретических исследований и др.). Наиболее важное значение в медицинской практике имеет синегнойная палочка (Pseudomonas aeruginosa), являющаяся одним из основных возбудителей системных/локальных гнойно-воспалительных процессов (бактериемий, септицемий), особенно у пациентов, находящихся в условиях стационара. Кроме псевдомонас аэругиноза возбудителем инфекционных заболеваний могут и некоторые другие виды псевдомонад (P. pseudomallei, P. Cepacia, P. Mallei, Р. fluorescens и др.), однако их удельный вес в заболеваемости существенно ниже.
Спектр инфекционных заболеваний, вызываемых pseudomonas aeruginosa, варьирует от внешних незначительных инфекций (инфекция мягких тканей, псевдомонадный фолликулит, наружный отит и др.) до тяжело протекающих и угрожающих жизни заболеваний (пневмония, бактериемия, инфекции костей и суставов, эндокардит и др.). Инфекции, обусловленные синегнойной палочкой, чаще встречаются и протекают более тяжело среди лиц:
- Находящихся в условиях стационара.
- Ослабленных и престарелых больных и у пациентов с выраженным иммунодефицитом.
- Больных диабетом/муковисцидозом/кистозным фиброзом.
- Принимающих иммуносупрессивные препараты.
- У детей с врожденными аномалиями и недоношенных детей.
Синегнойная палочка является одной из наиболее частой причин развития нозокомиальных (внутрибольничных) инфекций, на которую приходится до 20% случаев. На ее долю приходится почти 25% гнойных патологий у пациентов хирургического профиля и около 35% всех инфекций мочевыделительной системы. Синегнойная палочка также в 19,8% случаев является инфекционным агентом первичных бактериемий.
Заболевания, вызываемые Псевдомонас аеругиноза
Синегнойная палочка вызывает различные заболевания, в зависимости от места, куда попадает инфекция. По статистике, она является возбудителем:
- около 35% всех болезней мочевыделительной системы;
- почти четверти от всех гнойных хирургических патологий;
- 5-10% всех внегоспитальных пневмоний;
- и 10-35% тех воспалений легочной ткани, которые развились на третьи сутки или позже после поступления в стационар.
Попадая в любой организм, синегнойная палочка проходит через три стадии развития:
- Прикрепляется к той ткани, через которую она попала, а затем начинает там размножаться. Так формируется первичный очаг инфекции.
- Распространяется из первичного очага в глубжележащие ткани.
- Всасывание бактерии со всеми ее ферментами и токсинами в кровь, а дальше псевдомонада с кровотоком разносится по остальным органам. Так, появление флегмоны мягких тканей может на том этапе привести к формированию пневмонии, пиелонефрита и даже поражения вещества головного мозга.
По одним только симптомам сказать, что возбудитель заболевания – синегнойная палочка, невозможно, так как она вызывает такие же отиты, пневмонии, гастроэнтериты, как и другие бактерии (клебсиелла, стафилококк). Заподозрить именно этого микроба можно или по тому факту, что человека недавно лечили в стационаре, или по неэффективности стартовой антибиотикотерапии (когда назначили «обычный» антибиотик, а температура продолжает держаться, и формула крови не улучшается).
Патогенез
Патогенное действие синегнойной палочки обусловлено способностью бактерии к инвазии и длительной персистенции в различных тканях, к цитотоксическому эффекту и к стимуляции генерализованной воспалительной реакции. К непосредственно влияющим факторам на формирование локального/системного воспаления относятся экзотоксин S, липополисахарид, нитратредуктаза, флагеллин, фосфолипаза С, пиоцианин, большинство из которых инициируют секрецию ведущего провоспалительного медиатора — TNF (фактора некроза опухоли).
Р. aeruginosa характеризуется наличием системы экскреции 3 типа, которая обеспечивает выведение из внутренней среды бактериальной клетки экзоэнзимов и их последующую транслокацию непосредственно к мишеням внутри эукариотической клетки. Такими веществами у синегнойной палочки являются экзотоксины (ExoT, ExoS, ExoU, ExoY). Под их действием происходит ингибирование синтеза ДНК, изменение клеточной формы, стимуляция апоптоза, потеря способности клетки к локальной адгезии.
Различные штаммы популяции Р. aeruginosa являются неоднородными с позиций способности к синтезу/секреции различных факторов токсичности, обусловлено индивидуальным взаимодействием макро- и микроорганизмов, влиянием условия внешней среды и плотность популяции бактерий.
Важнейшим механизмом экспрессии факторов вирулентности является феномен кооперативной чувствительности, заключающийся в изменении физиологических функций бактерий при росте/снижении их численности с формированием ответной реакции нового качества. Под контролем этой системы находится образование биопленки путем агрегации клеток и выделения полисахаридов во внешнюю среду и синтез всех экзотоксинов.
Образование биопленки возникает благодаря упорядоченному/скоординированному поведению бактерий (чувству кворума), реализуемого путем передачи сигналов посредством химических соединений, что и обеспечивает популяции Р. aeruginosa устойчивость к воздействию некоторых дезинфектантов и противомикробных препаратов, приводящее к вспышкам внутрибольничных инфекций.
P. aeruginosa способна к специфической адгезии за счет молекул в состав белков плазмы, которые являются адгезинами для бактерий и неспецифической адгезии на различных имплантируемых устройствах (эндотрахеальные трубки, катетеры и др.). Распространение по внеклеточным пространствам обеспечивается секретируемыми белками с высокой ферментативной активностью: липаза, эластаза, протеазы, что и лежит в основе высокого риска развития бактериемии практически при любой локализации первичного инфекционного очага.
Что это такое простыми словами?
Простыми словами, синегнойная палочка – это особо патогенная бактерия, которую можно легко заполучить при лечении в стационаре; передача ее в быту возможна, но подобное происходит реже. Наиболее часто микроб «живет» в реанимационных отделениях, ведь в них имеется большое количество аппаратуры и инструментария, используемого многократно. При этом ко многим антисептикам он не чувствителен, а некоторые, например, риванол, употребляет «в пищу». Приписывают бактерии и некий «коллективный разум».
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
Целый ряд особенностей позволяет синегнойной палочке лидировать по частоте возникновения внутрибольничных инфекций:
- Широкая распространенность – бактерия относится к условно-патогенной микрофлоре и в норме встречается на коже, слизистых оболочках, желудочно-кишечном тракте у трети здоровых людей;
- Высокая изменчивость – палочка в короткие сроки приобретает устойчивость к дезинфицирующим средствам и антибиотикам;
- Устойчивость во внешней среде – микроорганизм длительное время переносит отсутствие питательных веществ, перепад температур, воздействие ультрафиолетовых лучей; широкий ряд патогенных веществ – синегнойная палочка содержит в своих структурах эндотоксин и дополнительно вырабатывает экзотоксины, которые угнетают рост конкурентной микрофлоры и активность клеток иммунитета;
- Способность к неспецифической адгезии – бактерия обладает свойством прикрепляться к небиологическим объектам: катетерам, трубкам аппарата искусственной вентиляции легких, эндоскопам, хирургическим инструментам;
- Образование биопленок – колония синегнойных палочек формирует сплошной пласт, покрытый биополимером, который надежно защищает их от воздействия неблагоприятных факторов окружающей среды.
Классификация
В основе классификации семейства Pseudomonadaceae лежит признак рРНК гомологии, на основании которого выделяют 5 групп:
- I группа (род Pseudomonas) — Pseudomonas aeruginosa, Pseudomonas putida, Pseudomonas alcaligenes, Pseudomonas stutzeri, Pseudomonas fluorescens, Pseudomonas mendocina, Pseudomonas pseudoalcaligenes и др.
- II группа (род Burkholderia) — Burkholderia mallei Burkholderia pseudomallei, Burkholderia cepacia и др.
- III группа (род Comamonas) — Comamonas terrigena, Comamonas acidovorans и др.
- IV группа (род Brevundimonas) — Brevundimonas diminuta, Brevundimonas vesicularis.
- V группа (род Stenotrophomonas) — Stenotrophomonas maltophilia.
Таким образом, синегнойная палочка относится к царству — Bacteria, семейству Pseudomonadaceae, роду — Pseudomonas. Ранее к роду Pseudomonas относили и некоторых других представителей, однако по состоянию на сегодняшний день они выделены в самостоятельные род протеобактерий Brevundimonas, которые несмотря на широкое присутствие в окружающей среде, из клинических образцов выделяются крайне редко, например, brevundimonas pseudomonas naejangsanesis.
Причины
Возбудителем синегнойной инфекции является в большинстве случаев синегнойная палочка, которая относится к условно-патогенной микрофлоре организма, способная вызывать инфекционное заболевание лишь при недостаточном ответе или отсутствии адекватного ответа иммунной системы.
Микробиология псевдомонады
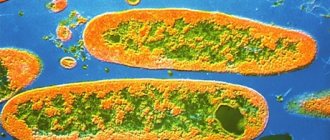
Микроорганизмы рода псевдомонада (на латинском — Pseudomonas) относятся к группе грамотрицательных неферментирующих бацилл. Представляют собой прямые одиночные/попарные или расположенные в виде цепочек палочки (рис. ниже), размером 1,0-1,7×0,6 мкм. Не образуют капсул, имеют жгутик и пили (выросты), обеспечивающие подвижность. Могут продуцировать при определенных условиях внеклеточную капсулоподобную слизь полисахаридной природы. Культуры продуцируют характерные пигменты: в состав которых входят соединения, окрашивающие среду в желто-зеленый, сине-зеленый и бурый цвета.
Устойчивы к высушиванию, хорошо сохраняются во влажной среде, погибают при кипячении, автоклавировании, при воздействии хлорсодержащих дезинфектантов и 3% перекиси водорода.
Эпидемиология
Источником инфекции являются больные и бактерионосители, преимущественная локализация в организме человека – кожа, кишечник. Как передается синегнойная палочка? Вне больничных учреждений палочка передается преимущественно воздушно-капельным и контактным способом. При госпитальном заражении основным путем инфицирования является контактный способ: передается через руки медицинского персонала, нестерильный инструментарий и предметы ухода за больными.
Благодаря отличной способности синегнойной палочки существовать во влажной среде она контаминируют самые различные экологические ниши — растворы, в т. ч. и некоторые дезинфектанты, например, Риванол, Фурацилин, а также медицинское оборудование, инструментарий, больничные предметы (особенно в местах скопления жидкости — краны, раковины, респираторы, посуду, увлажнители и др.). Фактором передачи часто бывают перидуральные, мочевые и сосудистые катетеры, кружки Эсмарха, инфузионные растворы, перевязочный материал, молочные смеси, пища, посуда и др. Следствием значительного распространения синегнойной палочки в системе лечебных учреждений является существенная колонизация ими кожных/слизистых покровов пациентов.
Экологическая система среды больниц не является стационарной. Можно сказать, что в ней происходят непрерывные фазовые преобразования, способствующие формированию эпидемических вариантов Pseudomonas aeruginosa и последовательной смене эпидемического и межэпидемичекого периода. При этом, эпидемические варианты имеют такие факторы вирулентности, метаболический потенциал и физиологические свойства, которые обеспечивают существование микроорганизма в двух формах: в виде подвижной формы, обеспечивающей им движение для колонизации новой ниши или среды обитания и фиксированной биопленки, защищающей от множества неблагоприятных факторов внешней среды и позволяющей им выживать в самых различных условиях.
Так, при стандартной дезинфекции сроки выживания Pseudomonas aeruginosa во среде реанимационного отделения превысили 3 месяца. Pseudomonas aeruginosa принадлежит к числу патогенов, обладающих высоким эпидемическим потенциалом и на протяжении короткого периода (6-7 суток) способна формировать госпитальные штаммы и через существующие пути передачи вызывать внутрибольничные вспышки.
Кроме экзогенного инфицирования существует и возможность эндогенного заражения, которое обусловлено собственной, нормальной микрофлорой человека. Инфекционный процесс развивается при слабости иммунной системы или в случаях нарушения антимикробных барьеров в виде инфицирования раневых поверхностей содержимым кишечника и др. Восприимчивость к развитию синегнойной инфекции высокая. Болеет ли взрослый человек синегнойной палочкой? Да, синегнойная инфекция встречается как у взрослых, так и детей независимо от возрастной группы.
«Оружие» бактерии
Синегнойная палочка «наносит удар» по организму человека благодаря тому, что:
- может перемещаться при помощи жгутиков;
- вырабатывает токсин как продукт собственной жизнедеятельности, то есть до своей гибели;
- продуцирует вещества, которые: «лопают» эритроциты, поражают клетки печени, убивают лейкоциты – иммунные клетки, которые призваны бороться с любой инфекцией;
- синтезирует вещества, которые убивают другие бактерии-«конкуренты» в месте попадания;
- «прилипают» к поверхностям и друг к другу, покрываясь общей «биопленкой», нечувствителной к антибиотикам, антисептикам и дезинфектантам. Так псевдомонадные колонии живут на катетерах, интубационных трубах, дыхательной и гемодиализной аппаратуре;
- есть ферменты, которые позволяют перемещаться по межклеточному пространству;
- синтезируют фосфолипазу, которая разрушает основную часть сурфактанта – вещества, благодаря которому легкие не «слипаются» и могут дышать;
- продуцирует энзимы, расщепляющие белки, поэтому бактерия вызывает гибель тканей в месте своего скопления в достаточном количестве.
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков. Это:
- ферменты, расщепляющие основное бактерицидное вещество таких антибиотиков, как пенициллин, цефтриаксон, цефалексин и других подобных;
- дефекты белков, закрывающих поры – «бреши» в клеточной стенке микробов;
- умение микроба выводить препарат из своей клетки.
Симптомы синегнойной палочки
Симптомы синегнойной инфекции крайне разнообразны, что обусловлено политропностью Pseudomonas aeruginosa, различными путями проникновения ее в организм, ее преимущественной локализацией в организме и индивидуальными особенностями пациента. В подавляющем большинстве случаи клинических проявлений синегнойной палочки относится к внутрибольничной инфекции. Выделяют следующие клинические проявления:
Локальная инфекция кожи/подкожной клетчатки (раневые инфекции, пиодермия, дерматит)
Наиболее часто возникает инфекционное воспаление на месте ожогов, травмы, порезов и операционных швов, пролежней, варикозных язв и др., особенно после антибактериальной терапии. На раневой поверхности появляется характерное сине-зеленое окрашивание, а струп, на раневой поверхности приобретает темно-коричневую, фиолетовую или черную окраску.
Инфекция на ногтях
Под струпом образуются: отек ткани и кровоизлияния, происходят некротическое разрушения ткани. Воспалительный процесс быстро распространяется на здоровые участки кожи и мягких тканей, о чем свидетельствует выраженное покраснение. Процесс часто заканчивается развитием абсцесса или гангрены.
Страдает общее состояние больного. Одним из частых проявлений синегнойной инфекции на коже является фолликулит — гнойничковые высыпания на коже, в центре которых находится волос. Могут сопровождаться выраженным зудом. Также синегнойная инфекция может проявляться дерматитом и пиодермией.
Инфекции глаз
Может проявляться гнойным конъюнктивитом, кератитом и даже панофтальмитом (повреждение глазного яблока) и в последующем деструкцией глазного яблока. Пациенты жалуются на ощущение постороннего тела, и боль в глазу и гнойные выделения, нарушение зрения. Наиболее частой причиной является травматизация глаза, ожоги или загрязнение контактных оптических линз. Вначале по центру роговицы появляется небольшая язва, которая быстро расширяется и захватывает склеру. Общее состояние больного не страдает. После операций на глазах и проникающих травмах возможно развитие гнойного эндофтальмита.
Инфекции уха, параназального/сосцевидного синусов
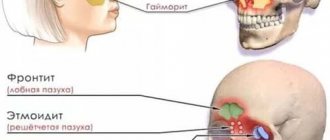
Синегнойная синегнойная палочка в ухе наиболее часто проявляется в виде наружного гнойного отита, проявляющегося гнойным/серозно-кровянистым выделением из наружного слухового канала. Реже — развитие среднего отита и мастоидита. При локализации на слизистой носа синегнойная палочка может вызывать хронический протекающий ринит и воспаление придаточных пазух носа (фронтит/гайморит), притекающие с характерными для них симптомами.
Инфекции желудочно-кишечного тракта
Синегнойная инфекция может поражение любой отдел ЖКТ с различной степенью воспалительных изменений от незначительно выраженного катарального до язвенно-некротического воспаления с прободением стенки кишечника и возникновением кровотечения. Чаще протекает в виде пищевой токсикоинфекции или гастроэнтероколита. Характерно острое начало, рвота и зловонный зеленоватый жидкий стул с примесью слизи (5-6 р. в сутки), боли в эпигастрии, высокая температура, урчание и вздутие живота. Длительность заболевания 2-5 суток.
Инфекция мочевыводящих путей
Чаще всего синегнойная палочка проникает в мочевые пути восходящим путем, но возможен и занос в мочевые пути гематогенным путем. Синегнойная палочка в мочевыводящих органах вызывает проявляется развитием уретрита (воспаление мочевыводящего канала), цистита (мочевого пузыря) и пиелонефрита.
Клиническая симптоматика синегнойного воспаления этих соответствует клиническим проявлениям этих заболеваний, вызванных другими микроорганизмами. Реже отмечаются язвы на слизистой мочевого пузыря, почечных лоханок или мочеточника, характерные для синегнойной инфекции. Характерным признаком является затяжное/хроническое течение с частыми обострениями и полирезистентоность к антибактериальным препаратам.
Синегнойная инфекция в легких
Синегнойная инфекция в органах дыхания наиболее часто развивается у пациентов с заболеваниями бронхолегочной системы: муковисцидозом, бронхитами, бронхоэктатической болезнью, а также у пациентов отделений реанимации и находящихся на аппаратах искусственного дыхания. Симптоматика соответствует появлениям типичной пневмонии, однако для нее характерно затяжное течение, возникновение деструкционных процессов в легких (распад легочной ткани), слабый эффект или отсутствие эффекта от проводимой антибактериальной терапии.
Поражение нервной системы
Ее проявлением является развитие менингита, возникающего чаще вторично при сепсисе путем заноса инфекции из других очагов. Реже отмечается первичный менингит, возникающий при заносе возбудителя в субарахноидальное пространство при спинальной анестезии, люмбальной пункции, медицинских манипуляциях или травмах в головы.
Эндокардит
Встречается относительно редко, преимущественно при заносе возбудителя при хирургических операциях на открытом сердце через инфицированный шовный материал. Последствиями эндокардитов этой этиологии могут быть метастатические абсцессы в костях (остеомиелит), суставах, надпочечниках и легких.
Бактериемия, вызванная Pseudomonas aeruginosa
Развивается вследствие генерализации местного инфекционного процесса — клиническими формами которого являются нагноившиеся раны, пневмония, инфекция мочевыводящих путей. Также часто бывает следствием имплантированного в кровеносное русло устройства, контаминированного возбудителем. Течение септицемии чрезвычайно тяжелое, сопровождающиеся в 35-70% случаев смертью пациента.
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
- пожилых старше 60 лет;
- детей первых трех месяцев жизни;
- ослабленных людей;
- больных муковисцидозом;
- требующих проведения гемодиализа;
- больных сахарным диабетом;
- ВИЧ-инфицированных;
- больных лейкозом;
- получивших ожоги;
- людей, перенесших трансплантацию органов;
- долго получающих гормональные препараты (например, для лечения ревматоидного артрита, красной волчанки или других системных заболеваний);
- имеющие пороки развития мочеполовой системы;
- страдающих хроническим бронхитом;
- вынужденных длительно находиться в стационаре.
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
| Фактор риска | Что может развиться |
| Часто приходится проходить внутривенные процедуры | Эндокардит. Остеомиелит. |
| Человек болен лейкозом | Абсцесс в ягодичной мышце. Сепсис |
| Онкологические болезни | Повышен риск синегнойной пневмонии |
| Ожоги | Может развиться воспаление подкожной ткани (целлюлит), а также сепсис |
| Производились операции на органах центральной нервной системы | Менингит |
| Производилась трахеостомия | Может развиться псевдомонадная пневмония |
| Появилась язва роговицы | Может развиться воспаление всех оболочек глаза |
| Проводилась катетеризация сосудов | Может развиться тромбофлебит |
| Нужна была катетеризация мочевого пузыря | Инфекции мочеполовой системы |
| Новорожденные | Псевдомонадные менингит, воспаление кишечника |
Наиболее часто болеют пациенты таких отделений:
- интенсивной терапии;
- ожогового;
- хирургического, в котором производятся операции на брюшной полости, а также вскрываются абсцессы и карбункулы;
- кардиохирургического.
Анализы и диагностика
Диагноз устанавливается на основании результатов лабораторного обследования.
Бактериологический посев материала на питательные среды (слизи носоглотки, мокроты, мочи, крови, испражнений, отделяемого из ран и др.) с последующей микроскопией (рис. ниже). При необходимости инструментальные обследования — люмбальная пункция, рентгенография органов грудной клетки, ультразвуковое исследование, эхокардиография, бронхоскопия КТ и магнитно-резонансная томография.
Колонии P. aeruginosa
Синегнойная палочка при бактериоскопии
Синегнойная палочка у детей
Симптомы синегнойной палочки у детей, также как и у взрослых пациентов определяются локализацией инфекционного процесса. Следует отметить, что, если обнаружена синегнойная палочка у детей, Комаровский считает это не поводом к панике, поскольку она может встречаться и здоровых детей. Важно, чтобы ее выделение не сопровождалось конкретными симптомами заболевания. Наиболее часто у детей, особенно младшего возраста, поражаются желудочно-кишечный тракт с развитием симптоматики энтероколита и дыхательные пути с развитием пневмонии. Реже встречаются поражение глаз, отиты, менингиты, остеомиелиты, пиелонефриты и сепсис.
Поражение желудочно-кишечного тракта
Заболевание начинается остро с жидкого стула, болей в животе, урчания в кишечнике. Частота испражнений варьирует от 5 до 15 раз, а консистенция — от зеленоватого до желтоватого цвета с примесью слизи и гноя, реже прожилки крови. Температурная реакция и токсикоз у ребенка нарастает постепенно на протяжении первых 2-3 дней. У некоторых детей с синегнойным энтероколитом развивается токсикоз с эксикозом, а у подавляющей численности — глубокие нарушения микробиоценоза кишечника за счет значительного снижения полноценной кишечной палочки и бифидобактерий.
У детей старшего возраста при пищевом инфицировании развивается пищевая токсикоинфекция, для которой характерен кратковременный инкубационный период, тошнота, боли в эпигастральной области, рвота съеденной пищей. Стул жидкий/кашицеобразный с небольшим количеством слизи и частотой 3-8 раз в сутки. Тяжесть течения определяется явлениями общего токсикоза. Синегнойная инфекция у детей протекает чаще остро, реже может носить затяжной характер.
Особенно часто синегнойная инфекция встречается в отделениях для новорожденных в виде вспышек. Особо восприимчивы к инфекции недоношенные дети, заражение которых происходит через медперсонал. Поражается преимущественно желудочно-кишечный тракт с развитием клинической симптоматики энтероколита с геморрагическим компонентом, протекающего в тяжелой форме. Отмечается быстрое обезвоживание ребенка и выраженная потеря массы тела. Кроме пищеварительного тракта в патологический процесс могут вовлекаться уши, кожа, пупочная ранка, глаза. Лечение синегнойной палочки у детей принципиально не отличается от лечения взрослых пациентов.
Дополнительное лечение
Это – лечение того заболевания, на фоне которого развилась синегнойная инфекция (муковисцидоз, иммунодефицитные состояния) бактериофаг и введение антисинегнойных антител.
Бактериофаг
Синегнойная палочка может быть уничтожена не только антибиотиками, но и специально созданным незаразным вирусом – антисинегнойным бактериофагом. Перед его назначением нужно предварительно определять к нему чувствительность.
Бактериофаг эффективен при местном его введении вместе с антибиотиками. Так, он может быть доставлен в кишечник внутрь или в виде клизмы, во влагалище и мочевой пузырь – по тонкому катетеру. Его можно вводить в плевральную полость, почечные лоханки и пазухи носа, предварительно установив туда дренаж.
Бактериофаг может применяться и для детей, даже новорожденных и недоношенных.
Подробнее о том что такое бактериофаги, плюс список препаратов.
Аутовакцина
Ее название – Псевдовак, которую готовят индивидуально, на основании выделенного у больного штамма.
Антисинегнойная донорская плазма
Это жидкая часть крови, которую можно получить, если донору вводить неопасные для его здоровья дозы синегнойной палочки. Тогда его организм начинает синтезировать защиту против бактерии – антитела. Больше всего их содержится в плазме, которую – с учетом группы крови – вводят больному.
Профилактика
Специфическая профилактика осуществляется путем введения поливалентной вакцины лицам с иммунным дефицитом, медицинским работникам, пациентам с глубокими/обширными ранами, открытыми переломами, ожоговым больным, пациентам старческого возраста.
Неспецифические профилактические мероприятия включают профилактику иммунодефицитных состояний, своевременную терапию хронических инфекций, укрепление здоровья, полноценное питание. Профилактика внутрибольничной инфекции достигается проведением комплексных противоэпидемических мероприятий.
Список источников
- Смирнов В. В., Киприанова Е. А. Бактерии рода Pseudomonas. Киев: Наукова думка, 1990. 264 с.
- Иванов Д.В. Распространение и механизмы резистентности микроорганизмов штаммов бактерий Pseudomonas//Фарматека / Иванов Д.В., Егоров А.М. — 2007. №8/9. — c.159-168.
- Белобородов В.Б. Проблема антибактериальной терапии инфекций в отделениях реанимации и интенсивной терапии с позиций доказательной медицины. // Consilium medicum. – 2002. – т.4. – №1. «Инфекции в стационаре».
- Страчунский, Л.С., Решедько, Г.К., Стецюк, О.У., Андреева, А.С., Щебников, А.Г. Сравнительная активность антисинегнойных антибиотиков в отношении нозокомиальных штаммов Pseudomonas aeruginosa, выделенных в отделениях реанимации и интенсивной терапии России// Антибиотики и химиотерапия, 2003. — №5. – с.35-46/
- Шагинян, И.А., Чернуха, М.Ю. Неферментирующие грамотрицательные бактерии в этиологии внутрибольничных инфекций: клинические, микробиологические и эпидемиологические особенности //Клин. микробиол. антимикроб. химиотер. – 2005. – Т.7. — №3. – с. 271-285.