Общие сведения
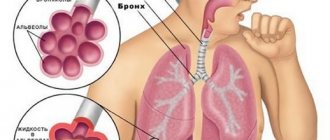
Бронхиальная пневмония представляет собой остро протекающее, инфекционно-воспалительное заболевание лёгких с обязательным вовлечением всех структурных элементов. Для бронхопневмонии характерно поражением альвеол с развитием в них воспалительного экссудата (жидкая часть плазмы крови выходит из кровеносных сосудов и пропитывает окружающие ткани).
При бронхопневмонии поражаются не только ткани лёгкого, но и прилежащие структуры бронхиального дерева. Воспаление носит очаговый характер и распространяется в пределах сегмента, дольки и ацинуса. Бронхопневмония не связана с определённым видом возбудителя и при прогрессировании воспалительного процесса может переходить в долевую пневмонию. У детей и лиц пожилого возраста может протекать в виде самостоятельного заболевания, а у зрелых пациентов бронхопневмония чаще всего является осложнением другого заболевания.
Согласно статистике, пневмония занимает 4 место в структуре причин смертности, уступая заболевания сердечно-сосудистой системы, онкологии и травматическим повреждениям. Профилактические мероприятия по предупреждению развития бронхопневмонии заключаются в своевременной терапии респираторных заболевания. Синонимом бронхопневмонии является очаговая пневмония. Чаще всего встречается правосторонняя очаговая пневмония, которая долгое время протекает бессимптомно. Код бронхопневмонии по МКБ-10 — J18.0
Группа риска
- Заболевание поражает людей всех возрастов, но чаще всего оно возникает у новорождённых детей, малышей до трёх лет и пенсионеров старше 65 лет. В этих случаях недуг протекает тяжелее. Среди детей в группе риска находятся малыши с идиопатическими болезнями дыхательной системы и те, у кого имеется иммунодефицит.
- Люди, перенёсшие другие недуги лёгких, больше подвержены появлению бронхиальной пневмонии. Кроме этого, в группе риска находятся люди, страдающие болезнями сердца или сахарным диабетом.
- Курильщики попадают в больницу с диагнозом «бронхопневмония» чаще людей, у которых нет этой вредной привычки.
Патогенез
В результате проникновения патогенной микрофлоры в мельчайшие структуры лёгочной ткани и бронхиального дерева нарушается местная иммунная защита. Ослабленный местный иммунитет провоцирует развитие воспалительного процесса. Параллельно наблюдается изменение микроциркуляции, формируются ишемические изменения, активируется перекисное окисление липидов и происходит местная сенсибилизация.
Особенности заболевания
Бронхопневмония относится к патологиям воспалительно-инфекционного генеза, которые поражают легкие. Основным ее отличием от обычного воспаления легких является проникновение бактерий и вирусов не только в легкие, но и в бронхи. Чаще всего такой воспалительный процесс появляется в результате инфицирования верхних дыхательных путей. Возбудителями данной патологии являются стрептококки и пневмококки.
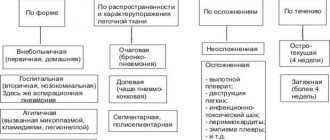
Классификация
По условиям развития выделяют следующие формы бронхопневмонии:
- госпитальная или нозокомиальная;
- внебольничная или амбулаторная;
- пневмония при иммунодефиците.
Некоторые классификации предлагают отдельно выделять бронхопневмонии, вызванные медицинскими вмешательствами.
По этиологическим факторам выделяют:
- бактериальные формы;
- вирусные формы;
- атипичные формы.
Классификация по степени тяжести:
- Легкая. Симптомы интоксикации выражены слабо, регистрируются субфебрильная температура, лёгочная инфильтрация наблюдается в зоне одного сегмента. Признаки дыхательной недостаточности не регистрируются, нет нарушений гемодинамики.
- Средняя. Симптомы интоксикации выражены умеренно, температура тела повышается до 38 градусов, лёгочный инфильтрат регистрируются в пределах 1 или 2-х сегментов. У пациентов регистрируются тахикардия (подъём пульса до 100 ударов), увеличивается частота дыхания до 22. Осложнения не наблюдаются.
- Тяжелая. У пациентов наблюдаются выраженные симптомы интоксикации, температура тела повышается до 38 градусов и выше, регистрируются симптомы дыхательной недостаточности 2 и 3 степени, обращают на себя внимание нарушения гемодинамики (пульс более 100 ударов, АД менее 90/60 мм рт.ст.). У больных нарушается сознание, обостряются сопутствующие заболевания, зона инфильтрации увеличивается на 50% в течение 48 часов.
Причины
Чаще всего возбудителями внебольничной бронхопневмонии являются:
- пневмококки (лидеры, на их долю приходится 70-90% заболевания);
- микоплазма (поражает 20-30% пациентом младше 35 лет);
- гемофильная палочка;
- легионелла;
- хламидии;
- кишечная палочка;
- золотистый стафилококк;
- гемолитический стрептококк;
- палочка Фридлендера;
- моракселла.
Основными возбудителями госпитальной пневмонии (развивается в течение 48-72 часов после попадания пациента в стационар) являются:
- золотистый стафилококк;
- кишечная палочка;
- синегнойная палочка;
- палочка Фридлендера, клебсиелла;
- иные грамотрицательные микроорганизмы.
Пневмонию могут вызывать и вирусы:
- аденовирус;
- вирусы гриппа;
- риновирусы;
- респираторно-синцитиальные вирусы;
- некоторые виды энтеровирусов (ЕСНО, Коксаки).
Для бронхопневмонии характерна полиэтиологичность – совокупность нескольких причинных факторов:
- большой стаж курения;
- детский и пожилой возраст (чаще всего болеют дети в возрасте 3-9 месяцев);
- сердечная недостаточность с застойными лёгкими;
- злоупотребление алкоголем;
- вторичные иммунодефицитные состояния;
- приём иммуносупрессоров;
- пороки развития дыхательной системы;
- злоупотребление алкогольсодержащими напитками;
- профессиональная вредность;
- хронически протекающая патология бронхолёгочной системы;
- наличие хронических воспалительных процессов в ЛОР-органах;
- состояния после оперативного вмешательства;
- длительный постельный режим;
- неблагоприятная экология в зоне проживания.
Виды
Учитывая область поражения бронхов, в медицине существует определенная классификация бронхопневмонии. В каждом случае появляются характерные клинические симптомы, с которыми рекомендуется обратиться к пульмонологу, пройти обследование и лечение.
Односторонняя бронхопневмония
Воспалительный процесс развивается в легких с одной стороны. Чаще встречается именно правосторонняя пневмония. С этой стороны легкое расположено таким образом, что патогенные микроорганизмы быстрее проникают в нижние его отделы.
Двухсторонняя бронхопневмония
В медицине заболевание называется крупозная бронхиальная пневмония. Воспалительный процесс в легких способствует появлению инфильтрации, которая внешне напоминает крупицы овсяных зерен.
На начальной стадии двухсторонней бронхопневмонии у человека появляются незначительные кровоизлияния. По мере прогрессирования патологических процессов воспаляются пораженные ткани. Двухсторонняя бронхопневмония чаще диагностируется у детей.
Катаральная бронхопневмония
В этой ситуации воспалительный процесс на раннем этапе поражает бронхи, затем переходит на паренхиму легкого. У больного возникает сильный кашель, повышается температура и учащается пульс. В некоторых ситуациях происходит присоединение инфекции, на фоне чего появляются гнойные очаги.
При любой форме бронхопневмонии важно своевременно обратиться в больницу и начать лечение. В тяжелых ситуациях повышается риск возникновения серьезных осложнений, вплоть до летального исхода.
Симптомы бронхопневмонии
Заболевание крайне редко развивается остро, чаще как осложнение респираторных инфекций или трахеобронхита.
Симптомы бронхопневмонии у взрослых:
- Кашель с отделяемой слизисто-гнойной мокротой. Всё начинается с лёгкого покашливания с постепенным переходом в сухой и непродуктивный кашель. Мокрота начинается появляться на 2-3 сутки после начала заболевания.
- Повышение температуры тела. Чаще всего регистрируются субфебрильные цифры, редко наблюдается подъём до 38,5-39,5 градусов по Цельсию.
- Заложенность в грудной клетке с болевым синдромом. Боль усиливается при кашле и глубоком дыхании.
- Интоксикация проявляется в виде вялости, слабости, апатии, головокружения, сонливости и снижении аппетита.
У детей и лиц пожилого возраста иногда наблюдаются следующие симптомы очаговой пневмонии:
- одышка с частотой дыхания 25-40 в минуту;
- выраженные головные боли.
Анализы и диагностика
При подозрении на бронхопневмонию следуют провести следующие диагностические мероприятия:
- общий анализ крови (выявляется повышение показателя СОЭ, сдвиг лейкоформулы влево, лейкоцитоз);
- биохимический анализ крови (повышены маркеры острого воспалительного процесса);
- исследование мокроты;
- проведение аускультации (выслушиваются влажные мелкопузырчатые хрипы, жесткое дыхание, редко — крепитация);
- R-графия органов грудной клетки (регистрируется усиление лёгочного рисунка, выявляются нечёткие неоднородные инфильтративные тени);
- компьютерная томография (проводится при выраженной бронхиальной обструкции, при поражении прикорневой области, для дифференциальной диагностики с новообразованиями в лёгких и туберкулёзом).
В некоторых случаях проводится полипозиционная рентгеноскопия. При неосложнённой бронхопневмонии контрольное рентгенологическое исследование проводится не раньше, чем через 2-3 недели.
Постановка диагноза и терапевтические методы
Для диагностирования односторонней или двухсторонней пневмонии на разных стадиях используется комплексное обследование. Оно включает в себя клинические анализы крови, мочи, мокроты и слизи из горла, рентгенографию легких, а также аускультацию.
Рентгенография при пневмонии
С помощью лабораторного обследования выявляется возбудитель болезни и устанавливается его вид, а также определяется степень тяжести патологии. Для достоверности показателей забор биоматериала проводится до проведения антибактериальной терапии и через две недели после ее прохождения.
Рентгенография позволяет определить место локализации очага воспаления в легких.
Аускультация позволяет определить степень поражения бронхов и воспаление плевры. Проводится с помощью прослушивания грудной клетки фонендоскопом либо стетоскопом.
Полноценный диагностический комплекс позволяет точно определить вид и стадию бронхопневмонии, а также подобрать соответствующее лечение, которое проводится в стационаре. Для лечения катаральной бронхопневмонии и купирования воспалительных процессов назначается:
- Антибактериальная терапия.
- Прием муколитиков на растительной основе.
- Жаропонижающие лекарства.
- Анальгетики.
- Поливитамины с содержанием макроэлементов.
- Соблюдение постельного режима.
- Лечебная диета.
Терапевтический курс лечения
Массаж грудной клетки для облегчения дыхания
После стабилизации температуры тела рекомендуется пройти курс массажа грудной клетки и ингаляций с препаратами, облегчающими дыхание. Терапевтический курс должен назначаться врачом. В педиатрии прием и дозировка медпрепаратов строго контролируется пульмонологом.
Для улучшения динамики выздоровления и повышения результативности консервативной терапии допускается использование альтернативных методов лечения. Наиболее эффективны средства народной медицины, обладающие муколитическими и противовоспалительными свойствами. При острой бронхопневмонии такие методы терапии противопоказаны.
Лечение бронхопневмонии
Чаще всего очаговая пневмония лечится комплексно.
Лечение бронхопневмонии у взрослых включает в себя:
- соблюдение лечебно-охранительного режима (амбулаторное лечение либо госпитализация в стационар в зависимости от степени тяжести);
- приверженность лечебному питанию – диеты №10 и №15 с высоким содержанием витаминизированного питья;
- этиотропная терапия (назначение противовирусных, антибактериальных и противомикробных лекарственных средств);
- патогенетическая терапия (приём медикаментов, которые помогают восстановить дренажную функцию бронхов: отхаркивающие средства и муколитики);
- иммуномодулирующая терапия;
- применение антиоксидантных средств;
- дезинтоксикационная терапия;
- посиндромное лечение (противовоспалительные препараты, обезболивающие, жаропонижающие и противокашлевые средства);
- проведение физиотерапевтических процедур (дыхательная гимнастика, массаж, ЛФК, санаторно-курортное лечение).
Адекватное лечение у взрослых ведет к благоприятному прогнозу. Лечение бронхопневмонии у детей представляет особые сложности, т.к. чаще всего протекает с осложнениями и последствиями при неадекватной и несвоевременной терапии. Доктор Комаровский рекомендует начинать лечение с выявления источника и возбудителя заболевания для дальнейшего определения тактики назначения медикаментов – антибиотиков или противовирусных средств.
Заразна ли бронхиальная пневмония?
Воспаление лёгких обычно происходит при контакте с опасным микроорганизмом. Согласно статистической информации, тяжёлые формы возникают в условиях стационара.
При определённых условиях болезнетворная микрофлора, попав в организм, может запустить аномальный процесс в лёгких. Но такого может и не произойти (если иммунитет крепкий).
Бронхопневмония у взрослых возникает не сразу после заражения. Микроорганизмам требуется «освоиться» в организме и только потом они начинают размножаться. Такой период называется инкубационным. В это время человек уже представляет опасность для окружающих. Инкубационный период может продолжаться от нескольких дней до нескольких недель, и никакой симптоматики обычно не возникает.
Для окружающих очень опасна пневмония, спровоцированная атипичными возбудителями — легионеллы, хламидии, микоплазмы. Также опасность представляют вирусы. Риски существенно возрастают при близких контактах, включая поцелуи.
Лекарства
Основное направление в лечении бронхопневмонии – антибактериальная терапия, если причиной заболевания являются микроорганизмы. Антибиотик подбирается индивидуально в зависимости от особенностей организма и с учетом результатов бактериального посева на чувствительность (Цефтриаксон, Кларитромицин, Амоксициллин и другие). Противомикробные средства могут вводиться инъекционно или перорально. На начальных этапах заболевания назначаются жаропонижающие средства (Аспирин, Парацетамол), отхаркивающие препараты (Флуифорт, АЦЦ, Мукалтин). По необходимости применяются средства от аллергии, которые помогают снять отёчность и облегчить дыхание (Супрастин, Цетрин, Тавегил).
Чем отличается пневмония от астмы
Главная отличающая черта пневмонии от астмы в том, что пневмония развивается вследствие инфекции, а астма с инфекцией не связана. При астме воспаляются бронхи и сужается просвет дыхательных путей. При помощи грамотной терапии и хороших лекарств астму можно лечить, но полностью вылечить – нельзя. Со временем человек учится избегать факторов, которые провоцируют приступы бронхиальной астмы – качество жизни улучшается.
При пневмонии воспаляется легочная ткань и поражаются альвеолы, которые заполняются экссудатом – воспалительной жидкостью. Бронхи и бронхиолы не затрагиваются, поэтому дыхательные пути остаются здоровыми. Пневмонию можно вылечить полностью. Несмотря на то, что оба заболевания по симптомам схожи между собой, в лечении каждой назначаются разные лекарства и применяют разные терапевтические подходы.
Лечение бронхопневмонии народными средствами
Народные методы лечения могут стать неотъемлемым помощником в борьбе с заболеванием бронхо-лёгочной системы. Перед их применением обязательно проконсультируйтесь с вашим лечащим врачом. Некоторые народные методы могут показаться неэффективными на определённом этапе лечения либо не подходить из-за индивидуальных особенностей пациента.
Лечение бронхопневмонии в домашних условиях:
- Мёд и берёзовые почки. Устранить основные симптомы заболевания помогает средство, приготовленное из отвара почек берёзы с добавлением пчелиного мёда. Полученный раствор нужно принимать за 30 минут до отхождения ко сну по 1 десертной ложке.
- Дёготь. Залейте дёготь 3 литрами кипятка и настаивайте в течение недели. Полученное средство нужно давать пациенту за 30 минут до сна ежедневно.
- Подорожник. Из листьев подорожника можно делать компрессы. Подсушенный свежее сорванный лист подорожника нужно прикладывать к груди пациента и тщательно укутывать его тёплым одеялом.
Если соблюдать все рекомендации врача и дополнительно использовать народные методы лечения, то бронхопневмония пройдёт без последствий и осложнений. После завершения курса терапии необходимо пройти контрольную рентгенографию. Не забывайте, что народные методы могут выступать только как дополнение к основному, назначенному врачом, лечению.
Профилактика заболевания
Для предупреждения бронхиальной пневмонии рекомендуется проведение профилактических мероприятий. Особое внимание профилактике болезни необходимо уделять людям из группы повышенного риска, а также взрослым и детям в межсезонный период. Для этого следует:
- Выполнять комплекс упражнений, направленный на укрепление органов системы дыхания.
- Соблюдать график ежегодной вакцинации от гриппа.
- Взрослым и пожилым людям систематически делать прививки от стрептококковой инфекции.
- Для детей из группы риска необходима прививка от пневмонии.
- При работе на вредных производствах использовать профессиональные средства защиты.
- Тщательно соблюдать личную гигиену.
- Систематически укреплять иммунную систему организма.
- Отказаться от курения табачных изделий и употребления алкоголя.
Следует соблюдать профилактику патологий, которые относятся к провоцирующим факторам. Для этого врачи рекомендуют:
- Вести активный образ жизни.
- Включать в распорядок дня ежедневные пешие прогулки.
- Придерживаться здорового и сбалансированного питания.
- Регулярно проходить профилактические смотры.
- Предотвращать обострения хронических болезней.
- Проводить закаливание организма.
- Систематически посещать спортзалы.
- Избегать травм грудной клетки.
Бронхопневмония является одним из наиболее распространенных видов воспаления легких. Болезнь хорошо поддается лечению на ранней стадии. Поэтому с целью предотвращения негативных последствий и осложнений рекомендуется при появлении первых симптомов срочно обращать за квалифицированной помощью пульмонолога. Самолечение такой болезни легких категорически запрещено.
Первая помощь
Определённые меры по улучшению самочувствия и сохранению сил в первые часы заболевания пациент может предпринять сам. После вызова участкового врача на дом необходимо:
- измерить температуру тела;
- выпить травяной чай с добавлением лимона;
- лечь в постель.
Чем могут помочь домочадцы:
- облегчение проблем с дыханием;
- уменьшение негативного влияния интоксикации;
- контроль кровяного давления и сердечной деятельности.
Что нужно сделать в первую очередь:
- уложить пациента в постель и приподнять головной конец постели, создавая оптимальные условия для облегчённого дыхания;
- проветрить комнаты, сделать влажную уборку;
- наложить прохладные влажные компрессы на лоб, обтирать руки и ноги салфеткой, предварительно смоченной в прохладной воде;
- по необходимости увлажнять воздух в комнате (в острый период заболевания показатель влажности в помещении может достигать 50-60%).
Режим и диета
При очаговой пневмонии специалистами прописывается постельный режим. Комнату, где находится ребенок, каждый день нужно проветривать и делать влажную уборку. Прогулки разрешены только тогда, когда температура стабильно в норме, не повышается. Но длительность прогулки должна быть меньше, чем при обычном состоянии. Нужно следить, чтобы ребенок не переохладился.
Диета должна быть щадящей: небольшими порциями, но часто. Пищу лучше готовить легкоусвояемую, чтобы основные силы организм тратил на борьбу с болезнью, а не на переваривание пищи. Питье должно быть теплым. Лучшее решение – это компоты и морсы домашнего приготовления, негазированная минеральная вода.
Маленькие дети больше, чем взрослые люди, подвержены обезвоживанию, особенно при высокой температуре. Родителям обязательно нужно следить, чтобы ребенок вовремя выпил воду или другое питье.
Бронхопневмония у детей
Согласно статистике ежегодно от бронхопневмонии погибает более 1 млн детей, поэтому в педиатрии заболевание считается достаточно опасным. На фоне очаговой бронхопневмонии в организме ребёнка формируются электролитные и метаболические нарушения, меняется работа всех органов и систем. Чаще всего заболевание регистрируется у детей в возрасте до 3-х лет после перенесённого бронхита и сопровождается обильным выделением гнойной мокроты.
Известный специалист доктор Комаровский Е.О. считает, что начинать лечение бронхопневмонии у детей с приёма антибиотиков нужно только в крайнем случае. Первые шаги в терапии должны быть направлены на устранение очагов заболевания. Назначенная медикаментозная терапия должна носить рассасывающий характер. Если после проведения необходимого обследования и сдачи соответствующих анализов была выявлена вирусная бронхопневмония, то к лечению добавляют противовирусные средства. Необоснованное назначение антибиотиков может только ухудшить состояние ребёнка.
Бронхопневмония у взрослых протекает легче, чем у детей, если речь идет не о лицах пожилого возраста и не о пациентах с иммунодефицитными состояниями. Лечение бронхопневмонии у взрослых занимается терапевт и пульмонолог.
Симптоматика
Клинические проявления бронхопневмонии:
- Лихорадка — повышение температуры тела сначала до 38 или 39 градусов, а при отсутствии медицинской помощи — до более высоких значений.
- Общая слабость, плохое самочувствие, гипергидроз, боль в мышцах, снижение аппетита, нарушение сна.
- Кашель начала сухой, а затем влажный. Выделяется слизистая мокрота, иногда с прожилками крови.
- Одышка — сначала при ходьбе и иной физической нагрузке, а по мере прогрессирования основного недуга — в покое.
- Акроцианоз — посинение отдаленных от сердца участков: носогубного треугольника, кончиков ушей и носа, пальцев рук.
- Учащенное дыхание из-за гипоксии.
- Неприятные ощущения и боль в груди колющего или тянущего характера.
- Артралгия – боль и дискомфорт в суставах.
- Герпетические высыпания на губах.
- Обложенность языка — появление на нем грубого белого налета.
- Тахикардия — учащенное сердцебиение до 110 ударов в минуту.
- Укорочение перкуторного звука, наличие тимпанического оттенка.
- Непостоянные мелкопузырчатые и сухие хрипы.
- Везикулярное дыхание.
- Приглушение тонов сердца.
- Нейтрофильный лейкоцитоз, повышение СОЭ.
У детей заболевание развивается стремительно. Это связано с небольшим размером дыхательных путей и не полностью сформированным иммунитетом. Симптоматика заболевания аналогична признакам болезни у взрослых, но дополняется тревожностью, плаксивостью, беспокойством, вялостью, бледностью кожи, сонливостью, нездоровым румянцем, отсутствием аппетита, судорогами. Недуг у малышей часто приводит к осложнениям. Болезнь диагностируется с большим трудом, поскольку лихорадка и кашель часто отсутствуют или слабо проявляются. Поздняя диагностика оттягивает начало терапии. Больные дети с бронхопневмонией дышат громко и жалуются на одышку. В таких случаях развитию патологии обычно предшествует долгий бронхит или ОРВИ.
У детей бронхопневмония протекает очень тяжело. Это заболевание является опасным для здоровья и жизни ребенка. Нередко оно становится причиной смерти маленьких детей. В организме нарушаются водно-электролитные и метаболические процессы, что приводит к дисфункции жизненно важных органов и систем. Именно поэтому детей, больных бронхопневмонией, необходимо госпитализировать в пульмонологическое отделение для лечения, которое позволит предотвратить развитие острой дыхательной и сосудистой недостаточности.
При отсутствии своевременной и адекватной терапии у больных развиваются тяжелые осложнения:
- Гнойное воспаление среднего уха,
- Гнойный плеврит,
- Пиелонефрит,
- Кардиодистрофия,
- Перикардит и миокардит,
- Абсцедирование и фиброзирование легочной ткани,
- Острая коронарная дисфункция,
- Шоковое состояние,
- Бронхообструкция,
- Воспаление оболочек мозга и мозгового вещества,
- Синдром диссеминированного внутрисосудистого свертывания,
- Психопатии,
- Анемический синдром,
- Воспаление почек и печени с последующей дисфункцией органов.
У детей на первое место выходит интоксикация, задержка диуреза, нейротоксикоз, экссудативный плеврит, сепсис и астения.
При беременности
В период вынашивания беременности женский организм претерпевает колоссальные гормональные изменения. Иммунная система ослабевает в несколько раз и становится уязвимее. Будущие мамы чаще всего страдают от кашля с насморком, который сопровождается недомоганием и слабостью. Иногда именно в этих симптомов начинается бронхопневмония у беременных. Не рекомендуется будущим мамам заниматься самолечением и надеяться, что всё пройдёт самостоятельно. Чтобы своевременно диагностировать заболевание и избежать осложнений, необходимо экстренно обратиться к вашему лечащему доктору. Бронхопневмония не является показанием для прерывания беременности.
Диета при бронхопневмонии
Диета при бронхите
- Эффективность: нет данных
- Сроки: 7-14 дней
- Стоимость продуктов: 1600-1800 руб. в неделю
Диета при пневмонии, питание при воспалении легких
- Эффективность: нет данных
- Сроки: 21 день
- Стоимость продуктов: 1500 — 1700 руб. в неделю
Питание при бронхопневмонии должно быть особенным и направлено на поддержание защитной функции организма, снижение нагрузки на иммунную систему и разгрузку пищеварительного тракта. Крайне важно во время лечения снизить потребление углеводов, жиров и соли. Рекомендуется повысить потребление продуктов, богатых витаминами группы В, кальцием, аскорбиновой кислотой. Питаться нужно часть – до 6 раз в сутки, желательно небольшими порциями. Если аппетита нет, то заставлять себя не нужно. Блюда лучше готовить на пару, отваривать, печь в духовом шкафу, а продукты тщательно перетирать до кашеобразного состояния. Важное значение имеет тёплое обильное питьё.
Разрешённые продукты в остром периоде заболевания:
- мясной/куриный бульон;
- нежирная курица;
- нежирные сорта рыбы;
- мясо;
- кисломолочная продукция;
- сухофрукты;
- свежие фрукты и овощи.
В период выздоровления меню можно немного разнообразить – увеличить количество белков, углеводов, жиров и уменьшить потребление жидкости.
Что такое астма и пневмония?
Астма и пневмония – болезни, поражающие респираторную систему. Астма – это хроническое заболевание, при котором воспаляются бронхи и сужается их просвет, затрудняется дыхание. К серьезному осложнению относится астматический статус – это состояние, когда долго не купируется приступ удушья. При астматическом статусе отекают бронхиолы и нарастает дефицит кислорода в крови. Это состояние требует неотложной медицинской помощи.
Симптомы бронхиальной астмы непостоянны: они могут появляться и исчезать. Их появление зависит от наличия патологических факторов, к которым относятся:
- аллергены: пыльца, пыль, шерсть питомцев, плесневые грибы в плохо проветриваемых помещениях;
- пары химических веществ;
- табачный и производственный дым;
- загрязненный воздух;
- низкая влажность и температура;
- сильные эмоции;
- физическая нагрузка;
- гастроэзофагеальная рефлюксная болезнь;
- прием аспирина.
Пневмония – заболевание дыхательной системы, сопровождающееся воспалением ткани легких. Как правило, пневмония вызывается инфекциями: патогенными грибами, бактериями, вирусами или паразитами. Может воспалиться ткань в одного или обеих легких. При пневмонии поражаются преимущественно альвеолы – маленькие пузырьки, в которых происходит обмен газов между кровью и воздухом. При этом в альвеолах скапливается гной и воспалительная жидкость – это затрудняет дыхание больному.
Последствия и осложнения
Выделяют лёгочные и внелёгочные патологические состояния, которыми может осложниться бронхопневмония.
Лёгочные осложнения:
- эмпиема плевры;
- парапневмонический плеврит;
- синдром бронхиальной обструкции;
- гангрена лёгких;
- абсцесс в лёгких;
- острая дыхательная недостаточность.
Внелёгочные осложнения:
- ДВС-синдром;
- токсический гепатит;
- острый гломерулонефрит;
- инфекционно-токсический шок;
- острое лёгочное сердце;
- неспецифический миокардит;
- анемия;
- менингоэнцефалит;
- менингит;
- эндокардит;
- психозы.