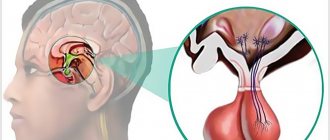
Феохромоцитома надпочечников – это гормонально активная доброкачественная опухоль надпочечников, вырабатывающая большое количество катехоламинов. К катехоламинам надпочечников относятся адреналин, норадреналин. Норадреналин исполняет роль нейромедиатора, адреналин является основным гормоном мозгового вещества железы. Феохромоцитома может развиться в мозговом слое железы, а может локализоваться вне надпочечников. Злокачественная форма опухоли надпочечников – феохромобластома. Феохромоцитома наиболее часто диагностируется в возрасте от 20 до 50 лет, большинство заболевших — это женщины.
Один из симптомов заболевания – развитие гипертонической болезни, сложно поддающейся лечению. При появлении симптомов стойкой гипертензии, постоянного беспокойства, учащенного сердцебиения, боли в груди, беспричинного страха следует обратиться за помощью к врачу. В Юсуповской больнице принимают врачи-терапевты, онкологи, хирурги и другие специалисты. Больница оснащена инновационным оборудованием ведущих производителей медицинского оборудования в мире. Пациенты смогут пройти различные виды исследований, в том числе с контрастированием, исследование гормонального фона, состояния органов брюшной полости, почек, надпочечников в онкологическом отделении больницы.
Причины феохромоцитомы
До сих пор неизвестно, что вызывает развитие заболевания. Выяснено, что опухоль начинает свое развитие из хромаффинных клеток мозговой части надпочечников. Именно эти клетки вырабатывают эпинефрин (адреналин) и норэпинефрин (норадреналин).
Риск заболеть увеличивается, если у пациента уже есть:
- множественная эндокринная неоплазия II типа или МЭН II. Болеют этим редким наследственным заболеванием мужчины, опухоли развиваются в щитовидной и паращитовидных железах, на губах, в языке, в желудочно-кишечном тракте.
- болезнь Гиппеля-Ландау, когда множественные опухоли возникают в нервной и эндокринной системе, поджелудочной железе и почках.
- нейрофиброматоз 1 типа: возникают множественные опухоли в коже – нейрофибромы, на коже появляются пигментированные пятна, также возникает опухоль зрительного нерва.
- наследственный синдром параганглиом/феохромоцитом, возникающий из-за мутаций в генах.
- триада Карнея: параганглиомы, легочная хондрома, стромальная опухоль желудка.
Почему возникает заболевание?
Патогенез рассматриваемого заболевания до настоящего времени все еще остается не до конца изученным. К числу причин, способствующих развитию патологического процесса в надпочечниках, относятся:
- Наследственность. Около десяти процентов имеют в своем роду больных раком надпочечников. Ученые-генетики считают, что заболевание феохромоцитома вызывается нарушениями в работе хромосом, отвечающих за выработку гормонов надпочечниками, что приводит к бесконтрольному росту клеток мозгового слоя у больного;
- Образования эндокринного характера синдрома Горлина (2В типа) и синдрома Сиппла (2А типа), которым свойственно размножение эндокринных клеток. При этом у больного наблюдается поражение опорно-двигательного аппарата, слизистых оболочек и щитовидной железы.
Классификация
Выделяют образование надпочечников, т.е. собственно феохромоцитому. Кроме надпочечников, небольшое количество хромаффинных клеток в виде небольших скоплений можно обнаружить в сердце, голове, шее, мочевом пузыре, вдоль позвоночника. Опухоли в этих клетках называют параганглиомами. Они оказывают сходное с феохромоцитомами воздействие на организм, так как происходит выброс тех же гормонов.
Классификация феохромоцитомы по МКБ-10
Заболевание помещено в разделе D35.0 – «Доброкачественное новообразование других и неуточненных эндокринных желез».
Прогноз
После удаления доброкачественного новообразования прогноз благоприятный. После операции отмечается нормализация АД, постепенный регресс патологических симптомов. Пятилетняя выживаемость в таком случае – 95%. В 10 случаях из 100 возможны рецидивы. В послеоперационный период нужно находиться под наблюдением эндокринолога и регулярно (не менее 1 раза в год) проходить обследования.
При отсутствии лечения, а также после удаления злокачественной опухоли прогноз менее благоприятный. В этом случае больной может прожить не более 5 лет. При обнаружении ФХЦ у беременных смертность составляет почти 50% (как для матери, так и для ребёнка).
Симптомы и признаки феохромоцитомы надпочечников
Основными признаками, которые помогут заподозрить болезнь, считают:
- повышенный уровень артериального давления
- усиленное, учащенное или нерегулярное сердцебиение
- обильное потоотделение без причины
- сильную головную боль
- бледность лица
- одышку.
Более редкими симптомами могут быть:
- тревога, гнетущее ожидание беды
- боль в животе, запоры
- похудение.
Катехоламиновые кризы
Для заболевания характерно внезапное появление симптомов. Эти проявления называют катехоламиновыми кризами. Длительность их составляет от 15 до 20 минут. Приступ может возникать с частотой несколько раз в день или реже, в тяжелых случаях в сутки может быть до 25 кризов. Заканчивается приступ обычно также внезапно, как и возникает. В период между кризами артериальное давление может снижаться до нормы или оставаться высоким.
Возможные пусковые факторы кризов:
- физические нагрузки
- стрессы, нервное перенапряжение
- изменение положения тела
- кишечная перистальтика
- схватки или роды.
Употребление продуктов, богатых тирамином, может также стать триггером криза. Этого биогенного амина много в ферментированных продуктах, например:
- в зрелых сырах
- в сушеном и копченом мясе
- в авокадо, бананах, бобах
- в маринованной рыбе
- в квашеной капусте
- в некоторых сортах пива.
Выброс гормонов могут спровоцировать наркотики (амфетамин, кокаин) и некоторые лекарственные средства:
- сосудосуживающие препараты (деконгестанты)
- ингибиторы моноаминооксидазы
- блокаторы дофаминовых рецепторов
- ингибиторы обратного захвата серотонина
- миорелаксанты
- глюкокортикостероиды.
Клиническая картина
Основной симптом − артериальная гипертензия (постоянная, пароксизмальная или смешанная форма). Характерная особенность гемодинамического (гипертонического) криза при феохромоцитоме − его кратковременность и так называемая самокупируемость.
К дополнительным симптомам относятся:
- ортостатическая гипотония;
- потливость;
- постоянные головные боли;
- ощущение внутренней дрожи, беспокойство;
- общая слабость, снижение трудоспособности.
О классическом течении феохромоцитомы говорят при наличии у пациентов гипертонических кризов с внезапным повышением прежде всего систолического АД, которое может достигать 300 мм рт.ст. Кризы могут провоцироваться незначительной физической нагрузкой, пальпацией живота, иногда приемом β-адреноблокаторов, а при локализации феохромоцитомы в стенке мочевого пузыря − мочеиспусканием; сопровождаются учащенным сердцебиением (до 180/мин), аритмиями и/или изменениями на электрокардиограмме (ЭКГ) по типу острой коронарной ишемии (обычно не связанными с нарушением коронарного кровообращения, а обусловленными прямым токсическим действием катехоламинов).
Также во время приступа нередко отмечают тремор, шум в ушах, беспокойство или страх, расширенные зрачки, потливость, боли в груди или животе, тошноту или рвоту. Сужение сосудов конечностей под влиянием катехоламинов может вызывать боль и парестезию, перемежающуюся хромоту, синдром Рейно, ишемию, трофические язвы. Могут выявляться гипергликемия и глюкозурия, лейкоцитоз. Продолжительность приступа может быть от нескольких минут (как правило) до нескольких часов (значительно реже). Приступ заканчивается обычно внезапно. При феохромоцитоме возможна декомпенсация не выявленного ранее сахарного диабета или нарушение толерантности к глюкозе. При исследовании глазного дна выявляют спастическую ангиопатию. При феохромоцитоме выраженность изменений глазного дна не соответствует злокачественности течения гипертонии.
Примерно в 10% случаев феохромоцитома является семейным заболеванием и наследуется аутосомно-доминантно. Феохромоцитомы и сопутствующие опухоли щитовидной железы и нервной ткани имеют нейроэктодермальное происхождение, о чем свидетельствует наличие во всех этих опухолях нейрон-специфической енолазы. По-видимому, возникновение таких опухолей обусловлено нарушениями пролиферации и дифференцировки клеток нервного гребня.
МЭН типа IIa. Этот наследственный синдром обусловлен дефектом одного из локусов 10-й хромосомы. Компоненты синдрома: медуллярный рак щитовидной железы, гиперплазия или аденома паращитовидных желез (клинически проявляются гиперпаратиреозом), феохромоцитома и (реже) двусторонняя гиперплазия коры надпочечников.
МЭН типа IIb. ЭКомпоненты синдрома: феохромоцитома, медуллярный рак щитовидной железы, невромы слизистых, утолщение роговичных нервов, ганглионевромы ЖКТ; нередко марфаноподобная внешность.
Другие сопутствующие синдромы.У 5% больных с феохромоцитомой имеется нейрофиброматоз (болезнь Реклингхаузена). Описано сочетание феохромоцитомы, нейрофиброматоза и соматостатинсодержащей карциноидной опухоли двенадцатиперстной кишки. Наблюдали сочетание феохромоцитомы с болезнью Гиппеля—Линдау (ретиноцеребеллярным гемангиобластоматозом) и акромегалией.
Диагностика феохромоцитомы
Врач-эндокринолог начинает диагностику с расспроса, выясняя наследственную предрасположенность, изучает историю заболевания. Затем проводит измерение уровня АД, подсчет частоты сердцебиения.
Анализы
Далее обычно назначают лабораторные тесты для исследования уровня адреналина, норадреналина и их метаболитов:
- определение метанефрина и норметанефрина в моче, собранной за сутки
- определение уровня свободного метанефрина в плазме крови.
В настоящее время не используют измерение уровня катехоламинов мочи и уровня ванилилминдальной кислоты, так как часты ложноположительные результаты.
При повышенных уровнях биологически активных веществ в анализах используют визуализирующие методы, которые помогут выявить опухоль:
- компьютерную томографию (КТ) органов брюшной полости, надпочечников. Метод позволяет выявить образования размером более 5 мм.
- сцинтиграфию, которую используют, если есть подозрение на опухоль вне надпочечников. При проведении исследования нужно учитывать возможность ассиметричного накопления изотопа в нормальных надпочечниках.
- позитронно-эмиссионную томографию (ПЭТ). Этот метод более чувствителен, чем сцинтиграфия, в плане выявления метастатических поражений.
Если заболевание есть у нескольких членов семьи или развилось до 40 лет, то проводят генетическое тестирование. Пациентам старше 50 лет генетическое исследование назначается редко.
Лечение феохромоцитомы
В редких случаях прием лекарственных средств позволяет контролировать артериальное давление. Основным способом лечения считают удаление опухоли.
Хирургическое лечение феохромоцитомы
Операцию удаления надпочечника – адреналэктомию проводят либо лапароскопически, с введением миниатюрных хирургических инструментов через небольшие разрезы на животе, либо с помощью открытого доступа к опухоли, когда на коже живота делается разрез. При большом размере образования (более 8 см) предпочтителен открытый способ, так как при удалении важно не повредить капсулу опухоли. Оба вида операций проводят под общей анестезией.
Если выявлено озлокачествление феохромоцитомы, то варианты лечения следующие:
- хирургическое удаление опухоли
- лучевая терапия
- химиотерапия
- абляция опухоли с помощью радиоволнового метода или криотерапии
- эмболизационная терапия путем перекрытия артерии, питающей опухоль
- таргетная терапия с помощью блокады определенных ферментов, белков или молекул, влияющих на рост опухоли.
Лекарственные средства, назначаемые до операции
Для подготовки к операции за 7-14 дней до нее назначают:
- альфа-адреноблокаторы. Эти препараты уменьшают действие избытка норадреналина на организм и стабилизируют артериальное давление за счет расслабления мышц сосудов. Обычно используют доксазозин, празозин, феноксибензамин.
- бета-блокаторы, которые также снижают уровень АД и частоту сердечных сокращений за счет блокировки действия адреналина. Применяют, например, атенолол, метопролол и пропранолол.
- блокаторы кальциевых каналов, например, дилтиазем, амлодипин, нифидепин. Так как дилтиазем мягко снижает давление и действует относительно недолго, его применяют при незначительном повышении АД.
Нередко блокаторы кальциевых каналов добавляют к альфа- и бета-блокаторам.
Неотложная помощь при резком повышении АД
Если у пациента с феохромоцитомой резко поднялось давление, то нужно срочно вызвать врача и под его контролем проводить снижение давления. В качестве препаратов экстренной помощи применяют:
- фентоламин от 5 до 20 мг внутривенно
- тропафен 1%, 1-2 мл внутривенно, очень медленно
- нитропруссид натрия, начиная с 0,25 мкг на килограмм массы тела в минуту внутривенно.
- лабеталол 100 мг внутрь. Возможно введение внутривенно в дозе 20 мг, т.е. 1% раствор вводят в количестве 2 мл.
Нежелательно применение метилдопы, миноксидила, пентамина, бензогексония.
Правильное питание
Диета при феохромоцитоме не должна стимулировать нервную систему, ускорять метаболизм. Сильными катализаторами метаболизма являются белки, поэтому их количество ограничивают, особенно в виде мяса и рыбы. Восполнять потери белка можно за счет молочных продуктов, яиц.
Диетологи рекомендуют пополнить рацион йодом, введя в диету морскую капусту, креветки, кальмаров. Из овощей предпочтение отдается капусте, репе, кабачкам. Находясь на подобном питании можно через 1-3 дня проводить разгрузочные дни. Ограничивается соль до 1-2 г. в сутки. При избыточном весе следует уменьшить количество потребляемых жиров и общую калорийность пищи.
Осложнения феохромоцитомы
Постоянная выработка гормонов повышает артериальное давление и может повреждать сердце, почки, головной мозг. Возможно возникновение жизнеугрожающих состояний, таких как:
- аритмия
- инфаркт миокарда
- инсульт
- почечная недостаточность
- острый респираторный дистресс-синдром.
Катехоламиновый шок
Это осложнение связано с тем, что катехоламины не инактивируются и продолжают действовать на сосуды. В этом случае изменение давления приобретает непредсказуемый характер, эпизоды повышения давления в хаотичном порядке сменяет гипотония. Для лечения применяют альфа-адреноблокаторы, в тяжелых случаях необходима госпитализация в реанимационное отделение.
Злокачественная феохромоцитома
Редко может возникнуть малигнизация, т.е. озлокачествление образования. Это состояние называют злокачественной феохромоцитомой. Подтверждают диагноз биопсией, обнаружением метастазов в костях или других органах.